胸中段食管癌左右胸兩種手術徑路的臨床研究
廖裕彬,馮家寧,陸劍豪
(廣東同江醫院心胸乳腺外科,廣東 佛山 528300)
食管癌作為一種常見的消化道惡性腫瘤,具有較高的發病率,其中胸中段食管是食管癌的好發部位,若得不到及時有效的治療,癌腫極易發生轉移,侵犯食管外組織,嚴重影響患者的生活質量[1]。臨床上主要采取外科手術治療胸中段食管癌患者,但該處結構復雜,手術難度較大,除了決定于不同的病理分期和手術醫師的技能以外,手術徑路的選擇也是手術成功的重要條件[2]。臨床實踐表明,采取合適的手術徑路可明顯提高食管癌患者的腫瘤切除率及遠期生存質量[3]。然而,臨床上對于手術徑路的選擇仍存在較大爭議,尚無統一理想的定論。因此,本研究選取68例胸中段食管癌患者,分別給予右胸徑路和左胸徑路兩種手術方式進行治療,現將結果報告如下。
1 資料與方法
1.1一般資料:選取本院2017年1月~2018年7月收治的68例胸中段食管癌患者,均表現出不同程度的吞咽困難,并經胃鏡、病理檢查和上消化道造影定位確診為胸中段食管癌[4]。病理類型:鱗癌62例,腺癌4例,鱗腺癌2例。隨機分為研究組和對照組,各34例,其中研究組:男21例,女13例,年齡35~79歲,平均(59.12±4.36)歲;臨床分期:Ⅰ期7例,Ⅱ期19例,Ⅲ期8例 。對照組:男23例,女11例,年齡36~78歲,平均(58.72±5.16)歲;臨床分期:Ⅰ期6例,Ⅱ期20例,Ⅲ期8例 。兩組患者的一般資料比較,差異無統計學意義(P>0.05), 具有可比性。本研究通過醫院倫理委員會批準,所有入選患者均簽署知情同意書。
1.2治療方法:對照組患者行右胸路徑手術治療:患者取左斜臥位45°,在右胸前外側作切口并經第4肋間進入胸腔,將胸段食管及腫瘤置于游離狀態,清掃處理食管旁及縱隔淋巴結。患者取平臥位,經上腹正中作切口進入腹腔游離全胃至幽門水平,保護胃網膜右動脈及其血管弓,清掃腹腔胃周及賁門旁等區域的淋巴結。把食管裂孔擴大至3~4指寬,將胃送入右胸腔并提升至右胸頂端或頸部,使其與食管吻合,接著縫合固定好的胃壁和胸膜,降低胃與食管之間的張力[5]。
研究組患者行左胸路徑手術治療:患者取右側臥位,在左胸后外側作切口并經第6肋間進入胸腔,將胸段食管以及腫瘤置于游離狀態,清掃處理食管周圍、支氣管周圍、隆突下淋巴結,將肝脾間膈肌切開,使胃游離,保護胃網膜右動脈、胃右及血管弓,胃左動脈經雙重結扎后逐步清掃胃左血管周圍的淋巴結,繼而封閉賁門部。最后提升胃至主動脈弓上與食管吻合,若弓上吻合困難者,選擇游離頸段食管,清掃頸部淋巴結,把胃經食管床提至頸部與食管吻合[6]。
1.3觀察指標:比較兩組患者的手術情況(手術時間、術中出血量、淋巴結清掃個數)、腫瘤切除率、切緣癌殘留率及并發癥發生情況(肺部感染、食管吻合口漏、喉返神經損傷、乳糜胸或氣胸等)。
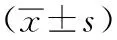
2 結果
2.1兩組患者的手術情況比較:與研究組比較,對照組的手術時間、術中出血量、淋巴結清掃個數明顯增多,差異有統計學意義(P<0.01)。見表1。
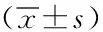
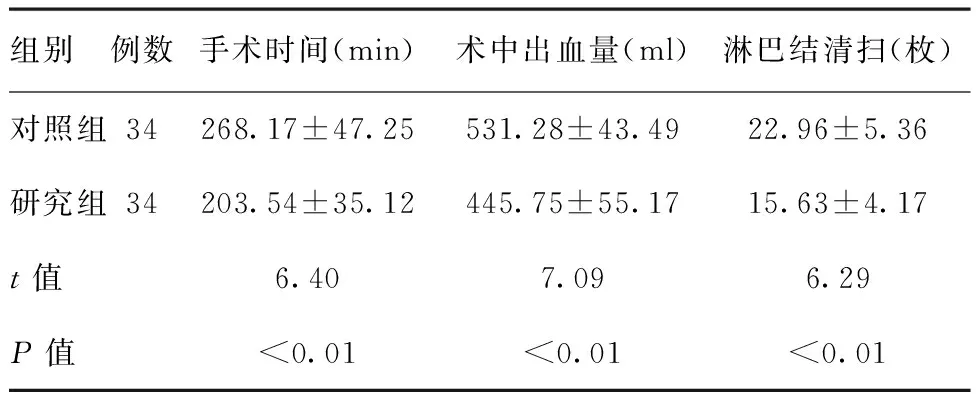
組別例數手術時間(min)術中出血量(ml)淋巴結清掃(枚)對照組34268.17±47.25531.28±43.4922.96±5.36研究組34203.54±35.12445.75±55.1715.63±4.17t值6.407.096.29P值<0.01<0.01<0.01
表2兩組患者的腫瘤切除率、切緣癌殘留率比較[例(%)]

組別例數腫瘤切除率切緣癌殘留率對照組3433(97.06)0研究組3428(82.35)4(11.76)χ2值3.984.25P值<0.05<0.05
2.2兩組患者的腫瘤切除率、切緣癌殘留率比較:對照組的腫瘤切除率97.06%,明顯高于研究組的腫瘤切除率82.35%,差異具有統計學意義(P<0.05)。對照組無切緣癌殘留例數,明顯低于研究組切緣癌殘留率11.76%,差異有統計學意義(P<0.05)。見表2。
2.3兩組患者的并發癥發生情況比較:對照組的并發癥發生率為32.35%,明顯高于研究組并發癥發生率11.76%,差異具有統計學意義(P<0.05)。見表3。
表3兩組患者的并發癥發生情況比較[例(%)]
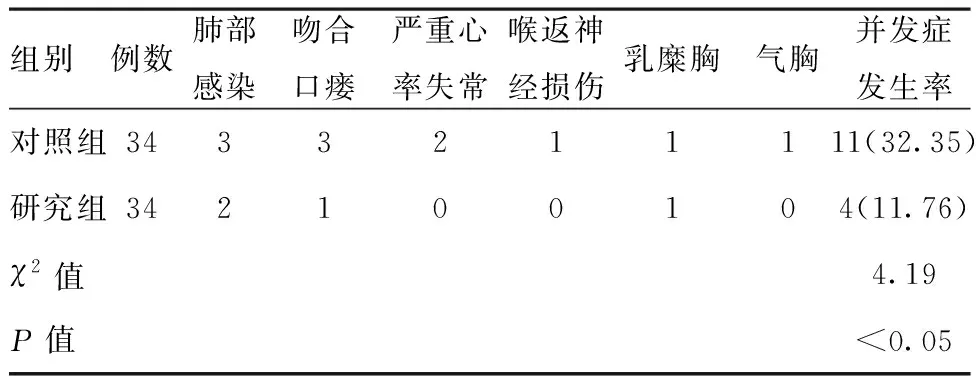
組別例數肺部感染吻合口瘺嚴重心率失常喉返神經損傷乳糜胸氣胸并發癥發生率對照組3433211111(32.35)研究組342100104(11.76)χ2值4.19P值<0.05
3 討論
手術切除是目前臨床上治療胸中段食管癌患者的首選方式,然而手術徑路多種多樣,不同的手術徑路對患者的治療效果及預后狀態存在著明顯的差異,因此,選擇合適的手術徑路對于提高患者的生活質量至關重要[7]。臨床研究表明,淋巴結的轉移情況與患者的預后密切相關,食管癌淋巴結轉移可以上、下長距離或雙向跳躍式轉移,若淋巴結清掃不徹底,將大大提高淋巴結轉移率與腫瘤復發率[8]。
傳統的治療方式為左胸徑路治療,操作相對較為簡單,無腹部切口,手術創傷小,手術耗時短,但操作空間受限,加之主動脈弓的阻擋,對腫瘤的切除及淋巴結的清掃效果不佳[9]。而右胸徑路治療不僅可避免主動脈弓的干擾,使腫瘤病灶較好的暴露于視野,而且操作空間大,對腫瘤的切除及淋巴結清掃更為徹底,尤其是上縱隔淋巴結[10]。本研究結果中,研究組淋巴結清掃個數明顯少于對照組淋巴結清掃個數,具有顯著性差異(P<0.01),表明右胸路徑手術治療淋巴結清掃更為徹底,治療效果更為理想。對照組的腫瘤切除率(97.06%)明顯高于研究組腫瘤切除率(82.35%),對照組的切緣癌殘留率(0.00%)明顯低于研究組切緣癌殘留率(11.76%),兩者差異均具有統計學意義(P<0.05)。由此可以看出,右胸徑路手術治療腫瘤切除及縱膈淋巴清掃更為徹底,有利于降低復發率。對照組的手術時間、術中出血量、并發癥發生率明顯高于研究組,這主要是由于左胸入路治療操作簡單,僅需一個切口和一個體位,而右胸入路治療切口多,還需變化體位,手術過程較為復雜。
綜上所述,與左胸徑路相比,右胸徑路治療胸中段食道癌患者雖手術耗時長,術中出血量多,但其治療效果顯著,對淋巴結清掃及腫瘤切除更為徹底,更加符合手術治療腫瘤的原則,有利于改善患者的預后,提高其生存質量。因此,在患者實際情況允許的條件下應選擇右胸徑路治療,值得臨床推廣應用。

