冠狀動脈旁路移植術后新發心房顫動的危險因素分析
席雷,王正清,劉志剛,梁少杰,滕磊
心房顫動(AF)是一類以心房活動不協調并伴隨機械功能繼發損害為特征的室上性快速心律失常[1]。據報道,冠狀動脈旁路移植術(CABG)后AF發生率大約20%~40%,通常發生在CABG后2~4天[2],但是,術后新發AF的病理生理學機制目前仍尚未完全闡明。CABG后新發AF通常較輕,且具有明顯的自限性特點,常常干擾血流動力學的穩定性,增加慢性心力衰竭風險及延長住院時間,嚴重影響患者的術后康復及預后[3]。雖然,既往臨床研究已經提示部分圍手期的基線和臨床特征與CABG后AF的發生具有密切的相關性,如高齡、高血壓、射血分數、右冠狀動脈狹窄以及降壓藥物的停用等[4-6],但目前仍尚未達成共識。本研究,通過分析CABG患者術后新發AF與臨床基線特征和外科手術參數的關聯,進一步探索術后新發AF的相關獨立危險因素,以期為CABG后新發AF的預防和診療提供信息。
1 資料與方法
研究對象:回顧性分析2015-01至2016-05期間我院心臟外科確診為冠心病并實施CABG的602例患者臨床資料,男性164例,平均年齡(63.12±9.43)歲。以CABG后1周內持續超過5 min的AF定義為術后新發AF,分為術后新發AF(AF組)患者和無新發AF(無AF組)患者兩組。
排除標準:術前已知或經心電圖證實的AF患者;術前有心臟起搏器植入的患者;尚未控制的心力衰竭患者;急診手術的患者;再次手術的患者;雜交手術的患者;患者不能合作無法按要求完成各項監測和檢查要求者;同期聯合行心臟瓣膜手術或迷宮手術的患者;正在參加其他臨床試驗的患者;嚴重呼吸功能及肝、腎等重要臟器功能不全患者;其他研究者認為不適宜參加的患者[7,8]。
數據的收集:患者術后予常規重癥監護和液體管理,維持血流動力學穩定。術后出現AF時首選胺碘酮常規劑量進行控制心室率及復律治療。出院前常規復查12導聯心電圖。臨床基線特征包括:性別、身高、體重指數、高血壓史、糖尿病史、高血脂史、吸煙史、陳舊性心肌梗死史、既往經皮冠狀動脈介入治療(PCI)史、紐約心臟協會(NYHA)心功能分級、空腹血糖、術前心電圖、血肌酐、總膽固醇、低密度脂蛋白膽固醇、左主干病變、病變冠狀動脈支數、左心房內徑、左心室舒張末期內徑、左心室射血分數、頸總或頸內動脈狹窄情況。外科手術資料包括:是否為非體外循環下手術、橋血管支數、體外循環時間、血液制品使用情況。術后資料包括:機械通氣時間、術后引流量,及硝酸酯類藥物、他汀類藥物、β受體阻滯劑或血管緊張素轉換酶抑制劑(ACEI)或血管緊張素Ⅱ受體拮抗劑(ARB)以及阿司匹林的使用情況,以及重癥監護室滯留時間。
統計學方法:應用SPSS19.0軟件進行統計學分析。計量資料以表示,計數資料以百分比表示。計量數據的組間比較采用兩樣本t檢驗,二分類資料的組間比較采用χ2檢驗,等級資料的組間比較采用Willcoxon秩和檢驗。首先對所有圍術期相關因素進行Logistic單因素分析,然后校正年齡和性別,進行Logistic多因素回歸分析。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者術前基線和臨床特征比較(表1)
128例(21.3%)患者術后新發AF(AF組),474例(78.7%)患者無新發AF(無AF組)。AF組的左心室射血分數明顯低于無AF組,左心室舒張末期內徑和左心房內徑明顯高于無AF組(P均<0.05)。其余基線和臨床特征,兩組間差異均無統計學意義(P均>0.05)。
2.2 兩組患者臨床安全性和有效性比較(表2)
AF組的通氣時間和重癥監護室停留時間較無AF組延長,差異均有統計學意義(P均<0.05)。兩組在術后引流量和新發腦卒中方面,差異均無統計學意義(P均> 0.05)。
2.3 冠狀動脈旁路移植術后發生心房顫動的Logistic單因素回歸分析(表3)
單因素回歸分析顯示,有高脂血癥史(OR=1.738,P=0.019)、NYHA 心 功 能 分 級 高(OR=1.689,P=0.004)、左心房內徑大(OR=1.097,P=0.001)以及硝酸脂類藥物的使用(OR=2.196,P=0.030)與CABG后AF的發生具有一定相關性。
2.4 冠狀動脈旁路移植術后發生心房顫動的Logistic多因素回歸分析(表4)
在校正年齡和性別后,Logistic多因素結果顯示,NYHA心功能分級高(OR=1.597,P=0.007)和左心房內徑大(OR=1.113,P=0.0001)是CABG后發生AF的獨立危險因素。
表1 兩組患者術前基線和臨床特征比較()
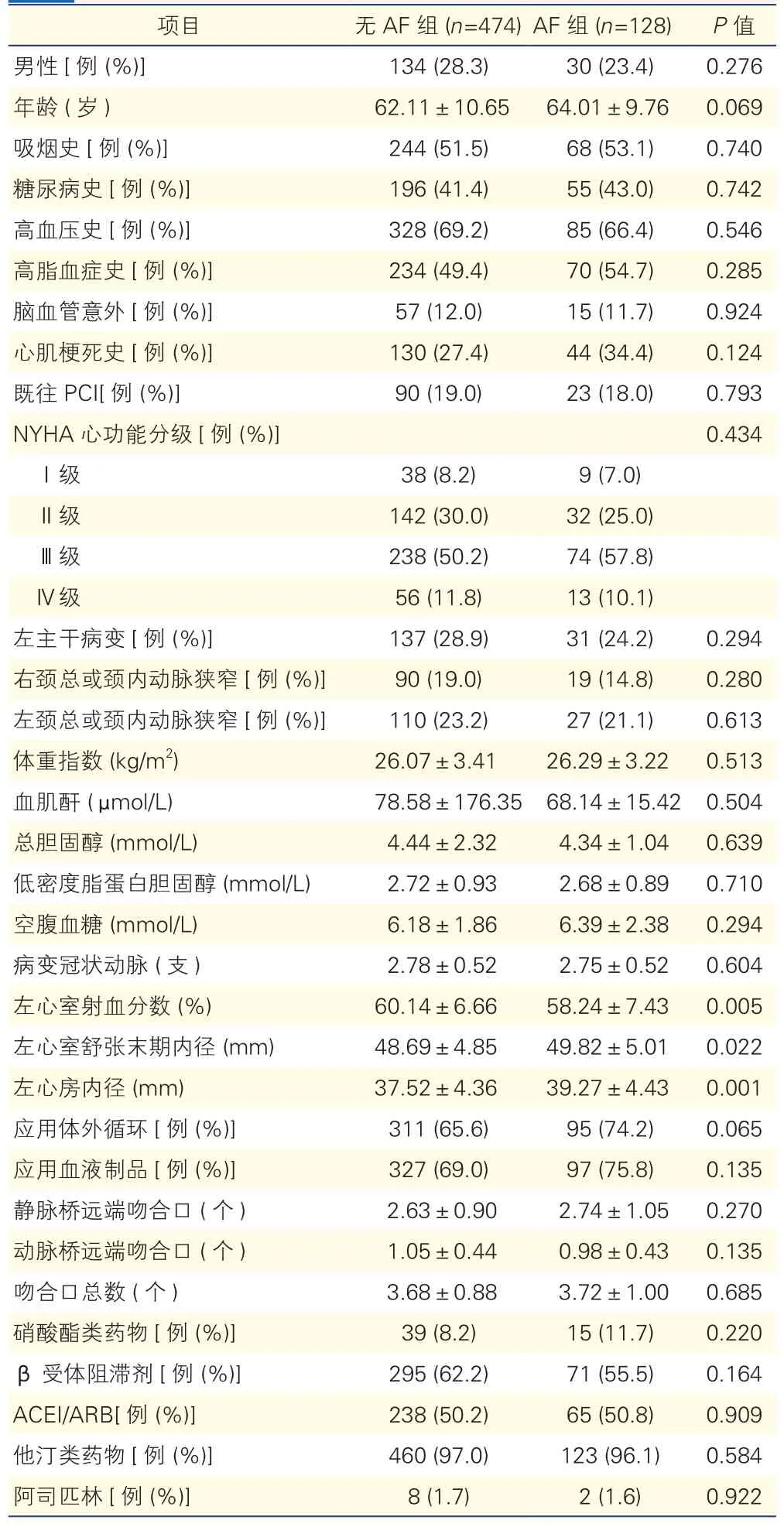
表1 兩組患者術前基線和臨床特征比較()
注:AF:心房顫動;NYHA:紐約心臟協會;PCI:經皮冠狀動脈介入治療;ACEI/ARB:血管緊張素轉換酶抑制劑/血管緊張素Ⅱ受體拮抗劑
表2 兩組患者臨床安全性和有效性比較()
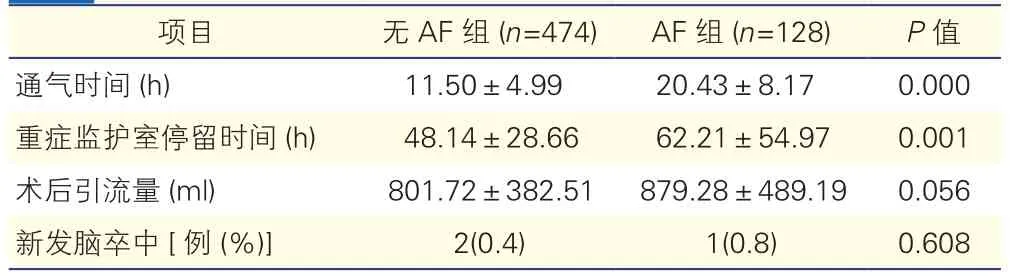
表2 兩組患者臨床安全性和有效性比較()
注:AF:心房顫動
項目 無AF組 (n=474) AF組 (n=128) P值通氣時間(h) 11.50±4.99 20.43±8.17 0.000重癥監護室停留時間(h) 48.14±28.66 62.21±54.97 0.001術后引流量(ml) 801.72±382.51 879.28±489.19 0.056新發腦卒中[例(%)] 2(0.4) 1(0.8) 0.608
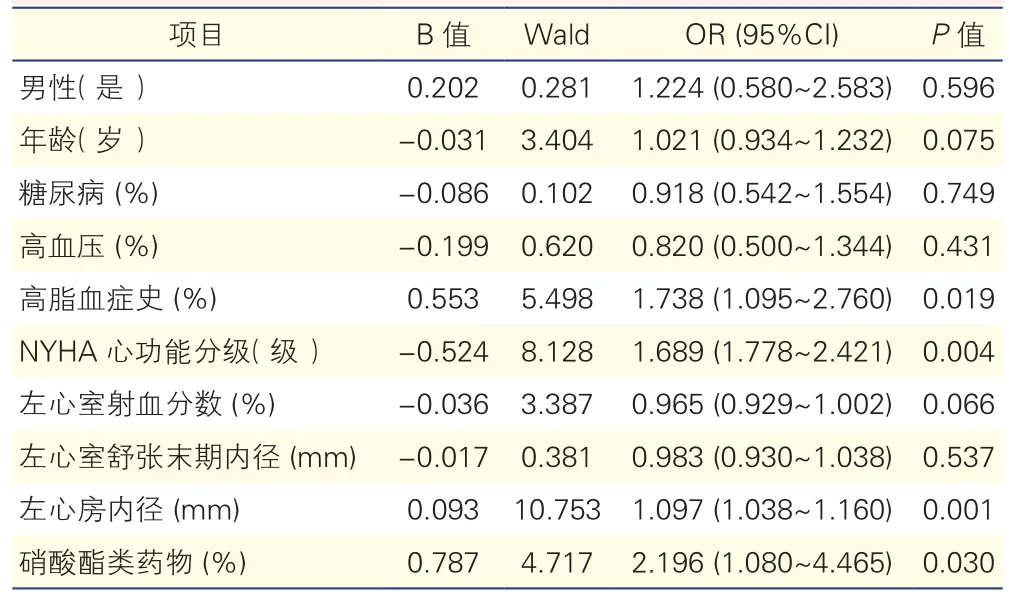
表3 冠狀動脈旁路移植術后發生心房顫動的Logistic單因素回歸分析
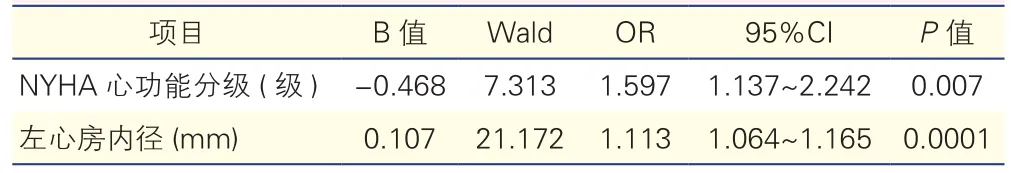
表4 冠狀動脈旁路移植術后發生心房顫動的Logistic多因素回歸分析
3 討論
得益于較為完整的血運重建和較理想的術后通暢率,CABG仍是治療冠心病的標準程序。本研究中,CABG后AF的發病率大約是21.3%,這與近年來國內外報道一致[5,6,9]。本研究中,初步分析提示高脂血癥史、NYHA心功能分級、左心房內徑增大以及硝酸酯類藥物的使用可能與CABG后AF的發生具有一定的相關性,進一步分析發現心功能分級惡化和左心房內徑變大是CABG后新發AF的獨立危險因素。
基于Logistics多因素回歸分析,本研究結果表明,左心房內徑的增大是CABG后AF發生的一個重要預測因素。其潛在的電生理學機制可能是左心房的增大導致了心房結構和電生理傳導的重構,從而減弱動作電位持續時間和不應期時間[10]。Nardi等[11]研究也證實基于二維超聲心動圖測量的左心房內徑增大是CABG后發生AF的重要危險因素。目前有研究表明,對于代謝紊亂的患者,其心肌存在微血管重構和代謝應激,可導致心房結構的重構[12],本研究的單因素結果發現高脂血癥與CABG后AF的發生具有相關性,但是糖尿病并不能預測術后AF的發生,這與Almassi等[9]和Tatsuishi等[13]報道的結果不一致。
NYHA心功能分級是按誘發心力衰竭癥狀的活動程度將心功能的受損狀況分為4級。NYHA心功能分級由于簡便易行,在臨床評估心臟狀態時得以廣泛應用。本研究中,NYHA心功能狀態首先通過單因素分析篩選,而后進入多因素回歸分析,最終結果顯示,NYHA 心功能分級是CABG患者術后發生AF的獨立危險因素,并且對于更高的NYHA心功能級別來說,較低的NYHA心功能分級是一個保護性因素。這可能是因為對于較低級別的心功能患者來說,心功能惡化患者心力衰竭可能比較大,進而加大了左心室的壓力負荷,左心房的壓力負荷也隨之升高,導致左心房擴大,肌張力增加,左心房心肌細胞的傳導性及自律性發生改變,這可能成為AF發生的誘導因素[14,15]。
近期的研究證實,腎素-血管緊張素-醛固酮系統可能發揮誘導心臟炎癥和纖維化的關鍵作用[16],這些病理生理學改變通過激活心房電生理活動和有效不應期離散度進而增加心房多波折返的概率。高血壓患者的血流動力學超負荷通常會引起心房擴張、膠原蛋白沉積以及心臟纖維化的發展,從而導致心房結構和電生理的重構以及離子和細胞連接的變化[17]。在本研究中,不論是單因素還是多因素回歸分析,患者術前高血壓病史均未呈現出與術后AF的顯著相關性,因此高血壓狀態是否會增加術后AF的發生概率仍然有待進一步的基礎研究和臨床調查。
結論:本研究進一步證實CABG后AF的發生率較高。研究結果提示高脂血癥史、NYHA心功能分級惡化、左心房內徑增大以及硝酸脂類藥物的使用與CABG后AF的發生具有相關性,其中NYHA心功能分級惡化和左心房內徑變大是CABG后發生AF的獨立危險因素。CABG后新發AF相關危險因素的探索具有重要的臨床價值,有助于預防和減少CABG后AF以及并發癥的發生,促進患者康復和改善預后。

