CONUT評分與急性心肌梗死患者死亡的相關性研究
楊珍珍, 趙晶, 彭瑜, 馬慧, 馬春香, 張鉦
心血管疾病占居民疾病死亡構成的40%以上,為我國居民的首位死因[1]。心血管疾病患者中營養不良普遍存在。已有研究發現營養不良與心血管疾病預后及嚴重不良事件相關。較準確、全面的主觀營養狀態評估工具如SGA(subjective global assessment)、FNA(Full Nutritional Assessment),需專業醫務人員介入評估而并未廣泛應用于住院及門診患者。臨床中較普遍應用體重指數(BMI)、血清白蛋白(Alb)等作為營養狀態的簡單評估指標。近年來,客觀營養不良篩查工具陸續出現,如GNRI(geriatric nutritional risk index)[2]、PNI(prognostic nutritional index)[3]、CONUT(controlling nutritional status)[4]等評分工具,具有簡易、低成本、較全面等優勢,可以協助評估心血管疾病患者住院期間的營養狀態,以進一步完善預后評估及營養治療方案調整。
目前,客觀營養狀態評估工具在心血管疾病患者中的研究較少,現有研究發現營養不良與心力衰竭及老年心肌梗死患者預后有相關性,而CONUT等客觀營養狀態評估工具可操作性強,并且未增加患者住院成本,故本文旨在以CONUT評分的營養狀態為指標,研究營養狀態與急性心肌梗死且行經皮冠狀動脈介入治療(PCI)術患者預后的相關性。(CAG):靶血管心肌梗死溶栓治療臨床試驗(TIMI)血流為0級;(2)發病時間小于12 h或超過12 h但有持續胸痛且有急診PCI指征;(3)所有在住院期間完成了PCI術,術者由心臟中心獲得冠心病介入診療資質且年手術量大于200例的醫師擔任。所置入支架均為藥物洗脫支架;(4)出院后接受了電話隨訪。排除標準:(1)感染性疾病如肺部感染等;(2)惡性腫瘤及血液系統疾病如白血病、骨髓增生異常綜合征等;(3)行溶栓治療的患者;(4) 3個月內死亡的患者;(5)隨訪信息不全的患者;(6)病例資料及輔助檢查信息不全患者。
急性心肌梗死客觀營養狀態評分(表1):CONUT 由 Ignacio de Ulíbarri等[4]首次提出,包括血清白蛋白、血清總膽固醇、血液總淋巴細胞計數3個方面,涉及體內蛋白儲備、卡路里消耗及免疫防御3個方面。可以作為住院患者營養不良的早期篩查工具及治療過程中連續的營養狀態監測,適用于所有人群。
1 資料與方法
研究對象:選擇2013-01至2014-12因急性心肌梗死在蘭州大學第一醫院心臟中心就診并接受了PCI術,出院后有隨訪信息的患者2 300例,經納入、排除標準共篩選了838例。入選標準:(1)明確診斷急性心肌梗死[5]患者:心肌缺血臨床癥狀:持續胸痛>10~20 min,舌下含服硝酸甘油不能完全緩解;心臟生物標記物:肌鈣蛋白或肌酸激酶超過正常上限或有動態演變;新發生的心電圖動態演變:12導聯心電圖上至少相鄰2個肢體導聯上ST段較等電線抬高>0.1 mV,或胸前導聯ST段較等電線抬高>0.2 mV或者新出現的左束支阻滯;冠狀動脈造影
終點事件及隨訪:終點事件:定義為全因死亡。由心臟中心資料室人員在患者出院后的1、3、6、12、24、36個月進行電話隨訪。隨訪時間中位數為:36(33,36)個月。
分組:將入選838例患者根據營養狀態分三組:正常組(CONUT :0~1分,n=304例),輕度營養不良組(CONUT: 2~4分,n=476例),中重度營養不良組(CONUT: 5~12分,n=58例),對三組患者基線資料及死亡率差異進行比較。
統計學方法:計數資料用例數(百分比)表示,用Pearson行×列表的卡方檢驗,當T≤5時用四格表資料的Fisher確切概率法;計量資料近似正態分布的用均數±標準差表示,采用單因素方差分析,組間比較用S-N-K檢驗;計量資料不符合正態分布的用中位數(四分位數)表示,三組資料間的比較用非參數檢驗Kruskal-Wallis檢驗。用Kaplan-Meier法繪制生存曲線,并采用Pairwise log-rank檢驗方法進行組間死亡率的比較,用Cox比例風險回歸模型分析未調整、調整年齡及調整了其他死亡相關因素的模型中營養狀態與死亡風險的關系;P<0.05為差異有統計學意義。
2 結果
三組基線資料及實驗室數據分析(表2):
CONUT評分正常組患者占36.3%(304例),輕度營養不良組56.8%(476例),中重度營養不良組占6.9%(58例);營養狀態越差的組年齡越大,吸煙比例越少,糖尿病患病率越高,差異有統計學意義(P<0.05)。營養狀態越差的組白細胞計數、淋巴細胞計數、白蛋白、總蛋白、血脂水平包括總膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL-C)、非高密度脂蛋白膽固醇(non-HDL-C)、低密度脂蛋白膽固醇(LDL-C)、左心室射血分數(LVEF)水平均偏低,差異有統計學意義(P<0.05)。營養狀態越差的組尿素氮、肌酐、空腹血糖、N末端B型利鈉肽原(NT-proBNP)、纖維蛋白原均較高,差異有統計學意義(P<0.05)。
營養狀態與死亡事件的關系分析:發生死亡事件51例,正常組8例(2.6%),輕度營養不良組30例(6.3%),中重度營養不良組13例(22.4%);用Kaplan-Meier法做生存分析,采用Pairwise log-rank檢驗,并繪制生存曲線。按正常組、輕度營養不良組、中重度營養不良組繪制死亡事件的生存曲線(圖1),根據圖1結果可知CONUT評分的營養不良級別越高,死亡風險越大,Pairwise log-rank 檢驗結果顯示:與正常組比較,輕度營養不良組和中重度營養不良組死亡風險明顯增大,差異均有統計學意義(P<0.05~0.001)。
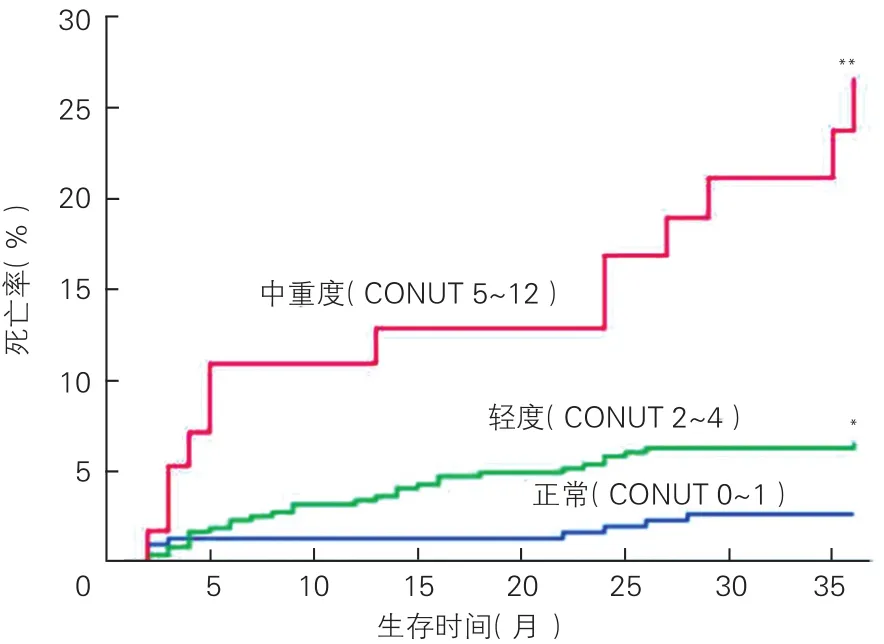
圖1 838例患者Kaplan-Meier生存曲線分析
Cox比例風險模型分析結果(表3):(1)在未調整的模型中,營養狀態越差,死亡風險顯著增加(輕度營養不良組 :HR=2.423,95%CI:1.111~5.286,P=0.026;中重度營養不良組 :HR=9.167,95%CI:3.799~22.120,P<0.001);(2) 在 調 整 了 年 齡 的模型中,中重度營養不良狀態相比正常組,死亡風險顯著增加:(輕度營養不良組:HR=2.131,95%CI:0.974~4.659,P=0.058;中重度營養不良組HR=6.045,95%CI:2.446~14.936,P<0.001);(3)納入兩組基線資料比較有統計學意義的變量及有可能影響死亡率的因素:年齡、吸煙、糖尿病史、腦卒中、三支血管病變、NT-proBNP、纖維蛋白原(FIB)、尿素氮(BUN)、肌酐、葡萄糖、LDL-C、Killip心功能分級Ⅰ級、LVEF;其中年齡、吸煙、腦卒中、三支血管病變、Killip心功能分級Ⅰ級、LDL-C、LVEF因素進入了方程。調整了危險因素的模型中,仍得出同樣的結果即營養狀態越差,死亡風險顯著增加[輕度營養不良組 HR=3.473,95%CI:1.507~8.003,P=0.003;中重度營養不良組HR=10.775,95%CI:3.958~29.334,P<0.001)。
3 討論
本研究結果顯示以CONUT評分的營養狀態中有大部分心肌梗死患者處于營養不良狀態,營養正常患者占36.3%,輕度營養不良56.8%,中重度營養不良占6.9%;CONUT評分的營養狀態可以作為心肌梗死行PCI術后患者的死亡事件的獨立預測因子,Cox比例風險模型分析結果顯示在未調整和調整年齡及其他影響因素后CONUT評分的營養狀態越差,死亡風險顯著增加,表明CONUT評分的營養狀態可以作為急性心肌梗死患者死亡事件的獨立預測因子。
營養不良與心血管疾病的關系:有大量的證據表明入院時的營養和免疫狀態與心血管疾病患者的結局相關。營養不良可能通過促進炎癥細胞因子的產生和促進動脈粥樣硬化而影響心血管疾病的進展。在一項包括2 251例患者[年齡(65.0±12.8)歲]的研究中多變量分析結果顯示營養不良是心肌梗死后并發癥的獨立預測因子[6]; Nakagomi等[7]的研究發現,用CONUT評分篩查的營養不良與腫瘤壞死因子-a(TNF-a)、C-反應蛋白(CRP)水平呈顯著正相關,CONUT評分≥3及TNF-a升高均與心力衰竭患者不良預后相關。一項涉及心力衰竭患者的研究表明由CONUT評分表示的營養不良、由頸動脈內膜中層厚度(CIMT)表示的動脈粥樣硬化與炎癥明顯相關,并且可以預測慢性心力衰竭患者的不良事件[8]。本試驗中,中重度營養不良組的NT-proBNP水平相比其他兩組明顯增高,營養狀態差可能與心力衰竭的嚴重程度相關,增加患者死亡風險。
CONUT評分涉及血清白蛋白、血淋巴細胞計數、總膽固醇水平,可以較準確地反映機體的營養狀態及免疫功能[9]。Basta等[10]對945例老年(≥71歲)ST段抬高型心肌梗死(STEMI)經歷PCI術的患者進行分析,結果發現CONUT評分與PNI評分增高均與增加的死亡率相關,而CONUT評分與死亡率的相關性優于PNI評分。也有研究發現在穩定性心絞痛患者中增加的體重指數與MACE事件率降低相關,而高CONUT評分+正常體重指數是MACE事件的獨立預測因素,進一步說明CONUT評分相比體重指數能較全面的表示患者的營養狀態[11]。一項單中心、前瞻性的研究發現在老年(年齡≥80歲)高血壓患者中,CONUT評分的營養狀態可以預測出院后90天內的死亡率[9]。
大部分心肌梗死行PCI術后的患者處于營養不良狀態,持續的營養不良會延緩機體的修復,促進并發癥的發生。心肌梗死術后的患者因認識不足而攝入蛋白質及脂質成分不足,而蛋白質和脂質均為人體所需的宏量營養素,是促進組織修復、提高免疫力的主要營養素。準確及時的評估患者的營養狀態以發現輕度的營養不良而設計完善的營養處方,是臨床工作中重要而不可忽視的方面,也是心肌梗死術后患者心臟康復的重要方面。因而,CONUT作為一種營簡便、成本低廉、較全面的營養狀態篩查工具顯得尤為重要。李響等[12]對急性心肌梗死出院患者接受的生活方式建議進行的調查研究結果顯示:我國臨床醫生對于出院患者生活方式的建議明顯不足,建議加強對出院患者生活方式的指導。而飲食是生活方式的重要方面。膳食結構不僅需要針對一項風險因素而是對一系列的風險通路都具有改善作用,如血糖、血壓、血脂、內皮功能、炎癥、血栓、心律失常等。Shay等[13]對來自四個國家(中國、日本、英國、美國)的17個人群的飲食結構進行分析發現,低心血管疾病風險的個體攝入較高的膳食纖維、植物蛋白、維生素和礦物質、非血紅素鐵和碳水化合物,攝入較低的動物蛋白、鈉、膽固醇、飽和脂肪酸和血紅素鐵;攝入的食物比較發現低心血管疾病風險的個體攝入更多的水果、蔬菜、谷物、魚和更少的高熱量食物如:高脂肪的乳制品、肉類加工、含糖飲料)。在低心血管疾病風險的個體中觀察到這種飲食模式可導致低能量攝入。這些發現揭示了營養/食品質量和能量攝入與代謝心血管疾病風險因素相關。目前公認的具有降低心血管疾病風險的飲食結構有DASH(Dietary Approaches to Stop Hypertension)飲食、Prudent飲食、地中海飲食結構,并經前瞻性隊列研究發現這些飲食結構與冠狀動脈疾病、卒中、糖尿病發生率下降有關。
本試驗的局限性:本研究還有很多不足的方面:(1)本試驗為回顧性隊列研究,數據資料通過查詢病例獲得,難免會有數據缺失的情況,證據強度不夠,需要進一步做前瞻性的、隨機對照試驗。(2)本研究涉及的營養評估狀態均為入院時行PCI術前的營養狀態,沒有動態的評估患者的營養狀態,下一步試驗中應當動態評估患者的營養狀態。(3) 本研究的樣本量較小,需要做大樣本的前瞻性研究,以提高研究證據強度。

