右心室起搏電極位置對心臟再同步化治療老年慢性心力衰竭臨床效果的影響
尹微 陳學穎 許鐸 季偉敏 王寶珠
慢性心力衰竭是心血管疾病主要致死原因之一,好發于老年人群,心室重構是其發生的核心機制之一[1]。心臟再同步化治療(cardiac resynchronization therapy, CRT)通過雙心室起搏的方式逆轉心室重構,恢復心室同步率,改善心功能,是治療慢性心力衰竭的有效手段之一[2-4]。但仍有約30%的病人CRT后效果不佳,心功能、QRS波時限(QRS duration, QRSd)、左心室舒張末期內徑(left ventricular end diastolic dimension, LVEDD)等因素均為CRT無應答的影響因素[5-7]。對術者來說,術中起搏電極位置的選擇十分重要,本研究以84例行CRT的老年慢性心力衰竭病人為研究對象,探討不同右心室起搏電極位置對CRT療效的影響。
1 資料與方法
1.1 一般資料 選擇我院及復旦大學附屬中山醫院自2014年3月至2017年5月接受CRT的老年慢性心力衰竭病人84例進行回顧分析。入選標準為:(1)確診為慢性心力衰竭的老年病人,經至少3個月抗心力衰竭藥物治療后心功能紐約心臟病協會(NYHA)分級為Ⅱ~Ⅳ級,竇性心律或房顫,QRSd>120 ms,左室射血分數(left ventricular ejection fraction, LVEF)<0.35,LVEDD>55 mm;(2)均行CRT,術前、術后及隨訪的臨床檢查資料完整。排除標準為:(1)心肌梗死、缺血性心肌病及右束支傳導阻滯病人;(2)合并嚴重肝、腎、肺功能不全,惡性腫瘤,嚴重感染,嚴重高血壓及糖尿病病人。84例中男58例,女26例,年齡60~80歲,平均(70.2±5.6)歲。術中右室起搏電極位置為右心室流出道間隔(right ventricular outflow tract, RVOT)者34例,為右心室心尖部(right ventricular apex, RVA)者50例;術中左室起搏電極位置為側后壁者65例,非側后壁者19例。
1.2 分組 根據術中右室起搏電極位置為RVOT或RVA將84例行CRT的老年心力衰竭病人分為RVOT組和RVA組。同時,將左室起搏電極位置為側后壁病人和非側后壁病人再細分為RVOT亞組和RVA亞組。
1.3 手術方法 常規局麻,左鎖骨下靜脈穿刺,通過冠狀靜脈竇插管及心臟靜脈逆行造影確定靶靜脈,置入左室電極導線,盡量植入心臟側后或側靜脈,起搏測試滿意后固定,右心房電極常規置于右心房心耳部或房間隔,右心室電極置于RVOT或RVA,待測試參數滿意后將脈沖發生器與電極和導線連接,埋藏于皮下囊袋,逐層縫合切口。
1.4 觀察指標 比較各組病人術前及術后6個月QRSd、心功能NYHA分級、以及心臟超聲指標LVEF、LVEDD及左心室收縮末期內徑(left ventricular end-systolic dimension, LVESD)的變化。以左心室收縮末容積縮小超過10%為治療有效,比較各組病人CRT術后6個月的治療有效率。

2 結果
2.1 2組手術前后心功能及以及心臟超聲指標比較 RVA組和RVOT組術前各指標差異均無統計學意義(P>0.05),術后RVA組LVEF顯著高于RVOT組,差異有統計學意義(P<0.05),術后 NYHA分級、QRSd、LVEDD、LVESD在2組間差異均無統計學意義(P>0.05)。見表1。
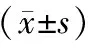
表1 2組手術前后心功能及以及心臟超聲指標比較
注:與RVOT組比較,*P<0.05
2.2 左室起搏電極于側后壁病人手術前后相關指標比較 左心室起搏電極位置位于側壁及側后壁的病人65例,其中RVOT亞組25例, RVA亞組40例; RVA亞組LVEF顯著高于RVOT亞組(P<0.05),NYHA分級顯著低于RVOT亞組(P<0.05),QRSd、LVEDD、LVESD在2組間差異均無統計學意義(P>0.05)。見表2。
2.3 左室起搏電極位置為非側后壁病人手術前后相關指標比較 左心室起搏電極位置位于前壁及下壁(非側后壁)的病人有19例,其中RVOT亞組9例,RVA亞組10例。RVA亞組與RVOT亞組各指標差異均無統計學意義(P>0.05)。見表3。
2.4 右心室不同起搏電極位置的CRT術治療有效率比較 各RVA組和RVOT組病人CRT有效率的差異均無統計學意義(P>0.05)。見表4。
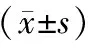
表2 左室電極位于側后壁者CRT手術前后各指標比較
注:與RVOT亞組比較,*P<0.05

表3 左室電極位于非側后壁者CRT手術前后各指標比較
3 討論
CRT是在左右心室置入心臟起搏器,通過雙心室起搏的方式改善心肌電機械活動的同步性,從而抑制心臟機械重構,改善心功能。CRT的治療效果與起搏電極植入的位置有關,因此,術中起搏電極位置的選擇十分重要。目前關于左心室電極位置的研究較多,普遍認為位于心室最晚激動部位并遠離心肌瘢痕區域是左室起搏電極的理想位點,術前應準確評估心室激動最遲部位,一般最佳位置為心側靜脈和心后側靜脈[8-10]。而關于右心室起搏電極位置對CRT療效的影響存在較多爭議[11-12]。

表4 右心室不同起搏電極位置的CRT術治療有效率比較
本研究根據左心室起搏電極位置的不同,進一步分析右心室起搏電極位置對CRT療效的影響,結果顯示,當左心室起搏電極位于側后壁時,右心室起搏電極位置為RVA者對LVEF和心功能改善程度均顯著優于RVOT者(P<0.05),而QRSd、LVEDD、LVESD以及CRT療效則未見明顯差異(P>0.05)。當左心室起搏電極位于非側后壁時,右心室起搏電極置入在RVA和RVOT者的各項指標及療效均無明顯差異(P>0.05)。
雙心室起搏存在復雜的交互作用,目前多數研究結果認為,左右室電極導線之間的空間距離越遠,電學距離越大,心臟再同步化治療療效越佳[13-14]。 當左心室起搏電極位于側后壁時,RVA起搏較RVOT起搏獲得的導線間距更大,從而使心輸出量增加更為顯著,對心功能改善效果更好。本研究結果中也可以看出,RVA起搏和RVOT起搏對QRSd等其他指標以及CRT有效率的影響并無明顯差異,提示右心室不同起搏位置對心肌重構的影響有限。但本研究結果也不能排除樣本量較小,隨訪時間較短造成的偏倚。但可以證實的是,選擇RVA起搏至少不會使CRT療效較RVOT起搏降低。而當左心室起搏電極位于非側后壁時,可能由于右心室起搏電極位于RVA或RVOT時產生的導線間距差異不大,故其對各項指標的改善和CRT有效率均相近。
綜上所述,老年慢性心力衰竭多采用CRT逆轉心室重構,而CRT老年慢性心力衰竭的療效受雙室起搏位置的綜合影響,右心室RVA位置起搏可能較RVOT位置起搏更具有臨床優勢,尤其是對于左心室為側后壁起搏者,將右心室電極置于RVA有利于獲得更好的療效。但本研究樣本量較少,具有一定局限性,研究結論尚需大規模的臨床試驗進一步證實。

