非糖尿病心血管疾病高危人群血壓達標情況的隊列研究
郭紅梅 季鵬 王屹 蔡靜波 竇鈺 朱玫玉 熊亞晴
高血壓是導致全球心血管疾病死亡的頭號殺手。2009世界衛生組織全球健康風險報告中特定危險因素導致的全球死亡和疾病負擔顯示:全球人口13%的死亡與高血壓相關,位居引起死亡的十大危險因素之首。51%的腦血管病死亡、45%的缺血性心臟病死亡與血壓控制欠佳有關[1]。研究顯示,血壓>115/75 mmHg,心血管疾病風險升高,且與血壓水平線性正相關[2]。大多數指南推薦血壓達標值應<140/90 mmHg,也有推薦應強化降壓至<130/80 mmHg,既往的前瞻性隨機對照研究報告也不一致。由美國國家心肺血液研究所(NHLBI)與美國國立衛生研究院(NIH)支持的SPRINT研究為迄今為止美國最大規模的高血壓臨床研究項目,旨在驗證強化降壓是否有更多心血管獲益。在經過3年多的研究后,得出的結論為:強化降壓對于改善病人預后具有積極意義。強化降壓[收縮壓(SBP)降至<120 mmHg]與標準降壓(SBP降至<140 mmHg)相比,可使病人全因死亡率降低25%,心血管不良事件風險降低30%。
最近,Tsai等[3]發表的一項系統評價研究結果顯示,對于非糖尿病慢性腎臟病(CKD)病人,低于目前標準的血壓管理并未更好地保護腎臟,但是部分病人(除非裔外其他病人和高蛋白尿的病人)可能會從強化降壓管理中獲益[4-5]。然而,上述研究均未納入我國病人,強化降壓對我國病人的影響尚不清楚。本研究擬探討不同血壓控制水平的中國中老年非糖尿病心血管高危人群的心血管不良事件的發生風險,以探究此類人群最佳的血壓控制水平。
1 對象與方法
1.1 研究對象 本研究病例均來自2013~2016年江蘇省老年病醫院心內科自主開發的網絡數據庫系統,且滿足以下入選條件:(1)連續入選;(2)年齡>50歲;(3)高血壓病人:已服藥或未服藥非同日3次以上診室SBP>140 mmHg;(4)心血管疾病高危人群:按2010中國高血壓指南高血壓病人心血管病風險水平分層屬高危或很高危者,但除外糖尿病、腦卒中伴后遺癥、晚期腎病(ESRD)[腎小球濾過率(GFR)<20 mL/(min·1.73m2)]、左室射血分數(LVEF)<35%的病人。本研究在倫理委員會監督下開展。
1.2 研究設計和數據收集 采用回顧性隊列研究設計,收集基線人口學資料(年齡、性別)、臨床和實驗室數據(糖化血紅蛋白、血脂、腎功能等)、血壓、心血管不良事件等。病人由我科慢病管理門診預約隨訪,每人每月隨訪1次,平均隨訪(2.75±0.92)年,每年至少完成1次生化檢查,根據隨訪0~3個月平均診室血壓水平分為強化降壓組(SBP降至<120 mmHg)和常規降壓組(SBP降至<140 mmHg)。主要觀察指標為總體不良事件發生率(包括隨訪期間新發的心肌梗死、卒中、心衰、GFR下降和心臟病相關死亡等)。GFR計算公式MDRD如下:GFR[mL/(min·1.73m2)]=175×血肌酐(mg/dL)-1.234×年齡(歲)-0.179×0.79(如果女性)[6]。

2 結果
2.1 2組基線資料比較 最終共961例病人符合標準納入分析,其中強化降壓組360例,常規降壓組601例。2組病人的基線資料如年齡、性別、血壓、血脂、血糖、血肌酐、GFR和用藥情況等比較差異均無統計學意義(P>0.05)。見表1。
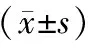
表1 2組基線情況比較

續表1:
2.2 隨訪結束時2組資料比較 隨訪結束時,強化降壓組344人,共脫落16人,其中失訪9人(男5人),退出7人(男3人);標準降壓組570人,共脫落31人,其中失訪21人(男13人),退出10人(男5人)。2組資料除SBP及抗高血壓治療藥物種類差異有統計學意義(P<0.05)外,余各項指標差異無統計學意義(P>0.05)。見表2。
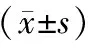
表2 隨訪結束時2組資料比較
注:與常規降壓組比較,*P<0.05
2.3 不良事件發生風險的COX回歸分析 心血管不良事件發生率在強化降壓組和常規降壓組分別為8.1%和9.3%。COX生存分析顯示,強化降壓組較常規降壓組總體不良事件發生風險下降23%(HR=0.77;95%CI:0.27~0.95,P=0.040),其中心衰發生風險下降34%(HR=0.66;95%CI:0.33~0.95,P=0.002)、GFR下降>30%發生風險下降24%(HR=0.76;95%CI:0.41~0.94,P=0.001)和心臟病相關死亡風險下降29%(HR=0.71;95%CI:0.28~0.96,P=0.011),2組間差異均有統計學意義,但2組間心肌梗死和卒中的發生率差異無統計學意義(P>0.05)。
3 討論
以糖尿病病人為研究對象的ACCORD降壓研究結果表明:與SBP<140 mmHg組病人相比,將糖尿病病人SBP降至<120 mmHg雖能顯著降低腦卒中事件發生率,但并未減少主要復合心血管重點事件的發生[7]。SPRINT研究入選受試者時明確排除糖尿病病人,這與ACCORD研究形成了鮮明對比。但這兩個在北美進行的研究均未納入中國人,而在我國,高血壓病人主要并發癥便是腦卒中,高齡病人更是如此。因此,亟需觀察我國高血壓人群強化血壓管理是否顯著降低病人的心腦血管并發癥風險,或者處在不同病情、不同階段、不同心腦血管風險層次的高血壓病人,最大健康獲益的血壓控制目標是否不同。
關于強化降壓治療,兩項Meta分析結果提供了一些臨床證據[8-9]。第一個Meta分析納入了19項隨機對照臨床試驗,共納入44989例受試者,發生2496例主要心血管不良事件(14項研究)、1762例全因死亡(19項研究)及514例ESRD(8項研究),平均隨訪3.8年,發現平均SBP為133 mmHg的病人較140 mmHg的病人的主要心血管疾病發生率降低了14%(HR=0.86;95%CI:0.78~0.96)。第二個Meta分析分析了60萬余例病人,其結果發現SBP每降低10 mmHg,受試者的主要心血管不良事件發生率就減少20%(HR=0.8;95%CI:0.77~0.83)。重度高血壓病人的ESRD發生率是正常血壓者的11倍以上,即使血壓在正常高值水平也達1.9倍。

表3 不良事件發生風險的COX回歸分析
本回顧性研究結果發現:在≥50歲中國非糖尿病心血管疾病高危人群且不合并嚴重靶器官疾病的病人中,強化降壓管理(SBP<120 mmHg)較之標準血壓管理策略(SBP<140 mmHg)可顯著降低心血管不良事件發生風險,這與SPRINT研究結論相同。但本研究也觀察到2組間腦卒中發生率差異無統計學意義,我們分析是由于隨訪條件及觀察樣本量限制等原因,本研究是以卒中住院作為一項事件觀察,這很可能低估國人的卒中發生率,進而出現2組間差異無統計學意義的結果,這點上還有待更多更大規模的研究論證,并且對于心血管危險分層不同的群體其理想血壓控制目標也可能是不同的。另外本研究顯示GFR下降>30%的發生率在強化降壓組較常規降壓組顯著減少,證明強化降壓可以更好地延緩腎功能下降。
本研究發現強化降壓較常規降壓可顯著降低≥50歲中國非糖尿病心血管疾病高危人群且不合并嚴重靶器官疾病病人的心血管不良事件的發生風險,但此研究系回顧性分析,樣本量相對不大,血壓值依據的是診室血壓,結果不夠準確。未來我們將會改為前瞻性設計大樣本并以動態血壓值為指示的臨床研究,使其結論更有說服力。在高齡高血壓或合并嚴重靶器官疾病、糖尿病的病人中強化降壓可能獲益并不顯著[10],由于現有的來自中國病人群體的循證證據較少,所以需進一步研究觀察國人不同群體的最佳血壓控制目標。本研究也顯示強化降壓組治療在臨床獲益的同時,降壓藥物種類顯著多于常規降壓組,這也面臨醫療費用增加、低血壓發生風險增加、藥物不良反應增多的可能,在臨床中還需根據個體具體調整方案以達到獲益/風險比最大化。

