高血壓患者血清同型半胱氨酸水平與肌酐、尿酸、甲狀旁腺激素的關系
周建妹,陳 進,鄧冰瑩,吳月靜,朱利月,吳萬振,劉新文
高血壓合并血漿同型半胱氨酸(homocysteine,Hcy)水平升高(≥10μmol/L)患者占我國高血壓人群的75%[1]。高血壓與高Hcy有明顯的協同作用,高血壓合并高Hcy可顯著增加血管、腎臟等靶器官的損害。已有研究發現Hcy水平與原發性高血壓患者肌酐(creatinine,Cr)、尿酸(uric acid,UA)等腎功能指標相關[2]。但對高血壓患者血清Hcy與甲狀旁腺激素(parathyroid hormone,PTH)相關性的研究鮮有報道。本文擬對高血壓患者的Hcy、Cr、UA、PTH等指標進行分析。
1 資料與方法
1.1 一般資料:選取2017年1月至2017年9月于我院門診收治并確診為高血壓的患者189例,根據Hcy水平將高血壓患者分為Hcy正常高血壓組(Hcy<10μmol/L)68例和 Hcy升高高血壓組(Hcy≥10μmol/L)121例。所有患者均符合衛生部2010年《中國高血壓防治指南》中的高血壓診斷標準[3]。排除標準:繼發性高血壓如原發性醛固酮增多癥、嗜鉻細胞瘤、腎性高血壓等高血壓患者;合并糖尿病、冠狀動脈粥樣硬化性心臟病、外周血管病、心瓣膜病、風濕性心臟病、急性心力衰竭、先天性心臟病等;急、慢性腎功能不全、腎病綜合征、泌尿系感染等疾病;進行過甲狀腺手術的患者。
1.2 實驗室檢查:患者空腹至少8h后,抽取早晨空腹靜脈血,設備用美國貝克曼奧林帕斯生化儀5400,檢測空腹血糖(FPG)、糖化血紅蛋白(HbA1c)、總膽固醇(TC)、甘油三酯(TG)、高密度脂蛋白膽固醇(HDL_C)、低密度脂蛋白膽固醇(LDL_C)、Cr、UA、Hcy等生化指標;采用貝克曼公司生產的DXI800化學發光分析儀及其配套試劑檢測血清PTH。
1.3 統計學處理:應用SPSS 23.0版統計軟件進行數據分析,計量資料以(±s)表示,組間比較采用t檢驗,相關性采用Pearson相關分析,P<0.05為差異有統計學意義。
2 結果
2.1 兩組基本臨床資料及實驗室指標比較:Hcy升高高血壓組(121例)與Hcy正常高血壓組(68例)兩組患者在年齡、性別構成、HbA1c、谷丙轉氨酶(GPT)、TG、TC、HDL_C、LDL_C、游離三碘甲狀腺原氨酸(FT3)、游離甲狀腺素(FT4)、促甲狀腺激素(TSH)等水平的差異均無統計學意義(均P>0.05);Hcy升高高血壓組患者Hcy、Cr、UA、PTH明顯高于Hcy正常高血壓組患者,差異有統計學意義(P<0.05),見表1。
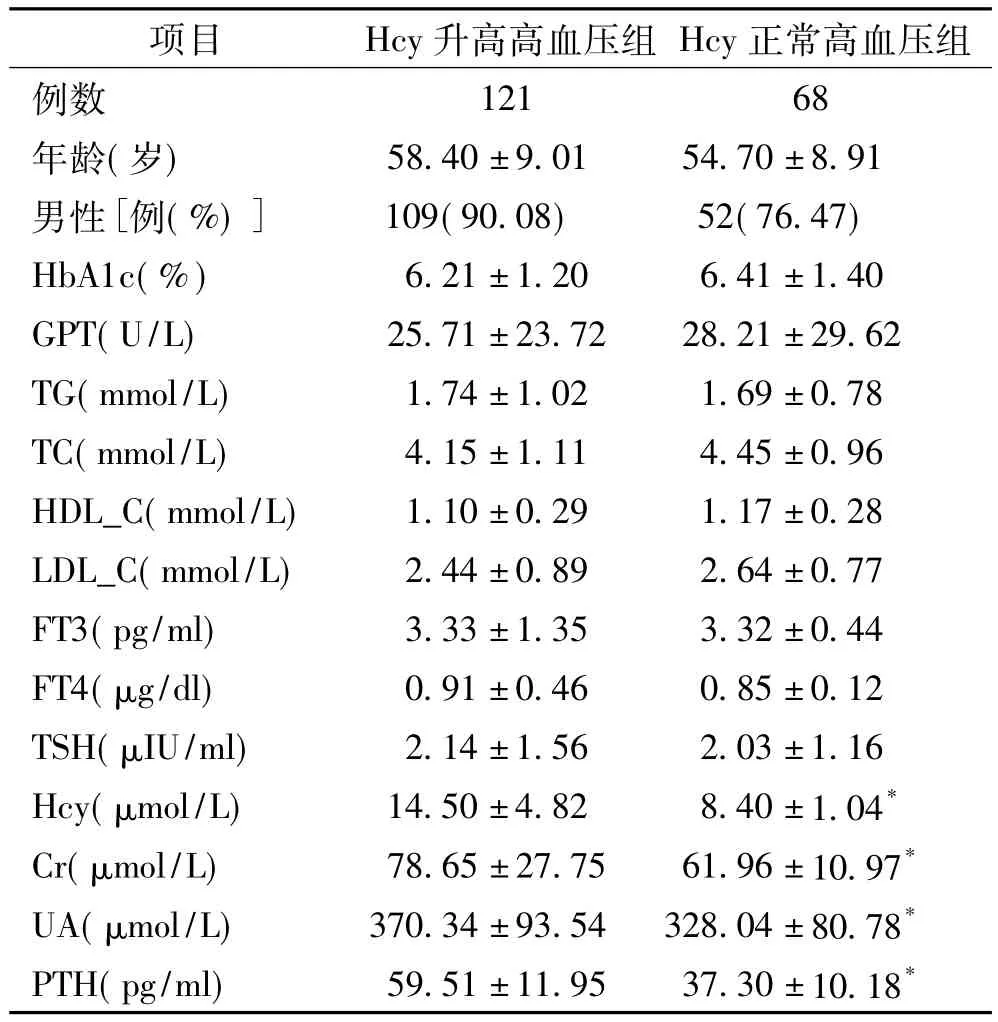
表1 兩組患者基本臨床資料及實驗室指標比較
2.2 Hcy與Cr、UA、PTH之間相關性分析:對Hcy水平和Cr、UA水平進行了Pearson相關分析顯示(r=0.09、P>0.05);提示Cr、UA與 Hcy水平之間無明顯相關性,PTH與Hcy水平呈正相關、相關系數(r=0.46,P <0.05)。
3 討論
高血壓的發病率近年來仍逐漸升高,是目前誘發心血管疾病及腎臟疾病的重要原因,嚴重威脅人類健康。我國Hcy升高的高血壓約占成年高血壓患者的75%,這組人群可能是導致我國高血壓并發癥高發和持續發展的重要人群[1]。Sun等[4]研究發現,高同型半胱氨酸(HHcy)水平對動脈硬化性血管疾病的危險性呈線性增加。國外相關研究發現高血壓人群中Hcy升高與冠心病等高血壓并發癥的發生風險呈明顯的相關性[5]。伴有HHcy的高血壓患者更易出現嚴重的心腦腎血管事件,與其相關的原因一直是國內外學者研究的熱點。
大量的研究證明HHcy是動脈粥樣硬化的獨立危險因子[6]。Hcy導致動脈粥樣硬化的主要機制可能有:Hcy通過生成過氧化氫及氧自由基,引起血管內皮功能紊亂及脂質過氧化,還可刺激血管平滑肌細胞增殖,從而導致動脈粥樣硬化斑塊的形成[7]。Hcy可能還通過上述機制影響腎臟血管內皮及腎小球基底膜細胞的功能,導致腎小球濾過率下降。另一方面,腎功能的損害也導致血漿同型半胱氨酸水平的升高,腎臟參與了血漿Hcy的濾過和代謝。高血壓患者中高血壓合并HHcy,兩者共同損害腎小球毛細血管,較單純高血壓對腎臟的損害發生率高,本研究結果與之相符。
PTH是甲狀旁腺主細胞分泌的多肽類激素,其主要功能是調節機體的鈣磷平衡[8]。已有大量研究證實血PTH水平升高和高血壓的發病及血壓晝夜節律異常有關。Meteus_Hamdan等[9]在沒有原發甲狀旁腺疾病的老年重癥住院患者中,發現高PTH水平可升高收縮壓和舒張壓,而此作用不依賴于25_(OH)_D3的水平。Luigi等[10]發現,在原發性甲狀旁腺功能亢進患者高血壓發病率81%,血壓晝夜節律異常57%,而原發性高血壓和健康受試者血壓晝夜節律異常35%和15%。PTH影響血壓的確切機制尚不明確,可能的機制包括以下幾方面:(1)PTH對腎素分泌的直接效應,可能導致高血壓的發病和血管對各種升壓因子敏感性增加;PTH也可能直接刺激腎上腺醛固酮的合成。(2)原發性甲狀旁腺功能亢進患者中去甲基腎上腺素水平升高,交感神經系統興奮。(3)由PTH造成的血管內皮功能損傷導致的動脈僵硬度改變。(4)PTH還可影響心臟節律和心率變異性,進而影響血壓和血壓節律。
目前Hcy與PTH的相關性的研究較少,且研究主要集中在腎臟損害中。龍林會等[11]研究顯示慢性腎功能衰竭患者中,血清PTH與Hcy相關。本研究結果發現,Hcy升高高血壓組患者的血清PTH水平較單純高血壓組患者明顯升高,差異有統計學意義(P<0.05)。對PTH作Pearson相關分析,血清Hcy水平與PTH呈正相關。本研究對象排除急慢性腎功能不全表現,即提示在未出現明顯腎功能損害前,Hcy與PTH之間已經存在明顯的相關性。在PTH的協同作用下,HHcy高血壓患者可能更易出現腎臟、心臟等靶器官的早期損害。
總之,Hcy與PTH在高血壓的病理變化中具有非常重要的作用,二者之間的交互作用及機理尚未完全明晰,在高血壓的綜合防治中應給予足夠重視。同時有效降低血清Hcy和PTH水平可預防或延緩高血壓的靶器官損害等,對高血壓的長期防治具有重要意義。該研究的不足之處在于樣本量少,有待于臨床上大樣本量研究進一步驗證。

