氨氯地平聯(lián)合滋陰活血方對高血壓伴冠心病患者血小板微粒膜蛋白及血管內皮功能的影響
劉占超,張鴻飛,常林林,劉亞俊,陳國杰,崔文雅
中、高危和極高危高血壓容易并發(fā)冠心病(coronary heart disease,CHD),兩病之間存在獨立于傳統(tǒng)心血管疾病危險因素的關系,故共病時疾病風險增加[1]。CHD與高血壓均可導致血管內皮損傷、血小板活化及血液黏稠度增加,加重冠狀動脈血管病變程度[2]。目前,高血壓合并CHD的臨床治療存在諸多問題,如用藥種類繁多、不良反應多及停藥后病情易反復等,且長期研究表明這類患者的控制率不足70%,尋找一種安全、高效的治療方法或方案具有重要意義[3]。中醫(yī)藥在高血壓與CHD中的治療效果已獲得國內學者的認可,但因客觀評價指標不足而使其推廣應用受限。本研究對高血壓合并CHD患者在常規(guī)治療基礎上,擬用氨氯地平降壓聯(lián)合滋陰活血方治療,并觀察了血壓、心功能指標、血小板微粒(platelet microparticles,PMP)膜蛋白及血管內皮功能等相關指標變化,旨在為該病的中西醫(yī)結合治療及管理提供科學依據(jù)。現(xiàn)報道如下:
1 資料與方法
1.1 一般資料:選取2015年5月至2016年4月我院收治的高血壓合并CHD患者110例。納入標準:(1)西醫(yī)診斷符合《中國高血壓防治指南(2010年修訂版)》[4]和《缺血性心臟病的命名及診斷標準》[5]中相關標準,中醫(yī)診斷符合《中藥新藥臨床研究指導原則》[6]中相關標準,屬“陰虛陽亢”、“瘀血閉阻”型;(2)年齡35~75歲;(3)NYHA心功能分級為Ⅰ~Ⅲ級;(4)認知功能、語言溝通能力正常;(5)能夠配合臨床治療、檢查和評估者。排除標準:(1)重度心功能缺損者,即NYHA分級Ⅳ級,或左心室射血分數(shù)(left ventricular ejection fraction,LVEF)<40% 者;(2)繼發(fā)性高血壓、極高危高血壓者(SBP≥180mmHg或DBP≥110mmHg);(3)合并心內膜炎、心肌炎、心肌病及風濕性心臟病等其他心臟疾病者;(4)合并嚴重腦血管疾病、肝腎功能障礙者;(5)合并嚴重感染、自身免疫性疾病、血液系統(tǒng)疾病、惡性腫瘤者;(6)既往長期應用血管緊張素轉換酶抑制劑(angiotensin converting enzyme inhibitor,AECI)或血管緊張素受體拮抗劑(angiotensin receptor blocker,ARB)者;(7)近6個月內具有胸腹部、頭顱大手術者;(8)妊娠期、計劃妊娠或哺乳期女性;(9)對本研究用藥過敏或過敏性體質者。采取隨機數(shù)字表法分為觀察組與對照組,每組各55例。
1.2 方法:所有患者治療前1周停用所有降壓藥物。兩組均積極預防腦出血、腦水腫、心肌梗死等并發(fā)癥,密切監(jiān)測血壓變化。對照組應用苯磺酸氨氯地平片每日早晨口服,初始劑量為5mg/次,每日1次,用藥2周后DBP下降<10mmHg或血壓≥140/90mmHg則增加劑量至10mg/次,每日1次。觀察組在對照組基礎上,加用滋陰活血方治療。基礎方:山萸肉、丹參各15g,當歸、川芎、炙龜板、女貞子、知母、枸杞、熟地各12g,生地黃、赤芍藥、黃柏各10g。隨癥加減:口干舌燥者,去熟地;心悸重者,加珍珠母30g及遠志10g;胸悶胸痛重者,加沉香及延胡索各10g;失眠多夢者,加酸棗仁和夜交藤各10g。每日1劑水煎取汁200mL,分為早晚飯后溫服。兩組療程均為8周。
1.3 觀察指標:
1.3.1 基線資料采集:采集患者的年齡、性別、吸煙史、高血壓及CHD病史、既往用藥史、其他病史等基本臨床信息,并測量身高和體重,計算體質量指數(shù)(body mass index,BMI)= 體重(kg)/身高2(m2),測定空腹血糖(fasting blood glucose,F(xiàn)BG)、甘油三酯(triglycerides,TG)、高密度脂蛋白膽固醇(high_density lipoprotein cholesterol,HDL_C)、低密度脂蛋白膽固醇(low_density lipoprotein cholesterol,LDL_C)。
1.3.2 其它指標檢查:治療前及治療8周末,測定靜息坐位血壓,即收縮壓(systolic pressure,SBP),舒張壓(diastolic pressure,DBP),連續(xù)測定3次取平均值;檢查測定LVEF。測定血清內皮素(ET_1)、一氧化氮(nitric oxide,NO)水平及外周血內皮祖細胞(endothelial progenitor cells,EPC)占外周血單個核細胞比例。測定PMP及其表面血小板激活復合物1(platelet activation complex 1,PAC_1)、血小板膜糖蛋白 CD62P、血小板膜糖蛋白 Ibα(glycoprotein Ibα,GP Ibα)和白細胞分化抗原40配體(cluster of differentiation antigen 40 ligand,CD40L)表達率。
1.4 療效標準:(1)降壓療效[1]:顯效:DBP降低≥10mmHg且維持至正常狀態(tài),或降低≥20mmHg;有效:DBP降低≤10mmHg但出于正常范圍內,或降低10~20mmHg,或 SBP降低≥30mmHg;無效:DBP降低幅度<10mmHg或無明顯變化。(2)CHD療效[5]:顯效:心電圖大致恢復正常,心絞痛發(fā)作持續(xù)時間縮短>50%,1周心絞痛發(fā)作次數(shù)減少>80%;有效:心電圖降低S_T段回升≥0.05mV但尚未正常,T波有所改善,心絞痛發(fā)作時間縮短20% ~50%,周心絞痛發(fā)作次數(shù)減少50% ~80%;無效:心電圖及心絞痛癥狀無明顯改善甚至加重。
1.5 統(tǒng)計學處理:采用SPSS 19.0版統(tǒng)計學軟件分析,計量資料以(±s)表示,組間比較經獨立樣本t檢驗,組內比較經配對樣本t檢驗;計數(shù)資料以百分率(%)表示,比較經χ2檢驗,等級資料經秩和檢驗,P<0.05為差異有統(tǒng)計學意義。
2 結果
2.1 兩組基線資料比較:兩組年齡、性別、病程、BMI、吸煙史、心功能分級、糖脂指標等比較,差異均無統(tǒng)計學意義(P>0.05),見表1。
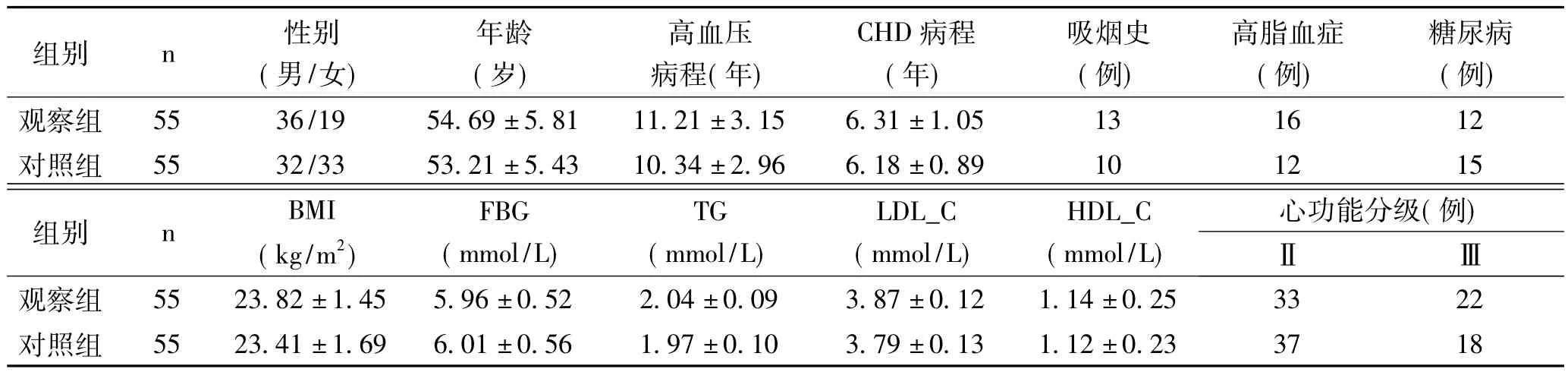
表1 兩組基線資料比較
2.2 兩組臨床療效比較:觀察組降壓和CHD總有效率顯著高于對照組,差異均有統(tǒng)計學意義(P<0.05),見表2。

表2 兩組臨床療效比較[例(%)]
2.3 兩組治療前后血壓及LVEF比較:治療后兩組SBP、DBP均較治療前顯著降低,LVEF較治療前顯著提高(P<0.05),且觀察組優(yōu)于對照組(P<0.05),見表3。
表3 兩組治療前后血壓及LVEF比較(±s)

表3 兩組治療前后血壓及LVEF比較(±s)
注:與治療前比較*P<0.05;與對照組治療后比較#P<0.05
DBP(mmHg)組別 SBP(mmHg)LVEF(%)治療前 治療后觀察組(n=55) 178.52±26.14 123.37±12.84*# 102.31±10.49 81.22±8.15*# 44.02±2.47 55.21±5.84*#治療前 治療后 治療前 治療后對照組(n=55) 174.49±23.85 139.76±15.84* 101.43±9.76 92.85±9.14* 45.17±2.56 50.71±5.32*
2.4 兩組治療前后內皮功能指標比較:治療后兩組NO水平均顯著升高,ET_1水平顯著降低(P<0.05),且觀察組優(yōu)于對照組(P<0.05),見表4。
表4 兩組治療前后內皮功能指標及NT_proBNP比較(±s)

表4 兩組治療前后內皮功能指標及NT_proBNP比較(±s)
注:與治療前比較*P<0.05;與對照組治療后比較#P<0.05
ET_1(ng/L)組別 NO(μmol/L)治療前 治療后觀察組(n=55) 45.32±3.14 70.23±6.65*# 92.32±9.85 62.25±10.34*#治療前 治療后對照組(n=55) 44.21±3.25 63.17±7.21* 90.05±9.24 70.36±11.21*
2.5 兩組治療前后PMP及其表面膜蛋白比較:治療后兩組均較治療前顯著降低(P<0.05),且觀察組低于對照組(P<0.05),見表5。
表5 兩組治療前后PMP及其表面膜蛋白比較(±s)

表5 兩組治療前后PMP及其表面膜蛋白比較(±s)
注:與治療前比較*P<0.05;與對照組治療后比較#P<0.05
組別 時間 PMP(μL) CD62p(%) GPIbα(%) PAC_1(%) CD40L(%)觀察組(n=55) 治療前 265.41±30.29 42.86±6.15 13.85±3.02 7.22±1.34 17.16±2.85治療后 122.84±12.25*# 26.89±4.43*# 6.84±1.41*# 2.01±1.23*# 6.42±1.13*#對照組(n=55) 治療前 261.49±28.85 40.19±6.02 13.46±3.13 7.05±1.27 16.85±2.91治療后 171.23±15.84* 31.18±5.24* 10.50±2.41* 3.21±1.25* 8.92±1.44*
3 討論
CHD屬于中醫(yī)“真心痛”、“胸痹”等范疇,陰虛、血瘀是該病發(fā)生及發(fā)展的關鍵環(huán)節(jié),陰虛與血瘀夾雜為患,治療當注重活血、滋陰之法,滋養(yǎng)肝腎之陰可扶正,活血化瘀可通痹祛邪[7]。高血壓涉及中醫(yī)“頭痛”、“眩暈”、“中風”等概念,多因木少滋榮、肝腎陰虧所致,素有胸痹“隱形殺手”之稱[8]。兩病均與心、肝、腎諸臟關系密切,屬本虛標實、虛實夾雜之癥,陰陽氣血虧虛為本虛,瘀血、氣滯、寒凝、痰濁為標實,其中,氣虛血瘀是其病機的關鍵,通過合理的用藥配伍可獲得“異病同治”的效果。
鈣離子拮抗劑氨氯地平是常用降壓藥物,其可通過抑制平滑肌痙攣、抗氧化應激、擴張外周血管和保護血管內皮損傷等途徑而降血壓,但其對患者常伴發(fā)的糖脂代謝紊亂、微炎癥狀態(tài)等影響不明顯,常需配合其他藥物治療[9]。本研究從方劑學的角度,以“活血化瘀、滋陰補虛”為原則擬用方劑治療。方以山萸肉、女貞子為君藥。山萸肉性微溫,味酸澀,入肝、腎經,性微溫而不燥,滋而不膩,補澀兼?zhèn)洌醒a益肝腎、補虛固脫、滋陰斂汗之功;女貞子性平味甘,入肝、肺、腎經,有養(yǎng)陰益腎、補氣舒肝、涼血益血之功,滋陰而不燥烈,二者合用可滋補肝腎之陰,且可清熱涼血,可杜瘀之源。臣以丹參、川芎、赤芍、當歸、龜板均入心、肝經,有通脈化瘀、活血養(yǎng)血、補血益氣、除煩安神、行氣開郁之功,既擅化瘀,又可行氣,可治胸痹胸痛、心煩不眠之癥。以枸杞、熟地、生地黃、黃柏、知母為佐,枸杞、熟地、生地黃均歸肝腎經,有補肝益腎、補虛固脫之功效,可滋補肝腎之陰,且枸杞還可補血安神,女貞子涼血益血,可增強全方活血補血之功;黃柏有滋陰降火、清熱燥濕之功,知母清熱瀉火、滋陰潤燥,兩藥相須為用,配伍共奏滋陰泄火之功。方中雖未選擇常用的健脾化濕或宣肺化痰之品,但卻在活血化瘀、滋陰補虛之品中多選擇有“降脂”功效的藥物,可化無形之痰。現(xiàn)代藥理學研究亦證實,山萸肉、女貞子、熟地、生地黃、知母、當歸、赤芍、丹參等均具有抗動脈粥樣硬化、降血脂、降血糖、降血壓及強心等作用[10,11]。諸藥配伍共奏活血化瘀、滋陰益氣、養(yǎng)心安神之功,突出以養(yǎng)陰為主,并注重活血化瘀、行血益氣,可達到標本兼治的效果。研究結果顯示,觀察組降壓和抗CHD總有效率均較對照組明顯提高,SBP和DBP均較對照組顯著降低,且LVEF較治療前及對照組顯著降低。證實氨氯地平降壓基礎上應用滋陰活血方治療可提高治療效果,進一步控制血壓,保護心功能,這也是改善臨床預后的關鍵。
司外揣內是中醫(yī)療法的主要特色之一,臨床癥狀及體征的改善對中醫(yī)療效評價雖有一定的參考價值,但由內及外的過程相對滯后且主觀性強,這也是中醫(yī)藥療法推廣應用受限的主要原因,利用微觀指標評價中醫(yī)藥治療效果非常必要。血管內皮損傷在高血壓、CHD的發(fā)生發(fā)展中具有重要作用,同時也是動脈粥樣硬化發(fā)生的關鍵環(huán)節(jié)。NO與ET_1是一對舒/縮血管因子,兩者具有拮抗作用,能夠與受體結合而刺激血管平滑肌舒張或收縮,兩者在維持血管正常舒縮功能中具有重要作用[12]。長期高血壓和CHD可導致NO/ET_1平衡紊亂,表現(xiàn)為內皮功能受損,并可誘發(fā)或加重凝血機制紊亂,呈現(xiàn)血液高凝狀態(tài)[13]。蛋白質組學研究顯示,血小板活化過程中其表面功能蛋白增多可能是CHD發(fā)生及發(fā)展的重要物質基礎[14]。在CHD患者中,CD62p陽性PMP可縮短凝血時間,并可激活血小板而加速血栓生成;PAC_1則可與纖維蛋白原相結合而充當聚集紐帶,促進血小板活化、聚集;CD40L也可促進血小板與白細胞聚合物的產生,加速白細胞聚集;CD40L通過與受體結合亦可導致血小板激活,并可加速 CD62p的生成[15,16]。本研究中,兩組患者治療前血清ET_1、PMP及其表面膜蛋白(CD62p、GPIbα、PAC_1、CD40L)均處于明顯高表達,而NO水平較低,經相應治療后,兩組均有明顯改善,而觀察組的ET_1、PMP及其表面膜蛋白顯著低于對照組,NO水平顯著高于對照組(P<0.05)。說明高血壓合并CHD可導致血管內皮功能紊亂和PMP及其表面膜蛋白表達亢進,積極治療有助于血管內皮功能及PMP功能的恢復,而加用滋陰活血方的效果更為明顯。胡元會等[17]研究亦表明,CHD患者的PMP及其表面蛋白水平明顯高表達,尤其是在血瘀證患者中這種高表達更為突出,這也側證了本研究結論。
綜上所述,氨氯地平聯(lián)合滋陰活血方能夠保護高血壓合并CHD患者的血管內皮功能,抑制PMP及其表面膜蛋白功能,從而抑制其黏附、聚集和炎癥效應,最終提高治療效果,較于單純使用西藥治療更具優(yōu)勢。

