超聲造影對腎臟占位性病變的應用研究*
胡向東 種美玲 馬 霞 錢林學*
腎腫瘤是泌尿系統比較常見的腫瘤之一,隨著影像技術的發展及頻繁應用,約50%的腎腫瘤被偶然發現,這有助于早期診斷、早期治療和改善患者預后[1-2]。腎腫瘤首選的檢查方式一般是常規超聲,其無創、簡便及重復性好,灰階超聲可明確病灶的部位、大小、回聲及與毗鄰組織之間的關系;彩色多普勒超聲能顯示病灶的血流信息,但對低速及較深處血流信號顯示不敏感,難以提供病灶內真實血供信息;實時超聲造影技術方便、快捷,以顯示組織微血管灌注為特征,與增強CT有較高的一致性。本研究通過回顧性分析腎臟占位性病變的實時超聲造影表現,探討超聲造影對腎臟占位病變的診斷價值。
1 資料與方法
1.1 一般資料
選取2014年1月至2017年12月在北京友誼醫院行實時超聲造影檢查的116例腎臟占位性病變患者,最終獲得病理明確診斷的62例;無病理結果但經影像隨訪≥1年的病例54例。其中男性79例,女性37例;年齡46~72歲,平均年齡(51.35±12.82)歲。所有患者均無超聲造影禁忌癥,且簽署超聲造影知情同意書。
1.2 納入與排除標準
(1)納入標準:①因常規超聲或其他檢查發現腎臟可疑占位性病變;②無伴發精神疾病,且檢查依從性好;③無超聲造影禁忌癥;④有手術后病理結果或經增強CT、MRI及超聲隨訪≥1年。
(2)排除標準:①因過敏體質或有超聲造影禁忌癥;②失訪或影像隨訪時間<1年者。
1.3 儀器設備
采用IU ELITE型彩色多普勒超聲診斷儀(荷蘭Philips公司),探頭C5-1。SonoVue聲諾維造影劑(意大利Bracco公司)。
1.4 檢查方法
患者平臥位或側臥位,灰階超聲檢查確定探頭位置清晰顯示病灶及鄰近正常腎組織,并訓練患者呼吸方法以配合檢查。造影時每次抽取1.2~1.8 ml聲諾維混懸液經前臂肘靜脈快速團注,觀察病灶、正常腎臟組織血流灌注和回聲強度改變,并記錄動態視頻以便再次分析。必須進行第二次推注,兩次注藥間隔至少10 min。
1.5 觀察指標與評價標準
回顧性分析116例腎臟病變的超聲造影動態影像,以周邊正常腎皮質為參照,分析病灶在不同時相的增強程度以及廓清的早晚。時相劃分標準:皮質期為10~40 s,髓質期為41~120 s,消退期為121~360 s。對于囊性或囊實性病變,參照增強CT的Bosniak分級給予相應的分級[3]。①Ⅰ級,邊緣光滑,囊壁薄,無分隔、鈣化及實性成分;②Ⅱ級,有少量纖細分隔,囊壁上或隔上可有小鈣化但無增強,最大徑<3 cm;③ⅡF級,囊性病變邊界清楚,含較多纖細分隔,可有小部分囊壁或分隔增厚,纖細分隔及囊壁可有增強,可有結節樣鈣化,但無增強的軟組織;④Ⅲ級,病灶有厚而不規則分隔或囊壁,可見增強;⑤Ⅳ級,囊內有增強的軟組織成分。
1.6 統計學方法
采用SPSS 16.0軟件對所有數據進行統計分析,計數資料采用x2檢驗,以p<0.05為差異有統計學意義。
2 結果
2.1 病理診斷或臨床診斷
在116例患者的116個病灶中,經病理和影像學隨診后確定為惡性病變55例,良性病灶61例。惡性病變中腎透明細胞癌42例,乳頭狀細胞癌2例,嫌色細胞癌1例,尿路上皮細胞癌3例,其他7例;良性病灶中腎血管平滑肌脂肪瘤27例,良性復雜性腎囊腫15例,積液3例,血腫2例,膿腫1例,梗死1例,嗜酸細胞腺瘤2例,脂肪瘤1例,其他9例。
2.2 腎臟實性病變的超聲造影表現
(1)腎臟實性病變中,血管平滑肌脂肪瘤和透明細胞癌分別是最常見的良性和惡性病變,本研究實性病例中,血管平滑肌脂肪瘤占良性病變的67.5%(27/40),透明細胞癌占惡性病變的76.4%(42/55);兩者在不同時相的超聲造影增強程度的特征分布及出現特殊征象,即周邊環狀增強和內部不均勻增強。在腎臟超聲造影的皮質期,由表中數據可見透明細胞癌多表現為高增強,常見周邊環狀增強和內部不均勻增強,與血管平滑肌脂肪瘤在皮質期的低增強有明顯的差異,且有統計學意義(x2=25.94,p<0.001);在髓質期,透明細胞癌和血管平滑肌脂肪瘤仍分別以高增強和低增強表現為主,但兩者間的差異較皮質期減弱,具有統計學意義(x2=13.07,P=0.001);消退期兩者間增強程度的分布差異無統計學意義(x2=3.25,P>0.05),見表1,如圖1和圖2所示。
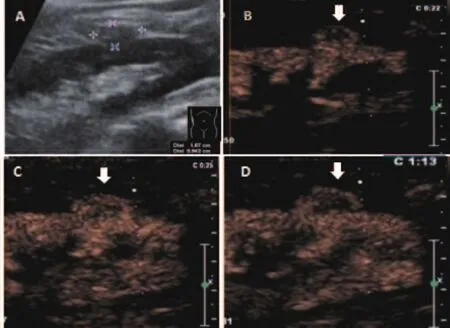
圖1 腎臟透明細胞癌的超聲造影圖像
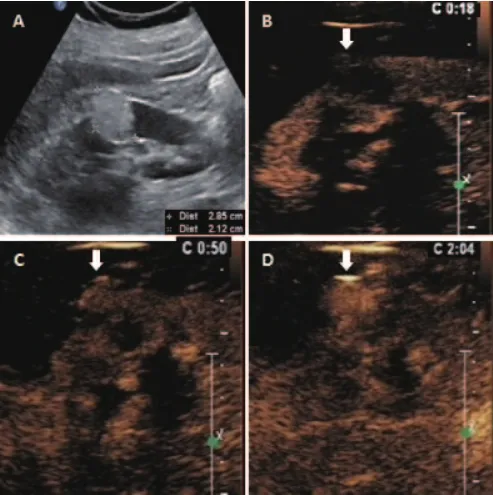
圖2 腎臟血管平滑肌脂肪瘤的超聲造影圖像
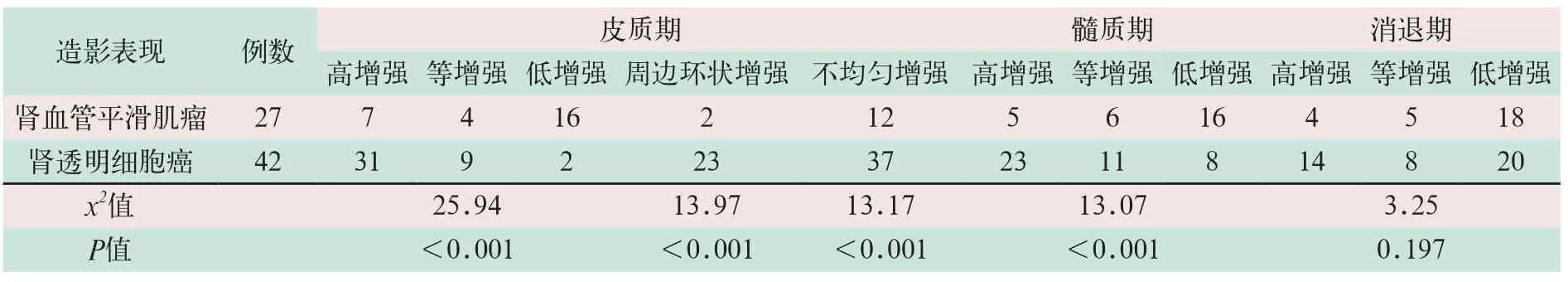
表1 腎臟實性占位性病變的超聲造影表現(例)
(2)本研究病例中其他有病理證實的、非透明細胞癌的腎臟惡性腫瘤例數少,超聲造影時在皮質期增強常常晚于或同步于周邊腎皮質,增強程度不一,在髓質期或消退期廓清早于周邊腎皮質。良性病變中1例腎梗死因超聲造影后皮質內呈現底部朝向被膜的楔形無增強區而確診;1例脂肪瘤在不同時相均呈不均勻的低增強;2例嗜酸細胞腺瘤皮質期呈同步等增強,髓質期及消退期呈低增強。
2.3 囊性腎占位的超聲造影診斷
經超聲造影,15例囊腫性病變分為Bosniak Ⅰ級3例、Ⅱ級5例、ⅡF級6例和Ⅲ級1例。所有病例的囊壁、分隔及囊內實性回聲有無血供獲得明確顯示。局限性積液類病變結合病史診斷為術后積液3例、血腫2例和膿腫1例(如圖3所示)。
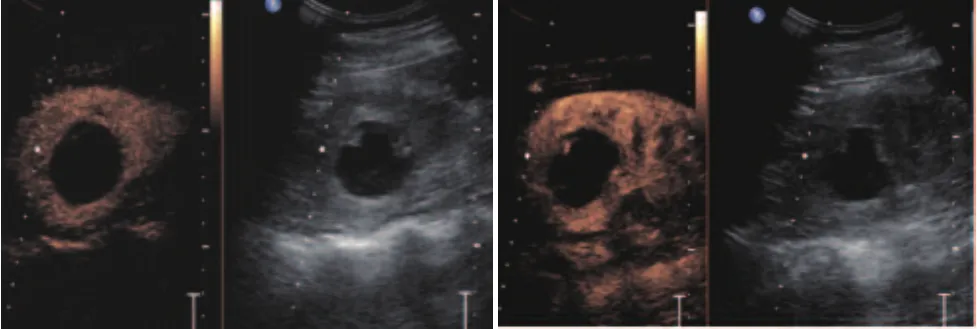
圖3 腎囊性占位患者超聲造影圖像
2.4 超聲造影對于腎臟局灶性病變的診斷價值
鑒于皮質期腎臟血管平滑肌脂肪瘤和透明細胞癌的特征有顯著差異,所以聯合皮質期病灶高增強或等增強、周邊環狀增強或不均勻增強作為診斷惡性病變的條件,超聲造影對腎臟局灶性病變診斷的靈敏度、特異度和準確率分別為87.3%、85.2%和86.2%。
3 討論
對于可疑腎臟惡性病變,2014版中國泌尿外科疾病診斷治療指南[4]推薦疾病診斷必須包括的影像學檢查有腹部超聲、胸部CT平掃、腹部CT平掃和增強掃描,后者是術前臨床分期的主要依據,但碘過敏試驗陽性者除外,且腎功能不全者也須慎重選擇增強CT檢查。
超聲造影通過靜脈注射微泡造影劑,采用特殊的二次諧波成像技術能夠實時觀察臟器組織微血管灌注。由于微泡造影劑直徑與紅細胞相似,是一種純血池造影劑,可以更真實地反映組織血供。在臨床上超聲造影的應用最初局限于肝臟,到如今已經發展到人體許多臟器,其優勢包括安全性良好,無射線損傷和具有實時多平面成像能力。將超聲造影應用于腎臟局灶性病變的診斷,不僅能夠滿足腎功能異常或腆過敏患者的需求,而且當超聲造影確定為良性病變時,患者可以選擇超聲隨訪病灶。
腎臟的惡性腫瘤,尤其是占絕大多數的腎透明細胞癌是一種富血供的腫瘤,隨著腫瘤生長,瘤體不斷擠壓周邊組織,使得超聲造影時在病灶周邊出現環狀高增強[5]。當腫瘤的血供不能滿足瘤體的快速生長時,瘤體內部容易出現壞死灶,超聲造影對于富血供形成的高增強背景下壞死灶的檢查尤其敏感[6]。本組病例中腎透明細胞癌超聲造影在皮質期出現周邊環狀增強和不均勻增強的比例分別為54.8%(23/42)及88.1%(37/42)。國內學者高永燕等[7]對74例腎癌患者行超聲造影檢查發現,以環狀增強高和(或)等增強來診斷≤3 cm腎惡性腫瘤,其敏感度和特異度分別為達到59.1%和81.8%。本組研究中診斷腎臟惡性病變的敏感性較此有所提高,在診斷條件中本研究并聯了皮質期不均勻增強可能是原因之一。腎臟惡性病變中的乏血供病變,如來源于尿路上皮的移行細胞癌,在皮質期及髓質期常常表現為不均勻的低增強,容易誤診,仔細辨別病灶的位置有助于提高診斷率。
由于超聲造影提供了更多血供相關的診斷信息,Carlos等[8]認為:超聲造影較常規超聲能明顯提高超聲檢查對腎臟局灶性病變的診斷價值。對復雜性腎囊腫,實時超聲造影技術借助動態的、多切面靈活顯像,能夠準確顯示腎囊性病變的囊壁、分隔及實性成分的血供狀態,對惡性風險的評估有重要意義。蔣珺等[9]和Ascenti等[10]發現,超聲造影對囊性病灶血供的顯示率要高于增強CT和能量多普勒。
本研究顯示,超聲造影在對于腎臟實性及囊性占位性病變的性質診斷有重要價值,實性病灶在皮質期高和(或)等增強、周邊環狀增強及不均勻增強有助于透明細胞癌的診斷;復雜性囊腫囊壁、分隔及實性成分的超聲造影增強信息能夠評估惡性風險。

