糖化血紅蛋白聯合空腹血糖在妊娠期糖尿病篩檢中的作用分析
董淑華
(陽信縣中醫醫院檢驗科,山東 陽信 251800)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指孕婦在妊娠期出現糖耐量異常,在亞洲婦女中發病率為5%~10%。隨著檢驗技術的發展,越來越多的患有GDM的孕婦逐漸被發現,GDM會對孕婦和嬰兒產生嚴重的并發癥,甚至引起死亡。妊娠期糖尿病分兩種,一種為糖尿病合并妊娠,即妊娠前已患糖尿病;另一種為妊娠期糖尿病(GDM),即妊娠前未出現患病癥狀,妊娠期確診糖尿病[1]。70%以上糖尿病孕婦為GDM,不足30%為糖尿病合并妊娠者[2]。我國GDM發生率為2%~6%,近年來發生率有逐漸增加趨勢[3]。產后妊娠期糖尿病患者糖代謝能恢復正常,但患II型糖尿病概率增加。本研究以來我院進行產前檢查或分娩的900例孕婦為對象進行研究。報道如下。
1 資料與方法
1.1 一般資料:以2013年5月至2016年8月來我院進行產前檢查或分娩的900例孕婦為對象進行研究。孕婦年齡22~43歲,平均(31±2.9)歲;無糖尿病、腎病綜合征、嚴重肝病等病史;亦未控制飲食。孕婦均單胎,妊娠時長22~33周,平均(28±2.1)周。根據相關指南[4],空腹血糖可以靜脈血血糖為指標,以美國糖尿病協會專家組認可的診斷與篩查標準為依據[5]。空腹血糖濃度高于5.1 mmol/L或全血糖化血紅蛋白(HbA1c)高于6.5%即被診斷為GDM高危人群。所有患者均簽署知情同意書,且該方案通過倫理委員會的批準。
1.2 方法。FPG檢測:空腹抽取孕婦靜脈血2 mL,0.5 h內分離血清,使用已糖激酶法,利用相關儀器檢測血糖濃度,檢測過程嚴格按照試劑盒操作說明進行操作,所用試劑均在有效期內。全血糖化血紅蛋白(HbA1c)檢測:抽取3 mL經肝素鈉抗凝靜脈血,使用高效液相(HPLC)法檢測。
1.3 觀察指標:空腹血糖濃度高于5.1 mmol/L或全血糖化血紅蛋白(HbA1c)高于6.5%即被診斷為GDM高危人群。并比較GDM高危人群與非GDM人群的血糖濃度和糖化血紅蛋白含量水平。
1.4 統計學分析:文中所有的數據均運用SPSS 20.0軟件分析。其中計數資料通過比率表示(%),運用χ2檢驗,計量資料以(±s)表示,采用t檢驗。其中若P<0.05表明具有統計學差異。
2 結 果
2.1 比較FPG聯合HbA1c與單獨使用的診斷率:單獨以空腹血糖為指標篩選妊娠期糖尿病,共篩選出101例GDM患者,診斷率為11.2%。單獨以全血糖化血紅蛋白為指標篩選妊娠期糖尿病,共篩選出118例GDM患者,診斷率為13.1%。如聯合空腹血糖與全血糖化血紅蛋白進行篩選,任一項檢測結果超出參考指標或兩項檢測結果均超出參考指標即被診斷為妊娠期糖尿病患者。經統計,共篩選出298例GDM患者,診斷率為33.1%。經統計分析,聯合指標的篩出率遠高于單一指標的篩出率,數據具有顯著性差異(P<0.05),見表1,單一指標的篩出率無顯著性差異(P>0.05),見表2和表3。

表1 聯合FPG與HbA1c進行篩選的結果

表2 單獨以FPG為指標的篩選結果

表3 單獨以HbA1c為指標的篩選結果
2.2 GDM高危人群與非GDM人群的血糖濃度和糖化血紅蛋白含量水平:我們統計分析了FPG與HbA1c聯合篩選出的298例患者與另外602例患者的FPG和HbA1c的水平。發現GDM高危人群空腹血糖含量為(8.35±0. 95)mmol/L,顯著高于非GDM人群(4.59±0.35)mmol/L,且具有統計學差異(P=0.000);另外GDM高危人群糖化血紅蛋白含量為(7.33±0.78),顯著高于非GDM人群(5.15±0.54),且具有統計學差異(P=0.000)。見表4。
表4 GDM高危人群與非GDM人群的血糖濃度和糖化血紅蛋白含量水平(±s)
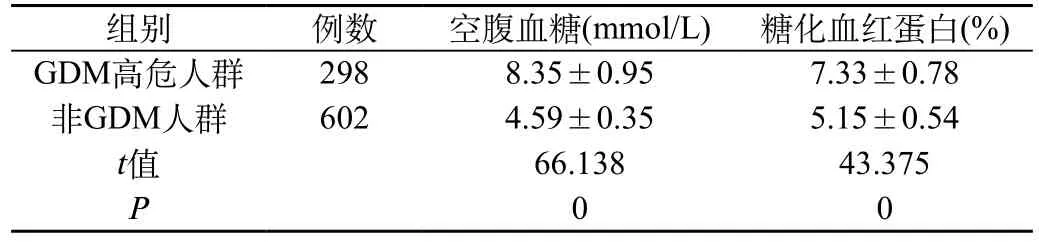
表4 GDM高危人群與非GDM人群的血糖濃度和糖化血紅蛋白含量水平(±s)
組別 例數 空腹血糖(mmol/L) 糖化血紅蛋白(%)GDM高危人群 298 8.35±0.95 7.33±0.78非GDM人群 602 4.59±0.35 5.15±0.54 t值 66.138 43.375 P 0 0
3 討 論
妊娠期糖尿病是一種妊娠期并發癥,發生率為2%~10%,糖代謝異常為其主要特征。據臨床報道,GDM患者早產、流產以及死胎的概率高于正常孕婦,胎兒體內血糖濃度增高易導致胎兒滲透性利尿,從而致使孕婦羊水過多,最終產婦會出現心肺功能異常,對孕婦和胎兒的危害極大[6]。另外,相比于身體健康的孕婦,妊娠期糖尿病患者的機體免疫系統存在功能性問題,免疫力下降,因此合并感染的概率成倍增加,尤其表現為泌尿系統和霉菌性陰道炎。而妊娠期患者多數存在宮腔狹窄及血管壁增厚的情況,其妊娠高血壓發生概率也極具增加。對于新生兒,妊娠糖尿病誘導巨大胎兒的可能性也提高,所以大多數患者進行剖宮產。因此,妊娠期糖尿病的篩選具有極大的臨床應用價值。血紅蛋白隨著生活水平與醫療水平的提高,GDM逐漸受到醫師與患者的重視。使用正確的篩選方法、及時發現病情無疑是避免危情發生的重要途徑。
空腹血糖能夠反映機體在某一時刻的血糖水平,但是不穩定,非常容易受到飲食、應激反應和機體狀態的影響[7]。HbA1c自20世紀70年代后逐漸應用于糖尿病患者的篩查中,逐漸成為糖尿病篩查、診斷和血糖控制的有效指標,并得到廣泛認可。孕婦體內糖化血紅蛋白與機體內的紅細胞存在相關性。糖化血紅蛋白是以非酶化的方式與葡萄糖進行結合,且是一個不可逆的過程。因此血液中糖化血紅蛋白的含量在一定程度上反映了血液中葡萄糖的含量[8]。相比于空腹血糖和糖耐量實驗,對妊娠期糖尿病患者采用糖化血紅蛋白檢測具有更加穩定的特性。因此,我們運用糖化血紅蛋白聯合空肚血糖來對妊娠期糖尿病患者進行篩查
本研究分析了EPG與HbA1c聯合篩選GDM患者的作用。結果顯示,單獨使用EPG為指標篩選GDM患者,共篩選出101例GDM患者,診斷率為11.2%。空腹血糖可簡單迅速反映孕婦的血糖濃度,但因易受運動、飲食以及情緒影響,結果差異大。單獨以HbA1c為指標篩選妊娠期糖尿病,共篩選出118例GDM患者,診斷率為13.1%。因全血糖化血紅蛋白值與是否空腹、是否使用胰島素無關,因此可更準確反映孕婦體內血糖水平。但HbA1c也受血紅蛋白更新速度的影響,若更新速度發生變化,HbA1c亦不能準確反映孕婦血糖水平。據臨床報道,單獨使用EPG或者HbA1c篩選GDM患者,會造成部分受檢患者遺漏,故二者聯合篩選可檢出更多GDM患者。本研究聯合二者篩選GDM患者,共篩選出298例GDM風險人群,診斷率為33.1%。于是我們又統計分析了FPG與HbA1c聯合篩選出的298例患者與另外602例患者的FPG和HbA1c的水平。發現GDM高危人群空腹血糖含量為(8.35±0.95)mmol/L,顯著高于非GDM人群(4.59±0.35)mmol/L,且具有統計學差異(P=0.000);另外GDM高危人群糖化血紅蛋白含量為(7.33±0.78),顯著高于非GDM人群(5.15±0.54),且具有統計學差異(P=0.000)。結果進一步證明了,空腹血糖與糖化血紅蛋白含量在監測妊娠糖尿病中的價值,FPG與HbA1c聯合檢測的準確性。
綜上所述,空腹血糖檢測與全血糖化血紅蛋白檢測聯合應用能避免遺漏單一指標無法篩查出的可疑人群,提高妊娠期糖尿病篩查率,為GDM診治提供依據,可在臨床推廣應用。

