腓動脈穿支皮瓣修復足踝部皮膚軟組織缺損
劉應良 , 高勇 ,王家明 , 李江 ,唐錫章 , 趙曉祥 ,肖樺 , 夏燕 , 馬美瓊
(1.大理大學臨床醫學院,云南 大理 671000;2.楚雄州人民醫院 骨一科,云南 楚雄 675000;3.麻醉科)
足踝部對于人的正常行走至關重要,但由于其位于人體的特殊位置,創傷高發,且隨著現代機械工具的普及,高能量的復雜創傷多見,常伴隨肌腱、骨、內固定置入物等外露,創面愈合困難,是創傷修復中的棘手問題。足踝部有負重、耐磨等要求,單純植皮易出現破潰,常需要皮瓣來修復[1]。近年,穿支皮瓣成為主流皮瓣技術,并有進一步替代傳統皮瓣的趨勢[2]。游離皮瓣由于切取費時費力,故推廣受限[3],游離穿支皮瓣多用于上肢創面的修復[4]。足踝部創面由于鄰近小腿,一般可采用帶蒂的小腿穿支皮瓣修復,我們采用三種腓動脈穿支皮瓣修復足踝部缺損創面,并收集臨床資料進行分析,評價其手術方法和臨床療效。
1 資料與方法
1.1 一般資料
2011年12月-2017年3月,收治足踝部復雜皮膚軟組織缺損27例。納入標準:創面肌腱、骨或骨科置入物外露,必須皮瓣移植修復者;創面明顯偏內側但小腿內側損傷難以切取皮瓣者。排除標準:足底創面;小腿前、外側、后側損傷無法切取皮瓣者;明顯偏內側且小腿內側面良好可以切取小腿內側皮瓣者。最終共20例納入本研究組,采用腓動脈穿支皮瓣進行修復。
本組20例,男17例,女3例;年齡17~68歲,平均47.75歲。損傷原因:直接暴力開放性損傷11例,燒傷2例,骨折內固定術后皮膚壞死、內固定裝置外露3例,腫瘤切除術后缺損3例,跟腱術后皮膚壞死、跟腱外露1例。創面部位:足背5例,踝前3例,踝內側3例,踝外側2例,足跟7例。創面缺損面積:5 cm×3 cm~15 cm×10 cm。分別采用腓動脈外踝后穿支皮瓣修復1例,腓動脈外踝后上穿支皮瓣修復14例,腓動脈外踝前上穿支皮瓣修復5例。
1.2 治療方法
急危重傷入院后根據病情按損傷控制原則處理,即刻處理活動性出血、搶救休克,生命體征穩定后早期清創,完善相關檢查,Ⅱ期進行皮瓣修復手術。腫瘤患者給予病理等檢查明確診斷、切除邊界等處理后行手術。慢性感染患者給予細菌培養等處理,明確抗感染方案并盡量控制感染后手術。污染、感染嚴重創面則采用VSD協助控制感染[5],可以縮短術前時間,盡早皮瓣手術覆蓋創面,起到對肌腱壞死[6]、骨髓炎的防治作用[7]。術前細心測量及估算創面,評估小腿皮膚情況,設計皮瓣并初步制定皮瓣移植方案。
手術在腰硬聯合麻醉下進行,常規上止血帶,壓力45~60 kPa,創面進行二次清創或腫瘤切除等處理,反復沖洗后,更換手套及器械,重新消毒、鋪巾。再次測量創面,調整皮瓣切取面積。抬高患肢5 min,驅動止血帶,開始切取皮瓣。
腓動脈外踝后穿支皮瓣的切取移植方法:以外踝后稍偏上約1 cm為預設旋轉點,于外踝與跟腱之間的連線上作一中點、腘窩內與外側邊界的連線作一中點,兩中點的連線為皮瓣設計的軸線,小腿后外側區域切取皮瓣。先于預設旋轉點前側約1 cm處行一約5 cm切口,在小腿后外側肌間隙內探查到腓動脈外踝后穿支,并評估穿支血供可靠情況。如穿支細弱、皮瓣切取較大預計難以成活,則向上探查外踝后上穿支。如穿支血供可靠,則以該穿支為旋轉點,并結合清創后測量的創面面積,調整皮瓣設計,皮瓣面積大于創面約20%。本組1例探查到外踝后穿支位于外踝后稍偏上約1 cm處。切開皮瓣及蒂部各側,在深筋膜平面掀起皮瓣,探查及各平面的穿支血管并給予切斷,評估皮瓣穿支血管鏈,如血管鏈粗大明顯,可以不攜帶腓腸神經,如不明顯,可以攜帶腓腸神經以防分離神經時損傷過多的血管網導致血供丟失。蒂部攜帶約2 cm皮橋,于旋轉點遠側2~3 cm切開,相反方向掀起皮瓣,自此,皮瓣僅穿支或穿支筋膜蒂與肢體相連,形成“螺旋槳”狀皮瓣[8],除非遠側靜脈網已經損傷,否則小隱靜脈遠端常規結扎。將皮瓣經明道轉移至受區,供區根據情況直接縫合(圖1-5)。
腓動脈外踝后上穿支皮瓣的切取移植方法:以外踝后上約7 cm區域為預設旋轉點,軸線及皮瓣切取區域同腓動脈外踝后穿支皮瓣。常規先于上述方法探查腓動脈外踝后穿支,無可靠穿支后,向上切開繼續探查外踝后上穿支,直至探查到粗大滿意的外踝后上穿支后,以該穿支為旋轉點,調整皮瓣設計。本組病例探查到外踝后上穿支位于外踝平面上5~10 cm處,平均約7.93 cm。切開皮瓣及蒂部各側,在深筋膜平面掀起皮瓣,根據需要及術前設計可以切取部分腓腸肌形成肌皮瓣,評估皮瓣穿支血管鏈以決定是否攜帶腓腸神經,蒂部攜帶約3 cm皮橋,于旋轉點遠側2~3 cm切開,逆向切取小皮瓣,形成“球拍”狀或“螺旋槳”狀皮瓣[8],結扎小隱靜脈(如遠側靜脈網損傷則無結扎必要)。將皮瓣經明道轉移修復受區。供區根據情況直接縫合或游離植皮修復(圖6-11)。

圖1 跟骨、跟腱止點外露1月余

圖2 外踝后穿支皮瓣切取

圖3 “螺旋槳”狀皮瓣覆蓋受區

圖4 術后7 d,皮瓣完全成活
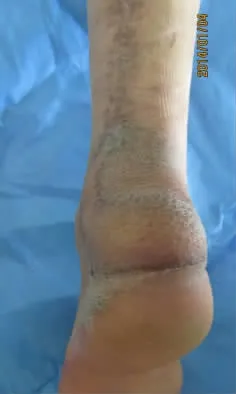
圖5 術后7個月外觀
腓動脈外踝前上穿支皮瓣的切取移植方法:以外踝前上約7 cm區域為預設旋轉點,外踝與腓骨頭連線附近(小腿前外側肌間隙,觸診可協助確定)為軸線,小腿前外側面(前界可達脛骨脊、后界可達腓骨后緣、上界可達小腿中下2/3)范圍內設計皮瓣。在預設旋轉點前約1 cm處行一約5 cm切口,在小腿前外側肌間隔(趾長伸肌與腓骨肌之間)探查及腓動脈外踝前上穿支,觀察穿支形態、分支及其走形,評估穿支粗大滿意后,以該穿支為旋轉點,調整皮瓣設計。本組病例探查到外踝后上穿支位于外踝平面上3~9 cm處,平均6.6 cm。切開皮瓣及蒂部各側,在深筋膜平面掀起皮瓣。如創面腓淺神經已經完全毀損,可以不分離腓淺神經,否則應盡可能分離保護好腓淺神經在原位并有良好的包埋。必要時可以結扎腓動脈外踝上穿支,以其下行支為蒂,將旋轉點下降至外踝前下,以獲得更好的旋轉修復距離。攜帶約2 cm皮橋切取皮瓣蒂部,形成“螺旋槳”狀皮瓣[8],經明道轉移修復受區。供區根據情況直接縫合或游離植皮修復(圖 12-17)。
三種腓動脈穿支皮瓣術中切取測量參數見表1。
術后給予妥善制動,墊高患肢,常規抗感染、消腫、改善微循環等治療。保暖,嚴防皮瓣受壓。術后3 d內根據情況勤換藥[9],發現血運危象及時處理。如有供區植皮,術后7 d拆除加壓包,術后12~14 d拆線。根據創面愈合情況指導功能康復訓練,皮瓣血運及成活穩定、無植皮者術后7 d即可逐步開始安全的功能康復訓練。
2 結果
術后20例均獲得隨訪,隨訪時間3~68個月,平均24.1個月。20例皮瓣18例完全成活,創面愈合;1例腓動脈外踝后上穿支皮瓣術后表皮壞死,表皮脫落后創面愈合;1例腓動脈外踝上穿支皮瓣遠端壞死,給予清創后,無肌腱等外露,長期換藥后逐步愈合。1例慢性骨髓炎術后仍有持續性感染及竇道滲出,滲出液為淡黃色液體,但滲出逐步減少,最終停止并愈合,經隨訪5年余未復發。
所有病例均恢復生產勞動,踝關節功能良好,皮瓣無明顯臃腫,穿鞋無困難,無摩擦破潰等情況,皮瓣質地柔軟、潤澤,均獲得不同程度保護性感覺。3例惡性腫瘤患者復查目前均未見復發。

表1 三種腓動脈穿支皮瓣術中切取參數

圖6 嚴重感染創面VSD治療后

圖7 外踝后可見粗大穿支

圖8 切取“球拍”狀皮瓣
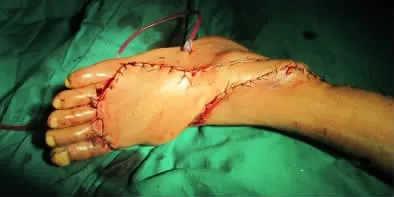
圖9 經明道轉移覆蓋受區
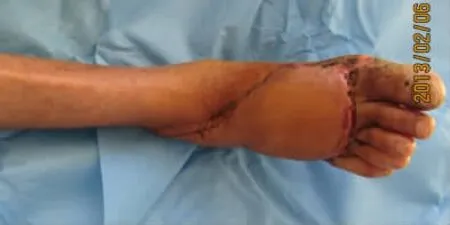
圖10 皮瓣完全成活

圖11 術后7周外觀

圖12 術前創面

圖13 外踝前上穿支及其分支走行
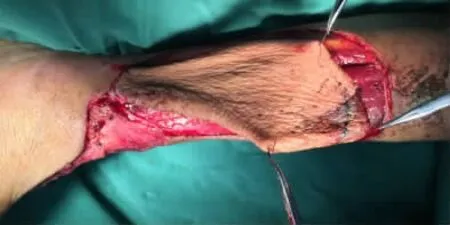
圖14 切取“螺旋槳”狀皮瓣
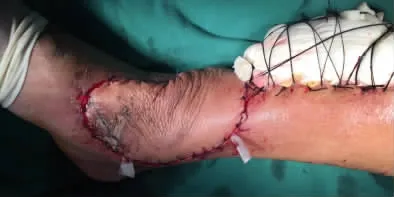
圖15 覆蓋受區,血運良好

圖16 皮瓣完全成活
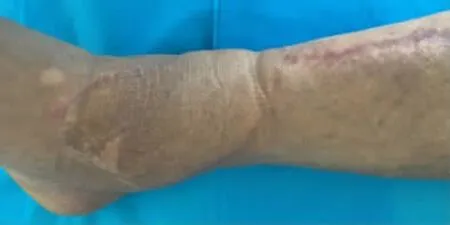
圖17 術后4.5個月外觀
3 討論
足踝功能在行走、支撐及完成多種特殊工作中至關重要,足踝部也因此分布復雜的骨、關節、肌腱、血管和神經等重要解剖結構。由于足踝部皮膚菲薄,皮下組織及肌肉少,高能量的嚴重外傷往往造成皮膚撕脫、缺損、深部結構外露等嚴重創面[5],無法通過換藥或游離植皮愈合,往往需要帶血運的皮瓣組織修復。另外一些骨折內固定術后,也容易出現皮膚壞死,并發置入物、骨外露等不愈創面。在本組病例中,男 17例(85%),女 3例(15%),年齡 17~68歲,平均 47.75歲;外傷11例(55%),燒傷 2例(10%),內固定術后置入物或骨外露3例(15%),跟腱術后皮膚壞死、跟腱外露1例(5%),腫瘤切除術后缺損3例(15%)。顯示發病率男性高于女性,以主要承擔體力勞動的青壯年為主,外傷、燒傷及相關外傷手術后的創面占85%。這在創傷的流行病學評估及科普預防中有重要的參考價值及指導意義。
皮瓣移植一般為帶蒂皮瓣移植及游離皮瓣移植。游離皮瓣由于切取費時費力,故推廣受限[3],大部分醫院往往難于普及、熟練掌握或常規開展,且如犧牲主要血管進行吻合會給肢體帶來主要血供的犧牲,寒冷天氣會出現肢溫下降等不適[10]。肌腱、骨、置入物等裸露的創面無法通過植皮修復[10],且植皮的耐磨性差,難以滿足足部創面的功能要求,除足底內側皮瓣外,其他常見足踝部皮瓣并不是皮瓣移植的理想供區。帶蒂皮瓣一般以小腿為供區,取自對側小腿的交腿皮瓣由于術后需要長期固定雙側小腿,患者生活困難[11],體位痛苦,且需要再次手術斷蒂,治療期長、費用高。同側小腿常以遠端蒂皮瓣為主[12-14],隨著解剖學的發展,認識到遠端蒂皮瓣的血供主要來自于遠側的穿支血管,其中腓動脈穿支解剖相對恒定可靠,故腓動脈穿支皮瓣成為最常用的臨床選擇。我們采用多種腓動脈穿支皮瓣對足踝部創面進行修復。腓動脈在行程中,發出數支穿支,臨床上常用的以最遠側的外踝后穿支、次最遠側的外踝后上穿支、外踝前上穿支設計形成皮瓣。在本組病例中,腓動脈外踝后穿支皮瓣僅1例(5%);腓動脈外踝后上穿支皮瓣14例(70%);腓動脈外踝前上穿支皮瓣5例(25%)。本組數據顯示,腓動脈外踝后上穿支皮瓣為最常用的皮瓣,其血管穿支相對粗大,解剖相對恒定,雖然旋轉點偏高,但由于可以切取小腿后外側上達腘窩平面區域的皮瓣,故依然可以滿足修復達前足背側的要求,臨床應用較多。本組皮瓣切取范圍為6 cm×4 cm~15 cm×13 cm。外踝前上穿支亦較可靠、恒定,且可結扎外踝前上穿支,以其下行支為血管蒂將旋轉點下降至外踝前下區域,故臨床應用較多,尤其在修復足背、踝前偏內踝側的創面更具有旋轉距離上的優勢。但由于皮瓣的可切取范圍一般限于小腿前外側區域、小腿中下段,而且有腓淺神經損傷之虞,故臨床應用受到一定限制。腓動脈外踝后穿支皮瓣同時具有旋轉點低、可在小腿后外側廣泛區域切取的優點,但穿支可靠性欠佳、解剖不恒定,往往難以探查到滿意的穿支,故臨床應用并不可靠。而較低的旋轉點可大大減少供區創傷,獲得較遠的旋轉距離,臨床應用效果極佳,且在術中我們均需在遠側切開并結扎小隱靜脈,故常規進行外踝后穿支探查,探查到滿意穿支則以其設計皮瓣,如未探查到滿意的外踝后穿支,則繼續向近端探查外踝后上穿支。本組中的這1例外踝后穿支皮瓣,我們觀察到在外踝后穿支以上11 cm范圍內,均未見到明顯可靠的外踝后上穿支血管以供切取皮瓣,進一步支持了探查外踝后穿支的價值及其重要性。
本組共修復足背創面5例(25%),足跟創面7例(35%),踝內側創面3例(15%),踝外側創面2例(10%),踝前創面3例15%)。在排除的7例創面中:1例為足跟底部缺損創面,行順行帶神經的足底內側皮瓣修復,攜帶生理性的足底感覺功能;1例為前足底小缺損創面行逆行足底內側皮瓣修復,亦恢復了較好的足底感覺功能;1例為前足底廣泛缺損創面,行游離股前外側皮瓣移植修復,將股外側皮神經與腓深神經進行部分端側接合,術后獲得了較優越的足底感覺功能;4例為明顯偏內側、小腿內側良好適宜切取皮瓣或小腿外側及前側存在創傷無法切取皮瓣,采用脛后動脈內踝上穿支皮瓣進行修復。各例皮瓣均完全成活,足底皮瓣感覺恢復良好,無摩擦破潰等情況。
綜上所述,常用的三種腓動脈穿支皮瓣,可以修復前足背到足踝、足跟各個區域的常見皮膚缺損,尤其腓動脈外踝后上穿支皮瓣可以達到修復全足背廣泛缺損的巨大創面的要求。但由于足踝部多個解剖及功能區的特性,穿支血管位置及直徑的變異,仍需要聯合多種皮瓣進行多因素分析和選擇[15],才能達到以最佳術式修復各類足踝部創面的目的。

