對妊娠高血壓疾病產婦分娩中行硬膜外自控鎮痛的療效比較
俞菊紅,余葉挺
(諸暨市中醫醫院,浙江 諸暨 311800)
妊娠高血壓疾病(hypertensive disorders of pregnancy,PIH)是婦女妊娠期間的一種并發癥。調查統計顯示,妊娠高血壓疾病是威脅母嬰健康,導致孕產婦及圍產兒死亡的重要原因之一[1]。輕度妊娠期高血壓疾病孕婦臨床表現為血壓輕度升高,可能伴有蛋白尿或輕度水腫。研究顯示無痛分娩不僅能降低妊娠期高血壓產婦分娩疼痛,而且可規避分娩風險[2-3]。目前臨床上有長效酰胺類局麻和阿片類兩種分娩鎮痛常用藥,代表藥物為羅哌卡因和舒芬太尼[4]。兩類藥物單獨用藥的鎮痛效果顯著,而聯合用藥不僅能增加鎮痛效果,降低各類藥物用藥量,而且藥物起效時間明顯縮短。隨著椎管內麻醉技術的發展,患者硬膜外自控鎮痛(patient-controlled epidural analgesia,PCEA)成為椎管內分娩鎮痛常用給藥方式。本文分析了椎管內不同濃度舒芬太尼聯合羅哌卡因PCEA對妊娠期高血壓產婦鎮痛效果、產程血壓控制及妊娠結局的影響,現報道如下。
1資料與方法
1.1研究對象
選擇2011年1月至2014年1月在諸暨市中醫醫院分娩的120例PCEA的妊娠期高血壓產婦作為研究對象,根據椎管內舒芬太尼濃度的不同分為A組(0.1%羅哌卡因+0.3μg/mL舒芬太尼)、B組(0.1%羅哌卡因+0.5μg/mL舒芬太尼)和C組(0.1%羅哌卡因+0.7μg/mL舒芬太尼),每組各40例。納入標準:符合第9版《婦產科學》中妊娠期高血壓診斷標準,即孕20周后血壓升高、收縮壓≥140mm/Hg和或舒張壓≥90mm/Hg,于產后12周內恢復正常,尿蛋白(-);單胎頭位;產程進入活躍期;宮口開>3cm。排除標準:硬膜外禁忌癥者;對麻醉藥物過敏者;合并重要臟器疾病者;合并血液系統疾病者。
1.2方法
在麻醉過程前,分別對三組患者的心率(heart rate,HR)、血壓(blood pressure,BP)等生命體征進行監測,開放靜脈通路。宮口開至2~3cm時進行硬膜外穿刺置管,并選擇L2~L3為穿刺點,向頭側的硬膜外置入導管。注入3~5mL試驗劑量的0.1%利多卡因后,觀察5min后確認患者無毒性反應反應出現,患者取平臥位接入鎮痛泵。A組患者給予0.1%羅哌卡因+0.3μg/mL舒芬太尼,B組患者給予0.1%羅哌卡因+ 0.5μg/mL舒芬太尼,C組給予0.1%羅哌卡因+0.7μg/mL舒芬太尼,10mL做為鎮痛劑首劑量,效果顯示良好后,為患者連接自控泵,速度設置為5ml/L。待胎兒娩出后2h,產婦離開產房前將硬膜外導管拔出,結束分娩鎮痛。
1.3觀察指標
①疼痛評價標準:采用視覺模擬評分法(visual analogue scale,VAS)對患者T0(入室時)和T1時刻(鎮痛30min后)的疼痛程度進行評價,長度為10cm的橫線,一端為0分,一端為10分,讓患者根據自我感覺在橫線上進行標記,分值越靠近10分端表明疼痛越嚴重;②生命體征:分別記錄三組患者T1和T2(分娩后)時刻的HR及平均動脈壓(mean arterial pressure,MAP);③妊娠結局:產婦結局包括宮內感染、早產、羊水污染;新生兒結局包括胎兒宮內窘迫、新生兒感染;④不良反應:雙下肢麻木、惡心、嘔吐、瘙癢。
1.4統計學方法

2結果
2.1三組產婦一般資料比較
三組產婦年齡、分娩時身體質量指數(body mass index,BMI)和孕周比較均無顯著性差異(均P>0.05),見表1。

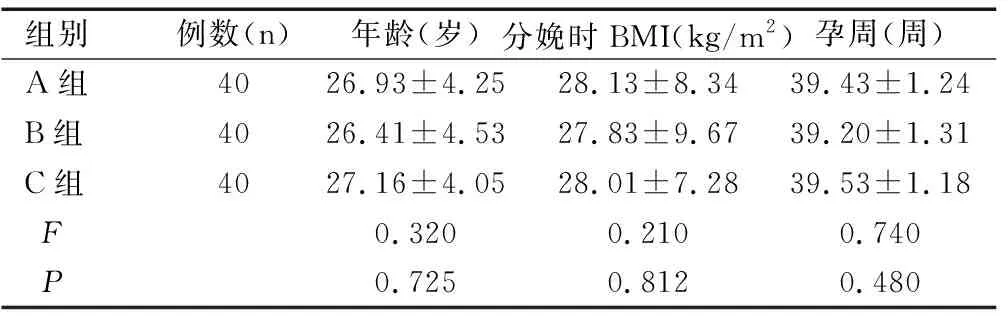
組別例數(n)年齡(歲)分娩時BMI(kg/m2)孕周(周)A組4026.93±4.2528.13±8.3439.43±1.24B組4026.41±4.5327.83±9.6739.20±1.31C組4027.16±4.0528.01±7.2839.53±1.18F0.320 0.210 0.740 P0.7250.8120.480
2.2三組產婦鎮痛效果比較
三組產婦T0時刻的VAS評分比較無顯著性差異(P>0.05),T1時刻VAS評分、鎮痛起效時間和鎮痛維持時間比較均有顯著性差異(均P<0.05),進一步每兩組之間比較結果發現,B組T1時刻的VAS評分、鎮痛起效時間均顯著低于A組和C組(t值分別為7.064、9.443、6.457、8.145,均P<0.05),鎮痛維持時間均顯著長于A組和C組(t值分別為6.237、5.587,均P<0.05),A組和C組上述指標比較均無顯著性差異(t值分別為1.608、1.125、1.003,均P>0.05),見表2。
2.3三組產婦HR及產程血壓控制情況比較
三組產婦T1和T2時刻的HR和MAP比較均無顯著性差異(均P>0.05),見表3。
2.4三組產婦妊娠結局和新生兒結局比較
三組產婦宮內感染、早產、羊水污染比較均無顯著性差異(P>0.05),新生兒感染比較均無顯著性差異(P>0.05),三組間胎兒宮內窘迫發生率有顯著性差異(P<0.05),A組最高,見表4。
2.5三組產婦不良反應比較
三組產婦不良反應率比較無顯著性差異(P>0.05),見表5。

表2 三組產婦鎮痛效果比較
注:▲為A組與B組比較,P<0.05;★為B組與C組比較,P<0.05。

表3 三組產婦HR及產程血壓比較
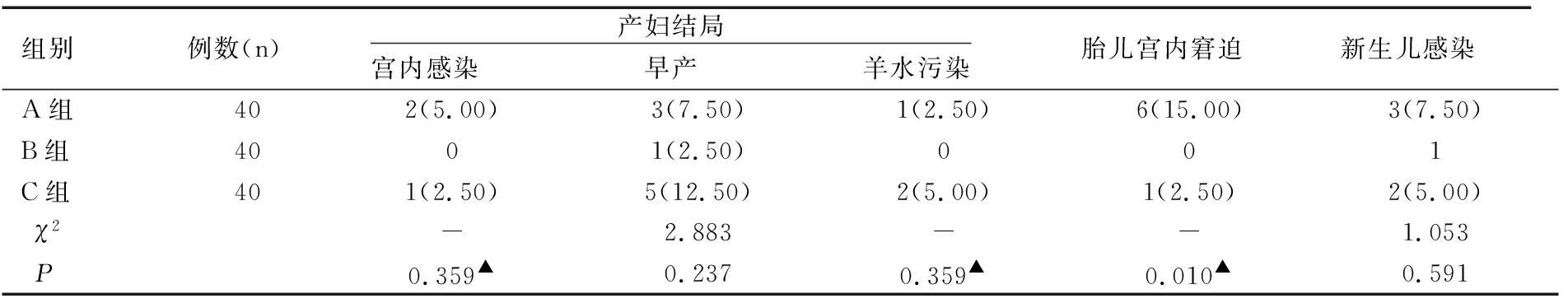
表4 三組產婦妊娠結局比較[n(%)]
注:▲為Fisher確切概率法檢驗。

表5 三組產婦不良反應比較[n(%)]
3討論
3.1無痛分娩在妊娠高血壓疾病中的應用
妊娠高血壓疾病是威脅圍產兒及產婦生命安全的嚴重妊娠期并發癥,孕婦表現為血壓升高,或分娩過程中血壓顯著波動[5]。因此,應時刻關注妊娠高血壓產婦分娩過程中的脈搏及血壓波動。此外分娩期間的疼痛可使產婦繼發各種生理變化,使產婦產生不良負性情緒,引起激素水平異常,引起血壓升高,威脅胎兒健康。隨著技術的快速發展,無痛分娩受到多數產婦的認可,尤其是不適于自然分娩的妊高癥患者。
3.2硬膜外自控鎮痛在無痛分娩中的應用
PCEA是近年來臨床上出現的一種新型分娩鎮痛方式,因起效快、鎮痛效果滿意度高、產婦可自行給藥、操作簡單等優勢被廣大要求分娩鎮痛的產婦接受。PCEA可供選擇的麻醉藥物種類較多,大體分為長效酰胺類局麻和阿片類兩種,其各自的代表藥物為羅哌卡因和舒芬太尼。舒芬太尼可對血漿蛋白與血腦屏障結合的過程起到推動作用,羅哌卡因可有效阻滯感覺神經,又不對運動神經造成干擾,因此該藥物對胎兒的不良影響較小[6]。有關研究發現,舒芬太尼聯合羅哌卡因用于妊娠高血壓疾病分娩鎮痛的效果顯著,且不良反應發生率低,患者滿意度高[7]。
3.3椎管內不同濃度舒芬太尼聯合羅哌卡因PCEA對妊娠高血壓疾病的效果
本文分析了椎管內不同濃度舒芬太尼聯合羅哌卡因PCEA對妊娠期高血壓產婦鎮痛效果、產程血壓控制及妊娠結局的影響,采用VAS評價產婦分娩疼痛程度,研究結果顯示,0.1%羅哌卡因+0.5μg/mL舒芬太尼產婦鎮痛30min后,VAS評分明顯低于濃度為0.1%羅哌卡因+0.3μg/mL舒芬太尼和0.1%羅哌卡因+0.7μg/mL舒芬太尼產婦,且產婦的鎮痛起效時間短,鎮痛持續時間延長(P<0.05)。該結果表明,0.5μg/mL舒芬太尼配合羅哌卡因可顯著提高妊高癥產婦的鎮痛效果,縮短鎮痛起效時間的同時,延長鎮痛持續時間,這與國內外研究結果相似[8-9]。可有效抑制產婦疼痛,這主要由于運用PCEA方式鎮痛的妊娠期高血壓患者可根據自身疼痛程度,進行麻醉劑量的控制。
三種不同藥物配合濃度的產婦鎮痛30min后及分娩后時刻的HR和MAP無顯著差異(P>0.05),不同濃度的舒芬太尼配合羅哌卡因在妊高癥患者的分娩鎮痛中,均可很好的控制心率及血壓。但不同的是,分析不同濃度舒芬太尼患者不良反應情況顯示,本研究采用低濃度羅哌卡因(0.1%)降低了中樞系統和心臟毒性,該藥用量符合羅哌卡因最佳用藥量相關文獻研究報道。本文研究結果顯示,舒芬太尼與羅哌卡因混合用藥時也有最佳用藥濃度,0.1%羅哌卡因+ 0.5μg/mL舒芬太尼患者的總不良反應發生率(5.00%)最低,有研究指出,產婦在頭暈嘔吐和皮膚瘙癢等方面的不良反應與阿片類藥物的劑量有關[10]。
妊娠期高血壓產婦易出現宮內感染、早產、羊水污染及胎兒窘迫、新生兒感染等新生兒結局。分析結果顯示,0.5μg/mL舒芬太尼配合羅哌卡因PCEA鎮痛的產婦,未出現宮內感染、羊水污染及胎兒窘迫,且早產率和新生兒感染率較低,這主要歸因于上述分析的0.5μg/mL舒芬太尼配合羅哌卡因PCEA良好的鎮痛效果及較低的不良反應,此結果與臨床實踐結果相一致。
總之,妊娠期高血壓產婦運用0.1%羅哌卡因+ 0.5μg/mL舒芬太尼PCEA鎮痛效果顯著,對妊娠結局影響小,不良反應少,臨床應用價值高。

