患兒父母陪伴麻醉誘導對學齡前患兒及其父母的影響*
陳柳云,丁麗英,陳小俊,姚典業(yè),吳耀業(yè),謝麗洪,歐陽秋怡,王萍,龔鳳球
(中山大學附屬第一醫(yī)院手術室,廣東廣州,510080)
學齡前兒童的身心發(fā)展尚不成熟,傳統隔離式麻醉誘導容易導致患兒不良情緒,這可能影響麻醉誘導,而其父母通常也會產生緊張、焦慮、抑郁情緒[1-2]。為了減輕患兒躁動,部分醫(yī)生增加了鎮(zhèn)靜和鎮(zhèn)痛劑量,增加了用藥風險,不利于手術麻醉誘導期的安全管理[3]。父母陪伴誘導程序(presence parents the induction of program,PPIP)是指在麻醉誘導階段通過父母陪伴和安撫以減輕患兒的疼痛,并提高誘導依從性[4]。目前,國內外相關研究較少,本研究針對學齡前患兒及其父母,研究陪伴麻醉誘導的效果,探討更加合理的有效麻醉誘導方式。2017年10月至2018年4月對在本院手術室實施經氣管插管全身麻醉手術的學齡前患兒,在麻醉誘導時實施患兒父母陪伴,以期減輕患兒及其父母不安情緒,提高手術麻醉的安全性,現將方法及結果報道如下。
1 資料與方法
1.1 一般資料
1.1.1 患兒一般資料 采用方便取樣法,選擇本院2017年10月至2018年4月實施氣管插管全麻手術的患兒400例。按住院號隨機分為觀察組和對照組,每組各200例,為了避免兩組之間互相干擾,觀察組和對照組選擇不在同一病房的患兒。①觀察組男106例,女 94 例,年齡 3~7歲,平均(5.45±1.16)歲。手術類型:尿道下裂修復術39例,腎盂輸尿管整形術44例,包皮套扎術52例,隱睪固定術29例,腹股溝斜疝手術36例。手術級別:Ⅰ級78例,Ⅱ級56例,Ⅲ級66例。②對照組男103例,女97例,年齡3~7歲,平均(5.51±1.42)歲。手術類型:尿道下裂修復術37例,腎盂輸尿管整形術42例,包皮套扎術47例,隱睪固定術31例,腹股溝斜疝手術43例。手術分級:Ⅰ級80例,Ⅱ級51例,Ⅲ級69例。兩組患者一般資料比較,差異無統計學意義(均P>0.05),具有可比性。
1.1.2 患兒父母一般資料 ①觀察組男14名,女186 名,年齡 29~42歲,平均(33.89±8.57)歲。文化程度:初中及以下53名,中專/高中98名,大專及以上49名。②對照組男17名,女183名,年齡28~43歲,平均(35.43±9.72)歲。文化程度:初中及以下56名,中專/高中94名,大專及以上50名。兩組患兒父母一般資料比較,差異無統計學意義(均P>0.05),具有可比性。
1.2 納入標準與排除標準
①患兒納入標準:實施氣管插管全麻;3~7歲的學齡前患兒;智力情緒正常;沒有明顯的心、肺、肝、腎疾病。排除標準:患兒有口腔腫瘤,如喉乳頭狀瘤、氣管狹窄、氣管瘢痕、氣管損傷、出血等危險因素,有缺氧、氣管插管和氣道困難等可能。②患兒父母納入標準:認知正常、有讀寫能力;知情并同意、自愿參與并能配合調查。排除標準:有認知智障;無法完成量表者。
1.3 方法
兩組由固定3名麻醉醫(yī)生進行麻醉誘導,避免因麻醉醫(yī)生技術水平差別影響研究結果。由通過統一培訓的6名護士進行護理操作及記錄采集數據。兩組患兒所使用麻醉誘導藥物種類一致,所用麻藥方法及方案也一致。
1.3.1 觀察組
1.3.1.1 術前訪視 手術前1d,手術室護士到病房進行術前訪視,采用改良Yale圍手術期焦慮量表(modified Yale preoperative anxiety scale,m-YPAS)量表[5]評價患兒焦慮情況,采用狀態(tài)焦慮量表(state-trait anxiety inventory,S-TAI)量表[6]評價患兒父母焦慮情況;與患兒及父母進行溝通,評估患兒和其父母配合程度,了解患兒的性格與興趣愛好;采用多媒體宣教材料對患兒及其父母進行手術相關知識宣教,介紹實施PPIP必要性、意義、步驟與方法,麻醉的并發(fā)癥和配合方法等,緩解患兒及其父母的緊張情緒;做好術前心理準備,避免因緊張情緒帶來不良影響,取得患兒父母知情同意,并由患兒父母簽署實施PPIP計劃知情同意書。
1.3.1.2 PPIP的實施 手術當日患兒送到手術室等候室時給予利多卡因軟膏涂于靜脈穿刺處,為患兒準備喜歡的玩具、貼紙等,以消除患兒緊張心理,患兒父母更換手術室工作服后像平常那樣陪伴患兒。15min后由手術室護士指導患兒父母采用抱著、牽著或者輪椅車床等工具陪伴患兒前往手術間。給予喉罩吸入麻醉誘導,靜脈穿刺留置針穿刺,經靜脈給藥誘導患兒進入麻醉狀態(tài)。麻醉誘導后患兒父母在等候區(qū)等候。患兒在手術結束后被送往監(jiān)護室,并提醒患兒父母到監(jiān)護室陪同患兒進行復蘇。
1.3.2 對照組 患兒在無父母陪護下進行麻醉誘導,其他護理措施與觀察組一致。
1.4 觀察指標
1.4.1 患兒及其父母焦慮情況評價 ①采用m-YPAS評價患兒術前1d、等待手術時、麻醉誘導時患兒焦慮情況。該量表由KAIN等[5]制訂,是一個觀察行為醫(yī)學量表,共有22個項目,5個維度,包括活動(4個條目)、語言(6個條目)、情感表達(4個條目)、覺醒狀態(tài)(4個條目)和對父母的依賴(4個條目)。根據各條目的差異,分為1~4級或1~6 級。計算方法:(1/4+1/6+1/4+1/4+1/4)100/5=23.3分,總分為23.3~100分,總分越高表明患兒焦慮水平越高。5個維度內部一致性信度系數為0.63~0.90,效標效度:r=0.79,說明m-YPAS量表具有良好的信度和效度。②采用S-TAI量表評價患兒父母術前1d、等待手術時、麻醉誘導時焦慮情況,量表是由SPIELBERGER等[6]制訂,為國內外測量焦慮的金標準,問卷共40個條目,2個維度,各20個條目,分別為焦慮狀態(tài)和焦慮特質,采用4級評分法(1~4 分),總分 40~160 分,總分越高代表個體焦慮水平越高[7]。信度系數大于 0.85,效標效度 r=0.71,說明S-TAI量表具有良好的信度和效度。選擇單獨房間,由獲得心理咨詢師資質的護士使用同一指導語,對患兒及其父母面對面進行調查。
1.4.2 躁動程度 采用Cravero量表[8]評價患兒麻醉誘導過程中的躁動程度,1分為睡眠;2分為安靜合作;3分為刺激性哭聲可安撫;4分為激惹哭鬧,不能平息;5分為劇烈躁動,當得分>3分為躁動。
1.4.3 麻醉誘導其他觀察指標 在患兒安靜狀態(tài)下記錄患兒術前1d及麻醉誘導時血壓、心率、呼吸情況;記錄患兒麻醉誘導時間(指從患兒進入手術間至麻醉完成時間);記錄患兒麻醉誘導時是否使用鎮(zhèn)靜藥物(包括力月西、丙泊酚等);記錄患兒麻醉費用(包括基礎耗材、麻醉技術、麻醉用藥、心電監(jiān)護等)。
1.4.4 醫(yī)護患滿意度 術后發(fā)放問卷調查麻醉醫(yī)生、手術室護士及患兒父母對PPIP計劃實施滿意度,采用視覺模擬評分 (visual analogue scale,VAS),畫1條10cm長的直線,在線起點端0分刻度為“不滿意”,終點端100分刻度為“滿意”。麻醉醫(yī)生、手術室護士及患兒父母可根據自己感受在直線上某一點作一記號,從起點至記號處的距離長度即為滿意評分值。總分為100分,60分以下為不滿意,60~80為滿意,80分以上為非常滿意。
1.5 統計學分析方法
數據采用SPSS20.0統計軟件包進行統計學分析。計量資料采用(±s)描述,組間比較采用t檢驗;計數資料采用例數和百分率描述,組間比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 兩組患兒及其父母術前1d、等待手術時、麻醉誘導時焦慮得分比較
兩組患兒及其父母術前1d、等待手術時、麻醉誘導時焦慮得分比較見表1。由表1可見,兩組患兒及其父母術前1d、等待手術時焦慮得分比較,均P>0.05,差異無統計學意義;兩組患兒及其父母麻醉誘導時焦慮得分比較,均P<0.001,差異有統計學意義,觀察組患兒及其父母焦慮得分明顯低于對照組。
2.2 兩組患兒麻醉誘導過程其他觀察指標比較
兩組患兒麻醉誘導過程其他觀察指標比較見表2、表3。由表2、表3可見,兩組患兒術前 1d血壓、心率、呼吸比較,均 P>0.05,差異無統計學意義;麻醉誘導時躁動、鎮(zhèn)靜藥物使用、麻醉費用、麻醉誘導時間、血壓、心率、呼吸比較,均P<0.05,差異均有統計學意義,觀察組患兒麻醉誘導時躁動發(fā)生率、鎮(zhèn)靜藥物使用率、麻醉費用、麻醉誘導時間、血壓、心率、呼吸均低于或少于對照組。
2.3 兩組麻醉醫(yī)生、手術室護士及患兒父母滿意度比較
兩組麻醉醫(yī)生、手術室護士及患兒父母滿意度比較見表4。由表4可見,兩組麻醉醫(yī)生、手術室護士及患兒父母滿意度比較,均P<0.001,差異有統計學意義,觀察組麻醉醫(yī)生、手術室護士及患兒父母滿意度明顯高于對照組。
表1 兩組患兒及其父母術前1d、等待手術時、麻醉誘導時焦慮得分比較 (分,±s)

表1 兩組患兒及其父母術前1d、等待手術時、麻醉誘導時焦慮得分比較 (分,±s)
?
表2 兩組患兒麻醉誘導過程其他觀察指標比較 (±s;n/%)

表2 兩組患兒麻醉誘導過程其他觀察指標比較 (±s;n/%)
?
表3 兩組患兒麻醉誘導過程其他觀察指標比較 (±s;n/%)

表3 兩組患兒麻醉誘導過程其他觀察指標比較 (±s;n/%)
組別 n 術前1d麻醉誘導時觀察組對照組舒張壓(mmHg)56.40±8.1455.61±7.930.6570.554200200收縮壓(mmHg)95.67±10.6897.38±9.18-0.3080.716心率(次/min)95.35±10.8397.35±10.83-0.4680.661呼吸(次/min)21.84±3.1622.09±2.94-0.2680.813 t P收縮壓(mmHg)98.75±7.28126.17±13.67-6.3280.001舒張壓(mmHg)55.49±6.7885.23±10.08-5.4920.013心率(次/min)97.04±13.32123.04±13.54-2.1440.034呼吸(次/min)22.14±2.4830.46±3.85-7.552<0.001
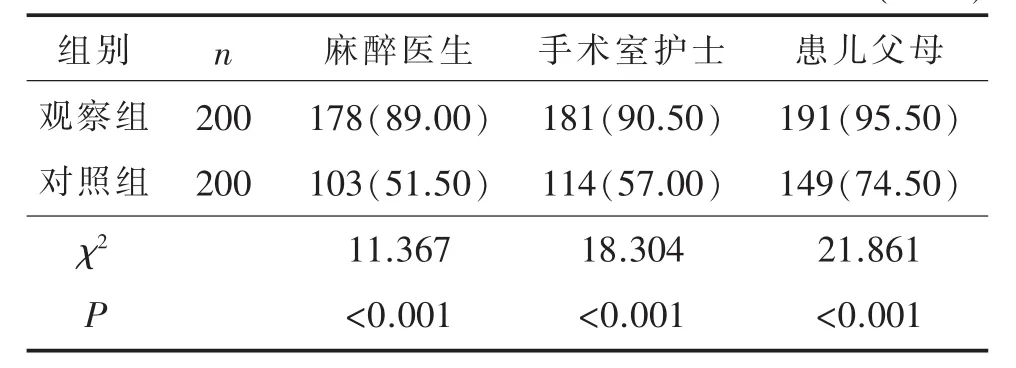
表4 兩組麻醉醫(yī)生、手術室護士及患兒父母滿意度比較 (n/%)
3 討論
3.1 患兒父母陪伴麻醉誘導有利于減輕患兒及其父母麻醉誘導期的焦慮情緒
由結果顯示,兩組患兒及其父母術前1d、等待手術時焦慮得分比較,均P>0.05,差異無統計學意義;兩組患兒及其父母麻醉誘導時焦慮得分比較,均P<0.001,差異有統計學意義,觀察組患兒及其父母焦慮得分明顯低于對照組。術前1d由于患兒對手術缺乏了解,患兒在熟悉的病房里,有患兒父母陪伴,不會因為手術而過于緊張;術前患兒父母會因為擔心患兒手術是否成功等而表現出緊張、焦慮的情緒,通過術前宣教,提供手術相關知識等心理護理,提高患兒父母對手術的信心,因此兩組患兒父母緊張、焦慮程度均得到緩解。手術當日當患兒進入手術室,他們會對陌生的環(huán)境感到害怕,父母會因為患兒的哭喊而感到緊張,但進入手術間前等待手術時有患兒父母陪伴,因此兩組患兒及其父母焦慮得分比較無明顯差別。麻醉誘導時對照組采用傳統患兒父母隔離式麻醉誘導,對患兒而言,麻醉手術與家人分離,陌生手術室環(huán)境均是應激源,會引起患兒強烈應激反應,會出現極度恐懼、情緒激動、啼哭不止、掙扎等反應。這種方式在精神上常使患兒造成創(chuàng)傷,同時也影響了手術室護士、麻醉醫(yī)生靜脈穿刺以及麻醉誘導等醫(yī)療操作[9]。患兒接受手術治療對其父母本身也是一種應激和心靈創(chuàng)傷,可出現緊張、焦慮或抑郁情緒。應激的本質是機體處于壓力狀態(tài)下的緊張狀態(tài),超持久的應激反應會導致生理和精神疾病[10]。觀察組采用陪伴麻醉誘導,患兒在父母陪伴下不僅可減少父母焦慮情緒,更可以指導其如何更好地處理小兒術前心理問題。LARDNER等[11]指出,對于將接受手術的患兒,最佳狀態(tài)是讓其知道父母一直在陪伴著他們,使他們在麻醉誘導經歷中沒那么驚恐。
3.2 患兒父母陪伴麻醉誘導有利于保障麻醉安全及降低醫(yī)療成本
由結果顯示,兩組患兒術前1d血壓、心率、呼吸比較,均P>0.05,差異無統計學意義;麻醉誘導時躁動、鎮(zhèn)靜藥物使用、麻醉費用、麻醉誘導時間、血壓、心率、呼吸比較,均P<0.05,差異有統計學意義,觀察組患兒麻醉誘導時躁動發(fā)生率、鎮(zhèn)靜藥物使用率、麻醉費用、麻醉誘導時間、血壓、心率、呼吸均低于或少于對照組。目前,住院病房環(huán)境通過改造變得溫馨、卡通,減少對患兒不良刺激,使之更加舒適,家庭化親情護理減輕住院患兒心理傷害[12]。術前1d兩組患兒在其父母陪伴、相同環(huán)境下生命體征平穩(wěn),因此兩組患兒生命體征無差別。研究表明[13],醫(yī)療操作是患兒最為恐懼內容,陌生手術室是住院患兒最為恐懼醫(yī)療環(huán)境。而手術室是無菌要求高,禁止非醫(yī)護人員參與醫(yī)療活動,大多數患兒沒有父母陪伴進入手術室后都會害怕、哭泣、掙扎,導致患兒生命體征波動大,不利于麻醉誘導順利進行。為了減少患兒躁動,許多醫(yī)生增加鎮(zhèn)靜、鎮(zhèn)痛藥物的用量,增加用藥風險,延長患者的恢復時間,不僅增加了復蘇室的工作負擔,而且增加了醫(yī)療費用,影響醫(yī)院的社會效益。目前,大多數國外及少數國內醫(yī)院尚未報道實施PPIP計劃與手術感染有相關性,因此有預防感染措施前提下的PPIP方案是可行的[14]。有父母陪伴,患兒能更好地配合麻醉誘導,減少麻醉藥品的用量,降低了麻醉躁動,縮短麻醉誘導時間,提高麻醉的安全性。
3.3 患兒父母陪伴麻醉誘導有利于提高麻醉醫(yī)生、手術室護士及患兒父母的滿意度
由結果顯示,兩組麻醉醫(yī)生、手術室護士及患兒父母滿意度比較,均P<0.001,差異有統計學意義,觀察組麻醉醫(yī)生、手術室護士及患兒父母滿意度明顯高于對照組。在患兒父母陪伴下患兒情緒穩(wěn)定,減少了患兒哭鬧、躁動、掙扎而影響手術室護士和麻醉醫(yī)生的醫(yī)療操作,提高手術效率,因此麻醉醫(yī)生及手術室護士更愿意在患兒父母的陪伴下進行患兒麻醉誘導。患兒與其父母分離時,患兒的哭鬧、緊張躁動會導致其父母的緊張、焦慮情緒,擔心患兒不能配合麻醉或因哭鬧發(fā)生跌倒等意外。患兒父母陪伴麻醉誘導,可以避免患兒因與其父母分離而哭鬧,全程參與麻醉誘導,看著患兒安全麻醉,患兒父母會更放心,因此大多數患兒父母渴望能陪伴患兒麻醉誘導,其滿意度更高。
3.4 患兒父母陪伴麻醉誘導的注意事項
雖然PPIP能有效減少患兒及其父母的焦慮等不良情緒,提高麻醉誘導效果,但PPIP實施仍有需要注意的問題。如術前訪視應充分評估患兒父母的配合程度與焦慮情況,若父母過度緊張、焦慮反而會加重麻醉誘導期患兒的焦慮;也需評估麻醉醫(yī)生性格及年資,年輕性格急躁的麻醉醫(yī)生缺乏耐心,父母在旁也可能影響其操作;另外,患兒父母缺乏醫(yī)學常識,手術室又是無菌要求嚴格的特殊科室,因此術前訪視需跟患兒父母做好溝通與宣教,指導他們嚴格按照手術室要求規(guī)范著裝方可進入手術間,避免造成患兒感染。
4 結論
綜上所述,有效實施PPIP計劃可安撫減輕患兒及其父母麻醉誘導期焦慮、抑郁情緒,提高麻醉誘導順應性,保障患兒安全度過麻醉誘導期,減少麻醉用藥及意外傷害,縮短麻醉誘導時間,提高麻醉效率,同時也提高了麻醉醫(yī)生、手術室護士及患兒父母的滿意度,具有良好的社會效益,值得臨床推廣應用。

