延續性護理在早產兒出院后管理中的應用效果觀察
劉永戍 沈婷 聶玲 俞建文
(蘇州市立醫院,江蘇 蘇州 215002)
近年來隨著圍產醫學和新生兒救治水平的迅速發展,早產兒存活率顯著提高,早產兒因生理學及解剖學等發育不成熟,是一組不容忽視的高危新生兒人群。現代醫護理念不僅僅是單純救治患兒,而是同時關注遠期預后的新型模式[1]。早產兒經治療后出院并不意味著結束,而是新的管理模式的開始,如何幫助早產兒出院后健康成長,已越來越受到醫護人員的重視。延續護理服務指在出院后通過多種方式給予患者多項延伸式的服務,其對于疾病的復發、預防及后期患者的生存質量的改善均有積極的意義,是醫院走向社會積極有效的服務方式[2]。延續護理是整體護理的一部分,是住院護理的延續,使出院患者得到持續的衛生保健,促進其康復,降低再入院率[3],其主要針對有著較高再入院率或出院后對居家護理有較高需求的患者[4]。新生兒科實行封閉式管理,早產兒住院期間與父母分離,不利于父母掌握照護技能,出院前家長缺乏直接照護經驗,易產生害怕和焦慮情緒,為了提高父母的照護能力,保證早產兒的健康成長,我科從2016年1月開始實行早產兒延續護理服務,取得一定的臨床效果,現報告如下。
1 資料與方法
1.1 一般資料 選擇新生兒科2016年1月至12月期間的早產兒120例為研究對象,納入標準:①晚期早產兒(胎齡34~36+6周);②無先天性疾病、遺傳代謝性疾病或先天畸形的早產兒;③因出生低體重或并存新生兒肺炎等經治療好轉無嚴重并發癥的早產兒。排除標準:①病情危重、家屬放棄治療的早產兒;②照護者拒絕接受延續護理的早產兒;③母親智力低下、認知和精神異常者。120例晚期早產兒按住院時間分組,2016年1月至6月入住的早產兒60例為對照組,7月至12月入住的60例早產兒為觀察組,早產兒父母均知情且同意參加本研究。兩組早產兒一般資料比較差異無統計學意義 (P>0.05),見表1。
1.2 研究方法
1.2.1 對照組 早產兒出院前實施常規育兒指導,如母乳喂養、疫苗接種、疾病預防、輔食添加等,進行出院健康教育;并告知于出院半個月、1個月、2個月、3個月電話回訪、接受24 h電話咨詢。
1.2.2 觀察組 在對照組基礎上實施出院照護指導及早產兒健康教育公益講座,成立“早產兒延續護理指導小組”,制定早產兒延續護理方案。
指導小組由護士長及5名科室護理組長組成,小組成員均具有本科學歷,中級以上職稱,有豐富的新生兒護理臨床經驗,具備一定的溝通能力;護士長對5名成員進行延續護理理論的培訓和考核,指導小組成員討論并制定延續護理指導方案:早產兒出院時,對父母進行個性化的照護指導,告知半個月后參加“早產兒健康教育公益講座”。
1.2.2.1 出院照護指導 早產兒出院前評估家長對早產兒護理相關知識的知曉情況,進行一對一的早產兒個性化照護指導及心理干預,緩解家長焦慮和緊張情緒,并留下父母聯系方式及24 h咨詢熱線,以便雙向聯系。
出院照護指導以家庭為單位在新生兒科哺乳室完成,哺乳室配備流動水 、洗手設備、沙發、哺乳枕,現場宣教用物(泵奶器、沐浴用品、示教嬰兒、乳房模型等)。護理技能培訓內容包括:適宜保暖、測量體溫、更換尿布、沐浴、皮膚護理、臍部護理、早產兒喂養指導,同時宣教輔食添加及預防接種等注意事項,鼓勵早產兒父母共同參與早產兒的日常護理工作。
1.2.2.2 早產兒健康教育公益講座 出院半個月后早產兒父母參加由新生兒科醫護人員 (主治或以上醫生1名,指導小組成員1名)舉辦的“早產兒健康教育公益講座”,講座內容如下:早產兒預防接種指導、早產兒喂養時如何處理異常情況、紅臀如何處理、大便顏色異常如何處理、奶后打嗝怎么辦等,講座結束后,醫護人員解答父母在居家護理中遇到的疑難問題,同時鼓勵早產兒家庭之間相互交流,互相學習,以積極的態度互相影響。接受24 h電話咨詢。
1.3 觀察指標 觀察兩組早產兒3個月內紅臀、臍部問題、再入院率情況,3個月時體重增長、頭圍、身長等體格發育情況。紅臀的評價標準[5]:是否出現局部皮膚潮紅,或伴有皮疹,破潰伴脫皮,局部糜爛或表皮脫落、滲液。臍部問題[6]:是否出現臍周紅腫、潮濕、少量滲液、滲血,臍帶殘端是否脫落。身長測量[6]:3歲以下兒童應取仰臥位測量身長,包括頭、軀干和下肢長度的總和。頭圍測量[6]:自眉弓上緣經枕骨結節繞頭一周的長度。
1.4 資料收集方法 早產兒出現異常問題時來院就診,指導小組成員對其進行評估,統計3個月內紅臀、臍部問題、再入院率情況,早產兒3個月至兒保科隨訪,測量3個月時體重、頭圍、身長的數值。
1.5 統計學方法 使用SPSS17.0統計學軟件對所有數據進行處理,計量資料用均數±標準差(±s)表示,用t檢驗進行組間比較,計數資料用頻數、百分比,用χ2檢驗進行組間比較,P<0.05表示兩組差異有統計學意義。
2 結果
2.1 兩組早產兒一般資料比較,見表1。
2.2 兩組早產兒出院3個月內紅臀、臍部問題及再入院率情況,見表2。
2.3 兩組早產兒出院3個月時體重增加、頭圍、身長等體格發育情況,表3。
3 討論
相對于足月兒,早產兒中樞神經系統、消化系統、呼吸系統等器官形態和功能尚未發育完善,出生后易出現顱內出血、壞死性小兒結腸炎、呼吸窘迫綜合癥等疾病,雖然住院期間早產兒的病情已得到基本控制,但出院后仍存在生長發育障礙的可能,而大多數早產兒父母育兒知識缺乏、經驗不足,使早產兒在出院后得不到較好的照護而再次發病或住院,郭小燕等[7]調查顯示:90%以上的早產兒家庭有獲取照護知識的強烈愿望,因此,醫護人員需密切關注早產兒的生長及家庭的護理能力,開展延續護理服務勢在必行。
3.1 延續護理服務降低早產兒的紅臀、臍部問題和再入院的發生情況 目前,國內的NICU多采用封閉式管理,父母在早產兒住院期間僅有短暫的機會與醫護人員溝通,缺乏學習育兒知識的途徑[8];早產兒出院后父母急切地需要心理、護理知識、技能等方面的支持,以消除其不安全感[9]。本研究通過對早產兒家庭出院前實行個性化的出院照護指導和護理技能培訓,使大部分家長掌握了早產兒紅臀預防、臍部護理、相關疾病預防等日常護理知識;早產兒健康公益講座中通過對早產兒居家護理中易出現的問題進行講解,醫護人員現場解答家長的問題,同時給家長提供了互相交流學習的平臺。本研究結果顯示:觀察組早產兒出院后3個月內紅臀、臍部問題、再入院發生情況低于對照組;差異有統計學意義(P<0.05),說明實施延續護理服務可以降低出院早產兒的紅臀、臍部問題和再入院的發生。鄭華蓉[10]研究顯示經過健康教育定期回訪,早產兒出院后的患病率和再住院率都較對照組明顯下降。同時也說明延續護理服務可有效維護新生兒的健康[11]。
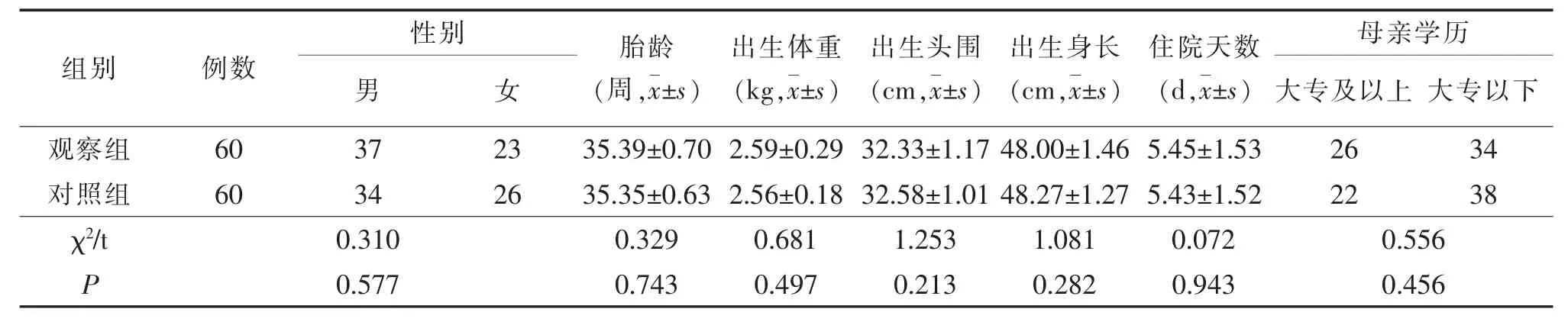
表1 兩組早產兒一般資料比較
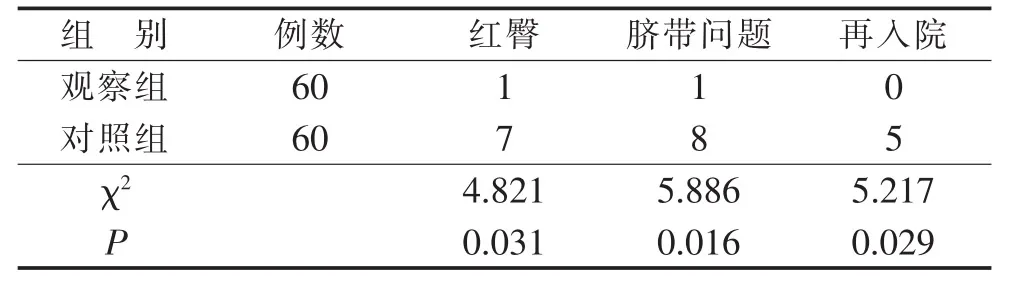
表2 兩組早產兒紅臀、臍帶問題,再入院情況比較
表3 兩組早產兒出院后3個月時體格發育情況比較 (±s)
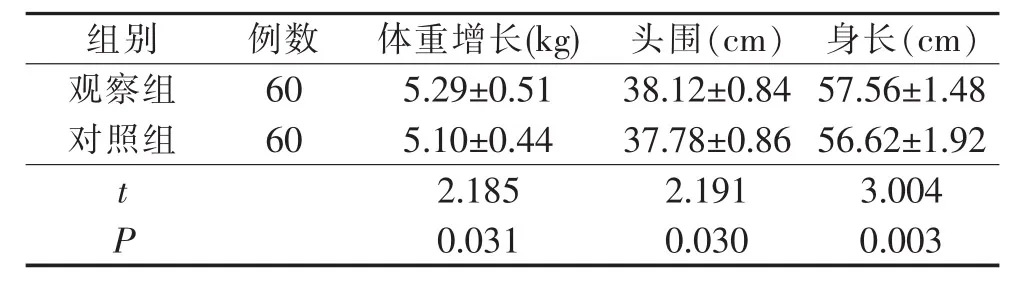
表3 兩組早產兒出院后3個月時體格發育情況比較 (±s)
組別 例數 體重增長(kg) 頭圍(cm) 身長(cm)觀察組 60 5.29±0.51 38.12±0.84 57.56±1.48對照組 60 5.10±0.44 37.78±0.86 56.62±1.92 t 2.185 2.191 3.004 P 0.031 0.030 0.003
3.2 延續護理服務促進早產兒的體格發育 延續護理的主要形式是電話隨訪及家庭訪視[12]。在醫院人力資源短缺的情況下,電話回訪既節省時間又節省人力、物力,并使患者的問題有明確的反應途徑[13]。通過電話回訪可以解決家長在早產兒養育過程中遇到的問題,并進行針對性的喂養指導,促進早產兒的體格發育;本研究結果顯示,觀察組早產兒的體重增加、頭圍、身長均高于對照組,差異有統計學意義 (P<0.05),與方嬌嬌等[14]研究結果相似。
綜上所述,延續護理通過對出院后的早產兒提供專業性的指導,及時發現并解決父母在居家護理過程中遇到的問題;使護理服務空間從醫院內延伸到患者家庭內,護理服務時間從住院期間延伸到出院后,從心理、生理以及社會適應能力等方面為患者提供連續性服務[15],幫助早產兒從出院至家庭平穩過渡,減少早產兒紅臀、臍部問題和再入院的發生,促進早產兒的體格發育,值得臨床推廣。

