暴發性心肌炎難治性心臟驟停的體外心肺復蘇及護理要點
葉衛國 夏柳勤 戴偉英 朱明麗
體外心肺復蘇(ECPR)是指在潛在、可逆病因能夠祛除的前提下,對已使用傳統心肺復蘇(CPR)不能恢復自主心律或反復心臟驟停(CA)而不能維持自主心律的患者快速實施靜-動脈體外膜肺氧合(VA-ECMO),提供暫時的循環及氧合支持的技術[1]。暴發性心肌炎(FM)是心肌炎的一種最嚴重和特殊的類型,起病急驟,病情進展迅速,患者很快出現血流動力學異常,表現有嚴重心律失常、心力衰竭、心源性休克,伴有呼吸和肝腎功能衰竭,甚至導致CA發生等[2],FM患者的CA往往是在廣泛心肌損傷、血流動力學極度惡化和電生理嚴重紊亂基礎上發生的,CPR很難恢復自主心律或自主有效循環,病死率極高,常稱之為不可逆CA或難治性CA[3]。當此類患者發生CA,應緊急行ECPR。本研究8例FM患者在常規治療期間發生CA,立即開展ECPR,加上系統的治療和護理,救治成功6例,且未發現遺留有腦功能異常,2例患者由于心功能無法逆轉最終死亡,現將實施ECPR及護理體會總結報道如下。
1 資料和方法
1.1 一般資料 回顧2010年1月至2017年12月我院重癥醫學科救治的8例FM并發CA患者,其中男3例,女 5 例,年齡 18~57(30±7)歲。所有患者均符合《中國成人暴發性心肌炎專家共識》臨床診斷標準[2]:(1)患者既往身體健康,排除嚴重心臟疾病。(2)在臨床癥狀(如胸悶、胸痛、頭暈、極度乏力、氣促等)出現前2周發生過呼吸道感染和(或)消化道感染等病毒感染前驅感染史。(3)起病后病情迅速惡化,血流動力學指標不穩定或需要血管活性藥物維持、需機械通氣和(或)機械循環輔助。(4)左心功能嚴重障礙,心臟正常或輕度擴大。(5)外周心肌壞死標志物心肌肌鈣蛋白、肌酸激酶同工酶(CK-MB)升高。
1.2 治療 8例患者均予機械通氣治療;枸櫞酸芬太尼針0.001~0.002μg/(kg·min)鎮痛、鎮靜;甲強龍針首日500mg靜脈滴注,以后40mg靜脈注射1次/d,連用3d以減輕心肌水腫;靜脈用免疫球蛋白10~20g/d靜脈滴注,連用5d進行免疫調節治療;同時留置頸內中心靜脈導管,用于血管活性類藥物的靜脈維持或注射、中心靜脈壓測定及中心靜脈血的采集。8例患者均發生過CA,其中3例患者在ICU病房治療期間發生CA,2例患者在剛入ICU即發生CA,2例患者在行留置ECMO置管期間發生CA,1例患者在由心內科轉至ICU途中發生CA,均第一時間立即行心肺復蘇(CPR)。高質量的CPR需注重按壓和通氣兩個方面,本組患者在CA時均已建立人工氣道行機械通氣,CPR按壓頻率在100~120次/min,按壓深度 5~6cm,符合成人 CPR 指南要求[4],復蘇期間做好腦保護。CPR 時間 17~42(24±7)min,其中 2例患者復蘇期間出現室顫心律,予美國ZOLL雙向波除顫儀以能量200J電除顫2次。
1.3 VA-ECMO股靜-動脈建立、運行及撤機 CPR同時緊急行ECMO股靜-動脈建立,床邊股動脈、股靜脈切開直視下置管3例,超聲引導下經皮穿刺股動靜脈置管5例。8例患者股動脈ECMO置管型號為16~18F,股靜脈置管為20~24F,均為美國Edwards公司生產的RMI-ECMO插管;超聲確定股動脈置管至髂總動脈分叉處,股靜脈置管至下腔靜脈入口處。置管前體內給肝素全身肝素化,置管成功后連接預先與充好的管道。ECMO運行期間使用肝素調整活化凝血時間至160~200s,ECMO及呼吸機參數根據動靜脈血氣調節;每8h行血常規、心肌酶譜、肝腎功能、凝血功能檢查和每4h多部位血氣分析檢查;每天行胸部X線及床邊心臟超聲檢查;時刻監測動靜脈置管處滲血情況。記錄并比較ECMO輔助治療前后肌酸激酶、肌鈣蛋白Ⅰ、天冬氨酸轉移酶(AST)、乳酸脫氫酶(LDH)、血乳酸、左室射血分數(LVEF)。當患者病情穩定后,頸內靜脈血氧飽和度、脈壓差、LVEF等指標穩定及接近正常后,撤除ECMO。本組 8 例患者 ECMO 運行時間 107.4~261.6(192.1±11.2)h。1.4 統計學處理 采用SPSS 17.0統計軟件,計量資料以表示,ECMO治療前后的比較采用獨立樣本t檢驗。P<0.05為差異有統計學意義。
2 結果
經過ECPR系統的治療和整體護理,6例患者心功能恢復正常,ECMO輔助治療后肌酸激酶、肌鈣蛋白I、血乳酸、AST及LVEF等較入科時均明顯好轉(見表1),成功撤離ECMO及呼吸機,未發現腦功能異常,生命體征穩定轉出ICU病房。2例患者由于本身心功能無法逆轉最終死亡,成功率為75.0%(6/8)。
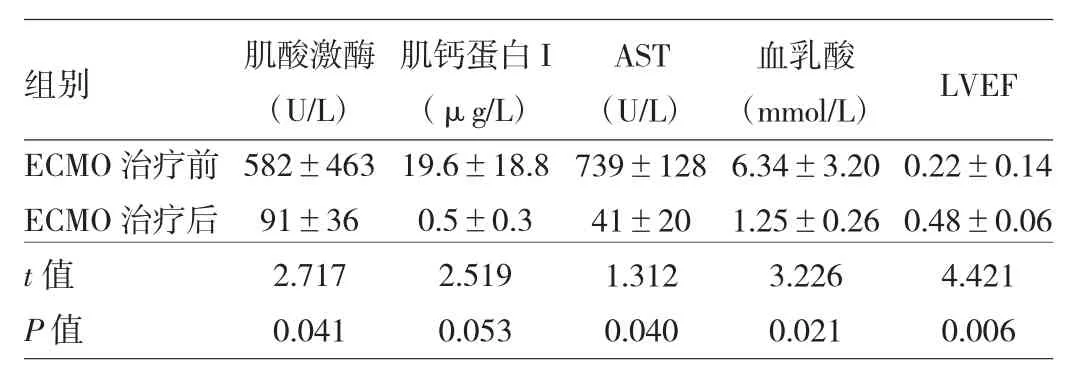
表1 ECMO輔助治療前后相關指標的變化
3 護理
3.1 ECPR過程中的搶救護理配合 患者發生CA,床位護士第一時間啟動應急反應系統,并實施CPR。主管醫生接獲呼救信息立即啟動ECPR應急預案,ECMO團隊成員迅速到位,各儀器物資迅速備妥備用。護理組由護士長或高年資護士任總指揮,各崗位人員分工明確,各司其職,整個流程參照體外膜肺氧合標準化護理程序實施[5],并根據我科實際情況進行細化。具體護理人員分配為:預沖護士、外科洗手器械護士、巡回護士、給藥護士、協助醫生CPR及除顫護士、生命體征觀察及記錄護士等;CPR強調質量,同時及時使用冰帽,對患者做好腦保護。ECMO動-靜脈置管成功后,及時與預沖好的ECMO環路準確連接。成功連接后,需嚴密監測ECMO機器運轉情況,觀察有無空氣栓塞、流量不恒定等情況。
3.2 ECPR術后整體護理
3.2.1 積極做好腦保護和腦復蘇 腦保護和復蘇后綜合征的預防是ECPR治療過程中的重要環節[6]。Fagnoul等[7]研究指出低溫保護和高氧血癥的預防是ECPR患者管理的重要環節。本組有1例患者因心肺復蘇時間長,筆者通過水箱溫度控制給予低溫治療,使患者的直腸溫度達到35~36℃。患者維持體溫相對低溫狀態24h,24h后開始復溫,每4h復溫 0.5℃,直至 37℃。同時避免高流量給氧,氧分壓維持在80~150mmHg。腦水腫嚴重者,ECMO期間繼續加強做好腦保護,擴大的瞳孔若長時間未縮小,提示預后差。本組4例患者恢復自主心律ECMO建立成功運轉6h內神志即轉清;另4例患者均有不同程度腦水腫,給予甘露醇靜滴減輕腦水腫治療,其中1例患者ECMO運行24h后神志恢復,1例患者ECMO運行40h后神志恢復,2例患者神志一直未恢復,格拉斯哥評分4~6分。
3.2.2 維持血流動力學穩定 FM病情進展快,可引起心律失常、心力衰竭和心源性休克的發生。故ECMO運行期間需嚴密監測血流動力學變化和患者生命體征情況,及時處理惡性心律失常發生。因嚴重心肌水腫及CPR后,本組患者ECMO治療早期(1~3d)均有不同程度的頻發室性心律失常情況,予利多卡因或胺碘酮針微量泵維持注射使用,同時維持血鉀濃度在4.0mmol/L以上。平均動脈壓維持在60~80mmHg。每日行心臟超聲檢查,評估LVEF,做好患者的容量管理,ECMO運行早期適當給予容量負平衡。本組3例患者ECMO建立及成功運行后血壓一直為平流血流灌注,予加以主動脈內球囊反搏(intra-aortic balloon pump,IABP)輔助治療,將VA-ECMO的非搏動性灌注轉換成搏動性灌注,改善臟器的灌注效果,減輕心臟后負荷,期間同時做好IABP的護理,效果滿意。
3.2.3 ECMO管道和儀器管理 妥善固定ECMO管道,建立ECMO插管定時巡查單,每天常規胸部X線檢查,觀察ECMO導管位置是否移動及插管位置。每小時記錄ECMO轉速及流量、氣流量等值,若流量不恒定及時匯報醫生處理。及時評估患者膜肺功能情況,若膜肺效能變差以及膜肺的氣體出口有血漿滲出,或血液血漿游離血紅蛋白>500mg/L可疑溶血發生,均需做好更換ECMO環路準備。定時用手電照膜肺情況,觀察膜肺處有無栓塞等情況。本組8例患者均未發生插管移位、離心泵相關并發癥,2例患者在治療第5~6天膜肺處出現若干小黑點情況,考慮膜肺血栓形成,予嚴密監測及加強抗凝管理,至ECMO下機未見小黑點增大情況。
3.2.4 ECPR的并發癥護理 ECPR的并發癥主要包括出血、栓塞、下肢缺血、卒中等,此外急性腎功能衰竭及感染的發生率也相對較高。
3.2.4.1 出血 觀察患者穿刺部位、皮膚黏膜、痰液、大小便有無出血情況,尤其警惕顱內出血。使用肝素泵全身抗凝,肝素泵最好單靜脈通道給藥,調節肝素泵劑量需謹慎,避免ACT值忽高忽低,ACT值不穩定時每小時監測,穩定后2h監測。行氣道護理時強調吸痰需輕柔,負壓不宜過大。本組8例患者中有5例患者出現置管處滲血情況,其中3例患者行股動靜脈切開,2例患者行股動靜脈穿刺置管,予加強換藥,及置管處給予沙袋加壓止血;1例患者出現氣道出血,予吸痰時定時滴入腎上腺素稀釋液后好轉;1例患者運行第4天出現左腎周血腫情況,原因不明,考慮患者LVEF已達0.4,ECMO流量在2.5~3L/min運轉及小劑量血管活性藥物使用下循環穩定,予緊急行ECMO下機,因血腫無增大跡象未特殊處理,出院后6個月復查隨訪已基本吸收;8例患者未發生顱內、腹腔出血情況。
3.2.4.2 栓塞及下肢缺血 加強瞳孔、意識以及肢體狀況評估,觀察有無肢體或腦栓塞情況。ECMO建立初期6h,每半小時監測足背動脈搏動及下肢皮膚顏色、溫度,以后每小時監測上述指標并記錄,同時注意插管側下肢有無腫脹,每日測量雙下肢腿圍。因ECMO動脈置管管徑粗,置管前需嚴格評估患者血管條件及正確選擇插管型號,置管后需評估下肢有無缺血情況發生。本組1例患者ECMO后期出現左下肢動脈搏動消失,末端肢體皮溫冷等情況,考慮動脈血栓形成,立即行ECMO下機,并行股動脈切開取栓術,患者恢復良好;1例患者在ECMO運行4h后發現動脈端下肢出現缺血征象,予立即在ECMO環路上建立側支循環以供應下肢血供,改善缺血征象;本組8例未發生腦栓塞相關并發癥。
3.2.4.3 感染 ECMO治療期間由于侵入性管道多,容易成為病原菌侵入血液的途徑,患者病情重,機體免疫力低,腸道黏膜功能衰竭,呼吸機使用等均增加了患者感染的機會。予患者實行保護性隔離,專人護理;加強手衛生,防止交叉感染;加強ECMO置管處換藥;根據血培養、痰培養結果及時調整抗生素種類和劑量;定時吸痰、拍背,以防止痰液淤積和肺不張;改善患者全身狀況,加強營養支持治療。本組1例ECMO治療期間血培養陽性,根據藥敏及時更換抗生素,后患者因心功能無法逆轉,感染控制不佳,出現多臟器功能衰竭死亡。
3.2.4.4 腎功能衰竭 患者均心肺復蘇后,腎功能均有不同程度的損害,故需嚴密監測出入量,記錄每小時尿量,4h出入量,出現尿量明顯減少或無尿以及腎功能進行性惡化,應當立即上報,若遇到可疑腎功能衰竭發生,應當給予血液濾過治療。本組8例患者有3例在ECMO建立初期即出現急性腎功能不全,予金寶血濾機管路連接在ECMO氧合器兩端三通處行連續腎臟替代治療,其中2例患者腎功能恢復,1例患者在死亡前始終處于無尿狀態。
4 討論
FM通常表現為迅速惡化的血流動力學和電生理活動,一旦發生CA,CPR僅能為心臟提供CA前血流灌注的10%~30%,很難恢復自主心律或自主有效循環,往往是不可逆的,病死率高[8-9]。但如果患者得到及時的循環支持,是能夠完全康復[10]。有報道稱,ECPR是一項有效的心肺復蘇技術,是CPR的有益補充,能提高CA患者的搶救成功率,并且CPR過程中或者復蘇后啟動ECMO支持時間越早,生存率越高[6]。
綜上所述,ECPR是搶救FM難治性CA的一種有效方法,護士良好有序的ECPR護理也尤為重要。本組8例FM患者發生CA護士予及時配合實施高質量的CPR后聯合ECMO治療,做好氣管插管等搶救工作,同時嚴密監測患者各臟器功能,做好ECMO治療期間的整體護理,嚴密觀察預防及對癥處理出血、血栓、溶血、彌散性血管內凝血、腎功能不全、感染、神經系統并發癥、多器官功能衰竭、肢體遠端缺血、氧合器滲漏、離心泵故障等ECMO常見并發癥,熟練的急救技能、專業的ECPR護理配合及ECMO護理均是搶救成功的關鍵。本組8例患者有6例救治成功,且未發生嚴重并發癥及遺留有腦功能異常,患者預后良好。

