遺傳代謝病高危兒串聯質譜及氣相色譜篩查結果分析
樊森,張霞,黃艷軍,陸亞東,歐書劍,鄭幗
(1.南京醫科大學附屬兒童醫院 神經內科,江蘇南京 210008;2.南京醫科大學附屬兒童醫院 新生兒科,江蘇 南京 210008;3.武漢康圣達醫學檢驗所,湖北 武漢 430000)
遺傳代謝病(inherited metabolic disease)也稱先天代謝異常(inborn error metabolism,IEM),這一概念是英國醫師Garrod在1902年首先提出的。IEM可累及神經、肌肉、內臟、骨骼和皮膚等全身多系統、器官[1- 3],其臨床表現呈多樣性,癥狀、體征缺乏特異性,因此單靠臨床表現和一般檢查難以明確診斷。近年來,隨著一些酶學、質譜分析和基因分析等檢測手段的提高,越來越多的遺傳代謝病得以確診[4- 5]。遺傳代謝病嚴重影響患兒的生命質量,重者甚至可猝死[6],因此,臨床醫師應提高對該病的診治水平,減少遺傳代謝病的漏診、誤診。
遺傳代謝病的高危兒是指臨床上不明原因的生長發育慢、智力低下、嗜睡、昏迷、抽搐、嘔吐、肌張力異常、喂養困難、黃疸、進行性運動失調等,并出現低血糖、酮癥酸中毒、代謝性酸中毒、高氨血癥、血乳酸增高,經對癥治療后反復發生或不緩解者[7- 8]。作者對南京醫科大學附屬兒童醫院就診的遺傳代謝病高危兒串聯質譜及氣相色譜血尿代謝篩查結果進行了回顧性分析,現報道如下。
1 對象與方法
1.1 研究對象
研究對象為2014年1月至2016年12月于南京醫科大學附屬兒童醫院就診的1 395例疑似遺傳代謝病高危兒童,其中男836例,女559例,年齡2 h~13歲。臨床表現為智力、運動發育落后,驚厥、嗜睡、昏迷,喂養困難或嘔吐,肝脾腫大、黃疸,肌張力異常,高氨血癥,新生兒低血糖及代謝性酸中毒等。
1.2 方法
1.2.1 基本實驗室檢查 對所有研究對象進行血常規、血生化、血氨、血乳酸、血氣分析等檢查。
1.2.2 串聯質譜及氣相色譜的標本留取及檢測 (1) 血標本采集。采用干血濾片法,取患兒空腹靜脈血或者手指血,滴于專用濾紙片上,采集3個血斑,每個血斑直徑至少8 mm,血滴均勻自然滲透濾紙片,待血斑自然晾干后保存于標本袋內。(2) 尿標本采集。將晨尿滴于專用尿濾紙片上,自然晾干后封存于標本袋內[7,9]。血尿標本由專職工作人員于3 d內送往武漢康圣達醫學檢驗所。應用美國AB Sciex API 4000+LC/MS/MS系統質譜儀,通過串聯質譜分析技術檢測血液中氨基酸、肉堿標志物水平;應用島津CMS- QP2010/2020Ultra氣相色譜質譜聯用儀通過氣相色譜- 質譜技術檢測尿液中有機酸標志物水平[10- 11]。
2 結 果
2.1 病種分布
1 395例高危兒中確診為遺傳代謝病35例(男23例、女12例),篩查陽性率為2.5%。其中有機酸代謝病20例(包括甲基丙二酸血癥16例、丙酸血癥2例、生物素酶缺乏癥1例、戊二酸血癥Ⅰ型1例)、氨基酸代謝病9例(包括楓糖尿癥5例、酪氨酸血癥2例、高苯丙氨酸血癥2例)、線粒體病4例(包括原發性肉堿缺乏癥3例、脂肪酸氧化代謝病1例)、尿素循環障礙2例(包括希特蛋白缺乏癥2例)。
2.2 年齡分布
35例遺傳代謝病患兒中新生兒期發病14例(40%),1個月~1歲發病9例(25.7%),1歲以上發病12例(34.3%)。35例患兒遺傳代謝病血尿篩查異常指標見表1,主要臨床表現及輔助檢查見表2。
3 討 論
目前,國際及國內診斷遺傳代謝病均采用血尿代謝篩查技術[12],即串聯質譜分析血液氨基酸、肉堿水平,氣相色譜- 質譜檢測尿液有機酸水平。與傳統篩查手段相比,血尿代謝篩查技術的特異性和靈敏性都較高,且篩查病種多、范圍廣、效率高,可以在早期發現疾病,為遺傳代謝病治療贏得時間[2,13- 14]。
本研究1 395例遺傳代謝病高危兒童經過篩查,確診為遺傳代謝病35例,陽性率為2.5%。與以往報道[7,15]相比,2.5%的陽性率并不高,可能與地理因素、樣本總量的差異及篩查中的誤差等因素有關。本研究的患兒絕大多數來自南京市或周邊城市,文化、經濟發展相對先進,交通便捷,人口流動性較好,近親婚配現象少見;此外,雖然血尿篩查技術發展迅速,但不同實驗檢測團隊篩查水平參差不齊,陽性切割值不同,實驗室間缺乏統一質控,同一質控樣本在不同篩查實驗室可能會得到不同的臨床診斷,這些均對陽性率產生一定影響[5,16]。有研究顯示,遺傳代謝病單病種發病率盡管不高,但病種繁多,綜合起來發病率并不低,且這類疾病個體差異大,表現復雜,呈進行性加重,重者常于幼年甚至新生兒期夭折[17- 19]。所以,對于一些病因不明的、表現為難以解釋的某一種常見臨床疾病或代謝障礙難以糾正的危重兒,需警惕遺傳代謝病[20]。
表135例患兒遺傳代謝病血尿篩查主要異常指標

病 種檢出例數血液篩查主要異常指標尿液篩查主要異常指標有機酸代謝病20 甲基丙二酸血癥16丙酰基肉毒堿升高甲基丙二酸、甲基枸櫞酸升高 丙酸血癥2丙酰基肉毒堿升高3-羥基丙酸、甲基枸櫞酸升高 生物素酶缺乏癥13-羥基異戊酰基肉毒堿升高3-羥基異戊酸、3-甲基巴豆酰甘氨酸升高 戊二酸血癥I型1戊二酰基肉毒堿升高戊二酸、3-羥基戊二酸升高氨基酸代謝病9 楓糖尿癥5亮氨酸、纈氨酸升高2-羥基異戊酸、2-酮基-3-甲基戊酸、2-酮基-異己酸升高 酪氨酸血癥2酪氨酸升高4-羥基苯乙酸、4-羥基苯乳酸升高 高苯丙氨酸血癥2苯丙氨酸升高苯乙酸、苯乳酸、苯丙酮酸升高線粒體病4 原發性肉堿缺乏癥3游離肉毒堿升高 脂肪酸氧化代謝病1酰基肉堿升高尿素循環障礙2 希特蛋白缺乏癥2瓜氨酸升高尿嘧啶、乳清酸升高
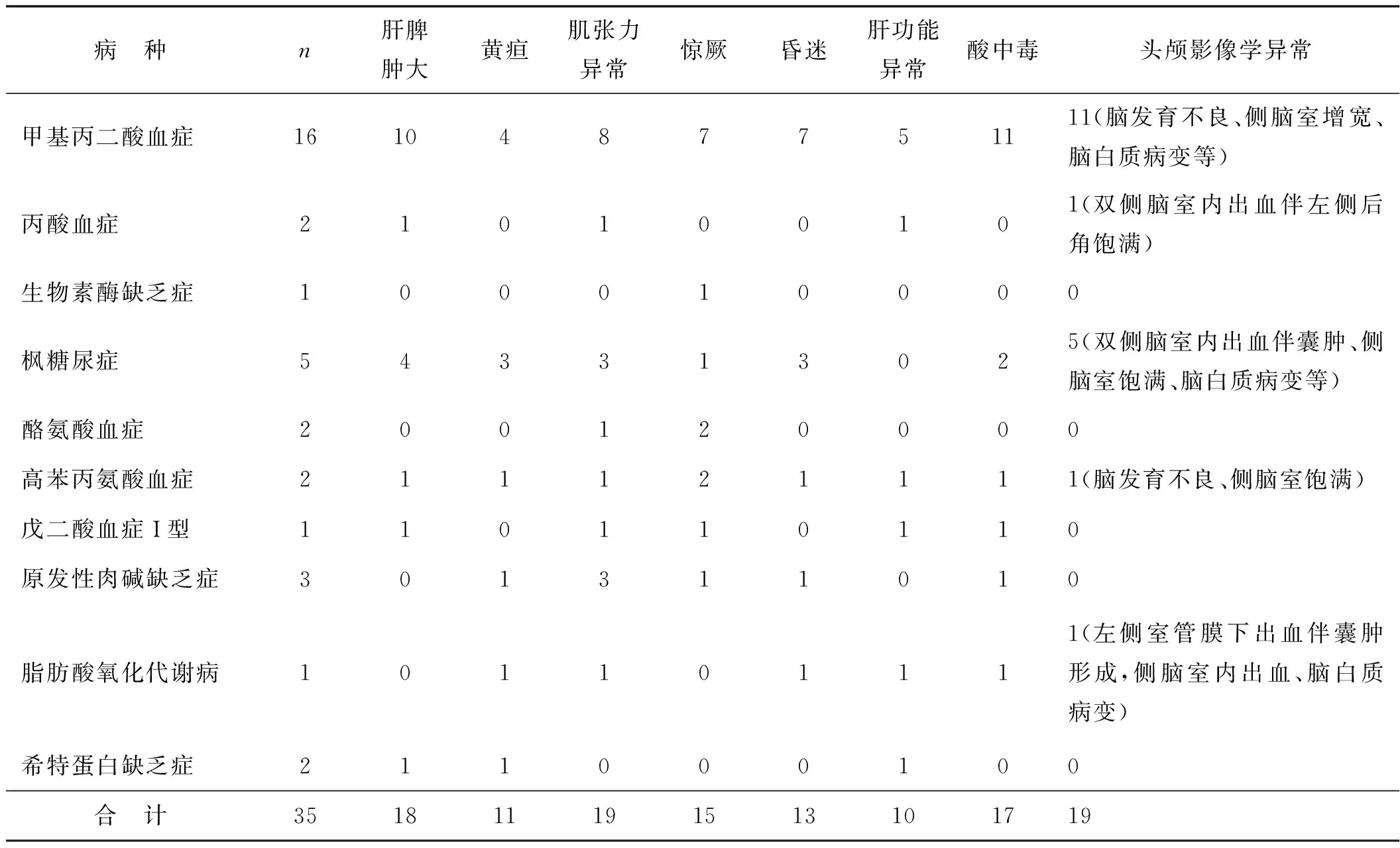
表2 35例遺傳代謝病患兒的主要臨床表現及輔助檢查例
本研究顯示,35例遺傳代謝病患兒新生兒期發病14例,占比最高(40%)。但是國內尚未強制新生兒使用血尿代謝篩查技術檢測遺傳代謝病,致使大部分患兒錯失最佳診療時機,最后導致預后差或者死亡[21- 22]。因此,建議將血尿代謝篩查列為新生兒住院必檢項目。據各實驗室文獻報道,兒童最常見的遺傳代謝病是甲基丙二酸血癥,大多在1歲以內發病[23- 24]。本研究篩查結果也證實了這一結論,但目前甲基丙二酸血癥尚未列入國家新生兒篩查項目中[2],故更需要臨床醫師對此提高警惕。新生兒期是遺傳代謝病篩查診治的黃金時間,如果錯失早篩查、早診斷、早治療的最佳時期,會因為誤診、誤治造成患兒進行性、不可逆的神經系統損害,導致智力低下,給個體、家庭及社會帶來沉重負擔[2,21- 22]。因此,國家應在各地區開展血尿代謝篩查,使用串聯質譜及氣相色譜檢測技術來診斷遺傳代謝病,提高患兒的存活率和康復率。
有研究[9]顯示,在遺傳代謝病的治療和隨訪期間發現,少數家長因家庭經濟困難、文化水平不高等原因造成依從性差,甚至拒絕隨訪。因此,建立標準的遺傳代謝病篩查技術、流程或指南以及成熟完整的陽性召回隨訪制度,對血尿篩查陽性的患兒進行統一管理迫在眉睫,以便于早期診斷、長期隨訪和治療[5,25],從而降低嬰幼兒的傷殘率及死亡率。

