孕晚期孕婦B族鏈球菌感染對(duì)新生兒的影響
曾小瓊 何彩華 顏麗香
【摘要】 目的 探究和分析孕晚期孕婦B族鏈球菌感染對(duì)新生兒的影響。方法 581例孕晚期孕婦作為研究對(duì)象, 采集所有孕婦生殖道標(biāo)本行B族鏈球菌篩查, 觀察對(duì)比B族鏈球菌篩查陽(yáng)性和陰性孕婦分娩出的新生兒感染情況以及藥敏試驗(yàn)結(jié)果。結(jié)果 經(jīng)培養(yǎng), 共有306例孕婦B族鏈球菌篩查呈陰性, 275例孕婦B族鏈球菌篩查呈陽(yáng)性, B族鏈球菌篩查陽(yáng)性孕婦分娩出的新生兒感染發(fā)生率為17.8%, 顯著高于陰性的7.8%, 差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。B族鏈球菌對(duì)萬(wàn)古霉素、青霉素、頭孢噻肟、利奈唑胺、頭孢曲松5種抗菌藥物不耐藥, 對(duì)喹努普丁/達(dá)福普汀、氯霉素的耐藥性較低, 對(duì)復(fù)方新諾明、四環(huán)素的耐藥性較高。結(jié)論 孕晚期孕婦B族鏈球菌篩查陽(yáng)性易增加新生兒感染發(fā)生率, 說(shuō)明B族鏈球菌可在母嬰間進(jìn)行垂直傳播, 為降低新生兒感染發(fā)生率, 需臨床在分娩前給孕婦行B族鏈球菌篩查, 對(duì)篩查陽(yáng)性的孕婦預(yù)防使用抗生素, 能夠促進(jìn)其自身和新生兒轉(zhuǎn)歸良好。
【關(guān)鍵詞】 孕晚期;B族鏈球菌感染;新生兒;影響
DOI:10.14163/j.cnki.11-5547/r.2019.36.029
無(wú)乳鏈球菌感染也被稱(chēng)為B族鏈球菌(GBS)感染, 指的是B族鏈球菌屬定植在女性或(和)男性生殖道、尿道和腸道上所引起的感染性疾病[1]。該疾病好發(fā)于孕晚期孕婦, 不僅會(huì)引發(fā)孕婦出現(xiàn)高熱、咳嗽、心動(dòng)過(guò)速等癥狀及產(chǎn)褥期膿毒血癥, 同時(shí)還可在母嬰之間進(jìn)行垂直傳播, 引發(fā)新生兒出現(xiàn)圍生期感染, 一旦新生兒感染該疾病, 不僅會(huì)出現(xiàn)體溫不穩(wěn)定、嗜睡、拒乳、嘔吐、喂養(yǎng)困難等癥狀, 病情嚴(yán)重時(shí)還易發(fā)生化膿性腦膜炎、重癥肺炎、敗血癥等, 威脅其生命安全, 因此, 在分娩前, 臨床需對(duì)孕晚期孕婦行B族鏈球菌篩查, 并根據(jù)篩查結(jié)果給孕婦提供針對(duì)性的預(yù)防措施, 降低新生兒感染發(fā)生率[2]。本文主要探究和分析了孕晚期孕婦B族鏈球菌感染對(duì)新生兒的影響, 現(xiàn)報(bào)告如下。
1 資料與方法
1. 1 一般資料 選取2017年1月~2018年6月在本院圍生門(mén)診進(jìn)行孕期體檢的581例孕晚期孕婦作為研究對(duì)象, 納入標(biāo)準(zhǔn):①孕婦孕周均≥28周, 且均為單胎妊娠;②孕婦均自愿加入本研究且依從性良好。排除標(biāo)準(zhǔn):生殖道畸形。孕婦年齡20~35歲, 平均年齡(27.19±2.61)歲;孕周33~41周, 平均孕周(38.28±1.77)周。
1. 2 方法 采集所有研究對(duì)象的生殖道標(biāo)本行B族鏈球菌培養(yǎng), 使用安圖公司B族鏈球菌顯色培養(yǎng)基進(jìn)行篩查, 對(duì)顯色為紫色的菌落進(jìn)行分離培養(yǎng), 然后, 將培養(yǎng)基置于5%的CO2培養(yǎng)箱中培養(yǎng)18~24 h, 培養(yǎng)溫度控制為35℃, 完成上述培養(yǎng)操作后, 對(duì)菌落(圓形、表面光滑、有乳光、灰白色)用3%過(guò)氧化氫進(jìn)行觸酶試驗(yàn), 對(duì)觸酶試驗(yàn)呈陽(yáng)性者不作任何干預(yù), 對(duì)陰性者行CAMP試驗(yàn), CAMP試驗(yàn)陽(yáng)性則判為B族鏈球菌篩查陽(yáng)性。對(duì)B族鏈球菌感染的孕婦行細(xì)菌鑒定及藥敏試驗(yàn), 采用生物梅里埃公司生產(chǎn)的ATB 1525 Expression細(xì)菌鑒定儀對(duì)B族鏈球菌感染菌株進(jìn)行鑒定及藥敏試驗(yàn), 并選擇銅綠假單胞菌ATCC27853、金黃色葡萄球菌ATCC25923作為質(zhì)控菌株, 使用配套試劑對(duì)B族鏈球菌進(jìn)行藥敏試驗(yàn), 參照美國(guó)臨床實(shí)驗(yàn)室標(biāo)準(zhǔn)委員會(huì)2012年制定的藥物敏感性判定標(biāo)準(zhǔn)檢測(cè)其耐藥性, R代表耐藥, I代表中介, S代表敏感, 耐藥率=R/(R+I+S)×100%[3]。
1. 3 觀察指標(biāo) 觀察對(duì)比B族鏈球菌篩查陽(yáng)性和陰性孕婦分娩出的新生兒感染情況以及藥敏試驗(yàn)結(jié)果。
1. 4 統(tǒng)計(jì)學(xué)方法 采用SPSS20.0統(tǒng)計(jì)學(xué)軟件處理數(shù)據(jù)。計(jì)數(shù)資料以率(%)表示, 采用χ2檢驗(yàn)。P<0.05表示差異有統(tǒng)計(jì)學(xué)意義。
2 結(jié)果
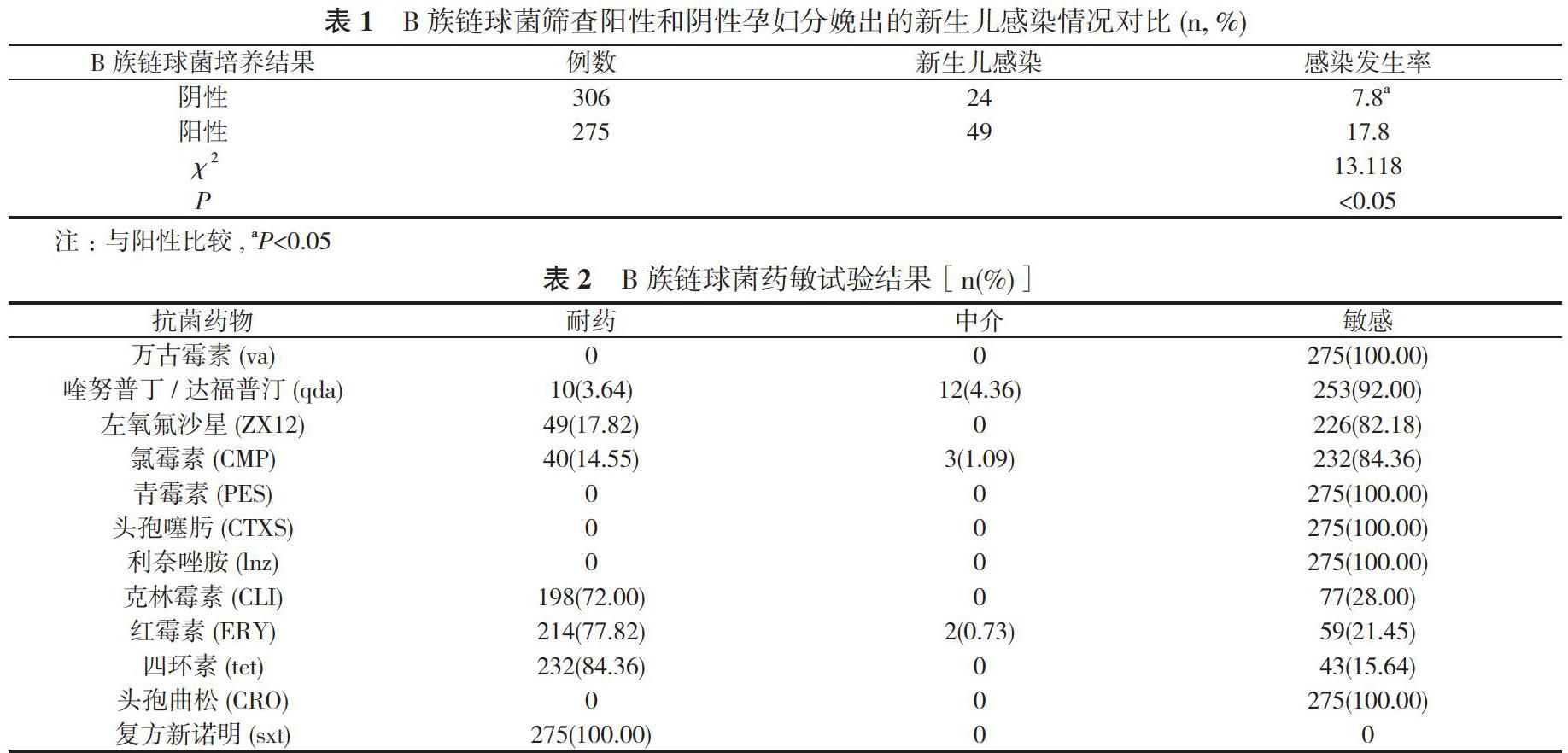
2. 1 B族鏈球菌篩查陽(yáng)性和陰性孕婦分娩出的新生兒感染情況對(duì)比 經(jīng)培養(yǎng), 共有306例孕婦B族鏈球菌篩查呈陰性, 275例孕婦B族鏈球菌篩查呈陽(yáng)性, B族鏈球菌篩查陽(yáng)性孕婦分娩出的新生兒感染發(fā)生率為17.8%, 顯著高于陰性的7.8%, 差異具有統(tǒng)計(jì)學(xué)意義(P<0.05)。見(jiàn)表1。
2. 2 B族鏈球菌藥敏試驗(yàn)結(jié)果 B族鏈球菌對(duì)萬(wàn)古霉素、青霉素、頭孢噻肟、利奈唑胺、頭孢曲松5種抗菌藥物不耐藥, 對(duì)喹努普丁/達(dá)福普汀、氯霉素的耐藥性較低, 對(duì)復(fù)方新諾明、四環(huán)素的耐藥性較高。見(jiàn)表2。
3 討論
孕晚期孕婦是B族鏈球菌感染多發(fā)人群, 多由孕晚期孕婦免疫功能下降、陰道肌肉松弛及常伴隨泌尿生殖道酸堿度改變等因素所致, 而孕婦一旦發(fā)生B族鏈球菌感染, 這種致病菌又可通過(guò)逆行途徑上行感染孕婦子宮宮體內(nèi)膜、胎盤(pán)、胎膜、羊水、臍帶和胎兒本身, 從而引發(fā)孕婦出現(xiàn)產(chǎn)褥期膿毒血癥, 并且還會(huì)引發(fā)新生兒感染, 新生兒感染指的是新生兒感染B族鏈球菌, 從而引發(fā)其出現(xiàn)發(fā)熱、肺炎、敗血癥、膿皰疹等病癥, 這些病癥又會(huì)對(duì)其生長(zhǎng)發(fā)育、生命安全構(gòu)成嚴(yán)重威脅[4]。因此, 臨床對(duì)盡早對(duì)孕晚期孕婦行B族鏈球菌感染篩查, 并根據(jù)篩查結(jié)果行早期系統(tǒng)經(jīng)驗(yàn)性干預(yù)治療, 才能促進(jìn)孕婦預(yù)后轉(zhuǎn)歸良好和降低圍生期新生兒感染發(fā)生率[5-7]。
本研究中, 通過(guò)對(duì)581例孕晚期孕婦及其分娩的新生兒行B族鏈球菌培養(yǎng)檢測(cè), 結(jié)果顯示, B族鏈球菌篩查陽(yáng)性孕婦分娩出的新生兒感染率為17.8%, 顯著高于陰性的7.8%, 差異具有統(tǒng)計(jì)學(xué)意義(P<0.05), 與王潔等[6]研究報(bào)告中得出的生殖道標(biāo)本B族鏈球菌培養(yǎng)陽(yáng)性孕婦分娩的新生兒B族鏈球菌血培養(yǎng)陽(yáng)性率31.25%顯著高于陰性孕婦6.25%結(jié)論基本一致, 說(shuō)明圍生期新生兒感染首要途徑是母嬰垂直傳播, 對(duì)此, 本院針對(duì)B族鏈球菌培養(yǎng)陽(yáng)性孕婦開(kāi)展了藥敏試驗(yàn)檢測(cè), 以期找到一種安全、高效的抗感染方案對(duì)B族鏈球菌感染孕婦進(jìn)行干預(yù), 避免其將致病菌傳染給新生兒, 結(jié)果顯示, B族鏈球菌對(duì)萬(wàn)古霉素、青霉素、頭孢噻肟、利奈唑胺、頭孢曲松5種抗菌藥物不耐藥, 對(duì)喹努普丁/達(dá)福普汀、氯霉素的耐藥性較低, 對(duì)復(fù)方新諾明、四環(huán)素的耐藥性較高。說(shuō)明萬(wàn)古霉素、青霉素、頭孢噻肟、利奈唑胺、頭孢曲松對(duì)B族鏈球菌感染的治療效果顯著, 2010年美國(guó)疾病控制中心(CDC)制定了《圍產(chǎn)期B族鏈球菌感染篩查及防治指南》, 推薦使用青霉素進(jìn)行預(yù)防感染 [8]。
綜上所述, 孕晚期孕婦是B族鏈球菌感染的高發(fā)人群, 而B(niǎo)族鏈球菌感染可在母嬰間進(jìn)行垂直傳播, 并對(duì)母嬰身體健康造成嚴(yán)重威脅, 為促進(jìn)孕婦病情轉(zhuǎn)歸和降低新生兒B族鏈球菌感染發(fā)生率, 需臨床在分娩前對(duì)孕婦行B族鏈球菌篩查并采用敏感的抗菌藥物對(duì)孕婦預(yù)防感染, 提高母嬰預(yù)后質(zhì)量。
參考文獻(xiàn)
[1] 符宏建, 張達(dá)秀, 黃亮玲, 等. 圍生期孕婦泌尿生殖道無(wú)乳鏈球菌的感染情況及合理用藥情況. 實(shí)用醫(yī)技雜志, 2019, 26(8):1011-1012.
[2] 金海萍, 陳正雯, 王凱. 圍產(chǎn)期孕婦B族鏈球菌感染狀況及耐藥性分析. 中國(guó)衛(wèi)生檢驗(yàn)雜志, 2019, 29(14):1709-1711.
[3] 陳小平, 徐姣君, 朱根林. 產(chǎn)婦經(jīng)陰道分娩生殖道無(wú)乳鏈球菌感染情況及藥敏分析. 浙江創(chuàng)傷外科, 2019, 24(3):526-527.
[4] 謝偉, 景春梅. 2010-2015年重慶市某三甲兒童醫(yī)院新生兒感染細(xì)菌的變遷及耐藥性分析. 中國(guó)感染與化療雜志, 2017, 17(4):428-432.
[5] 劉潔, 凌勇, 邱芳華, 等. 2011-2017年孕婦生殖道無(wú)乳鏈球菌檢出及其耐藥性變化. 中國(guó)感染控制雜志, 2018, 17(12):1046-1049.
[6] 王潔, 陳創(chuàng)鑫. 孕晚期孕婦無(wú)乳鏈球菌感染轉(zhuǎn)歸情況及對(duì)新生兒的影響. 中國(guó)現(xiàn)代醫(yī)生, 2017, 55(17):24-27.
[7] 林麗麗, 王丹, 戴麗芳. 孕晚期胎膜早破孕婦產(chǎn)道無(wú)乳鏈球菌定植與新生兒感染的相關(guān)性分析. 中國(guó)微生態(tài)學(xué)雜志, 2017, 29(11):1330-1332, 1339.
[8] VeraniJR, McGee L, Schrag SJ, et al. Prevention of Perinatal Group B Streptococcal Disease Revised Guidelines from CDC, 2010. MMWR Recomm Rep, 2010, 59(RR-10):1-36.
[收稿日期:2019-01-24]

