對無保護分娩中難免輕度裂傷者行微小切口的效果研究
為了降低自然分娩對會陰的損傷,研究者做過很多的努力和嘗試,1889年提出的俯屈技術[1],1903年提出的里特根干預[2],1976年的改良版的里特根干預[2]及1998年提出的芬蘭干預[3]等接生技術都圍繞著抵壓枕骨和會陰支撐的問題。會陰支撐技術已經被廣泛使用幾十年[1],但其對會陰的影響尚未確定[4]。一些評論家認為胎兒頭部自然會以最小的徑線通過產道,產道阻力會使其調整至最小直徑著冠,對胎兒頭部的壓力可能會干擾其自然取向,引導頭部走向脆弱會陰,從而增加了裂傷的風險[1]。之后又嘗試了無保護分娩,大量的隨機臨床試驗的薈萃分析表明,會陰保護相對于無保護對裂傷的風險差異無統計學意義[5]。對于是否需要對會陰進行側切來避免會陰裂傷,在助產學發展史上也曾有過爭議,但1996年世界衛生組織建議會陰側切率應為20%左右,最好可以控制在5%范圍內,由此結束了常規側切的時期。不再對會陰進行常規側切并沒有完全消除會陰損傷的風險,由于各地區的統計方法和種族特征的差異,對會陰裂傷率的報告不盡相同,如Souza等[6]報告經陰道分娩女性發生會陰裂傷者為81.4%,其中以一級撕裂傷為主(82.5%)。通過對我院經陰道分娩者進行統計發現,會陰裂傷率為78.9%,其中一級及二級撕裂傷占99.3%。數據顯示,經陰道分娩的產婦大部分為雖無側切指證但難免裂傷者。會陰雖然具有延展性,但依然存在延展極限,這種極限延展下的裂傷、碾壓傷和撕脫傷有相似之處 ,常成暴發式損傷,可累及會陰后部和前部區域,表現為多發性、不規則性的皮膚及皮下組織撕脫、撕裂甚至輕度的脫套傷。此類傷口雖然多不傷及深部肌層,但對修復者的縫合技術要求較高,用時較長,縫合過程中產婦會產生劇烈疼痛,基于上述情況,本研究對這類難免裂傷的產婦行會陰微小切口以觀察臨床效果。現報道如下。
1 資料與方法
1.1 一般資料
選取2017年10月—2018年12月在我院產房分娩,難免發生裂傷但又無側切指證的胎頭位初產婦400例。入選標準:①單胎頭位初產婦且年齡27~35歲;②擬進行陰道分娩者;③當胎頭雙側頂骨跨過骨盆出口兩側恥骨降支時,用食指和中指分開測量胎頭雙頂徑,對比此時擴張后的陰道外口直徑,之差>3 cm[7]同時測量此時的會陰體長度對比未擴張時長度延長>150%[8]。排除標準:①雙胎或多胎初產婦;②陰道、外陰炎癥,會陰瘢痕或水腫者;③精神疾患或意識障礙,無法進行較好溝通者。 隨機分為對照組和觀察組,各200例。
1.2 研究方法
對照組用常規的無保護分娩,形成自然撕裂傷。觀察組在行會陰微小切口術后同樣做無保護分娩接產。
1.2.1 臨床試驗的準備
選擇參與臨床試驗的助產士。臨床試驗人員入選標準:①具有8年及以上助產工作經驗:②專科及其以上學歷:③能夠熟練掌握經陰道分娩時各種會陰切開方式;④對本次研究感興趣者。培訓臨床試驗人員。①培訓目的:統一參與臨床試驗人員進行試驗的方法與標準;②培訓內容:產時綜合評估是否符合樣本篩選標準,會陰微創的技術方法以及助產士日志的書寫;③培訓方法:通過講授、臨床案例的應用等方法進行培訓。在正式進行臨床試驗前,對參與試驗的助產士進行相關知識考核,考核合格后,再進行臨床案例的試用,每次由3~5位助產士對同一產婦的進行評估試驗測量記錄。
1.2.2 會陰微小切口術
術前:第二產程中的胎頭降至拔露5~6 cm時,測量胎頭雙頂徑和擴張后的陰道外口直徑,當兩者之差>3 cm時,持續評估胎先露與出口大小的相關性,預測裂傷是否能夠避免,若判定難免裂傷,即刻于宮縮間隙局部(約1 cm2)注射少許利多卡因。術中:因個體的會陰結構形狀有差異,有的產婦會陰體過長,形成包裹,而有的兩側大陰唇過厚,多數產婦是因處女膜環圈緊繃或皮膚緊繃,所以接產者需根據不同個體的特點進行處理。當會陰全層都過緊時在宮縮間隙輕推胎先露于會陰體勒得最緊的地方做1.5~2.0 cm的微小切口,而當陰道出口彈性較好而處女膜環過緊時則只對處女膜環進行離斷不剪切全層。術后:切口形成后小心指導產婦使用及釋放腹壓防止切口延伸。產程結束后常規縫合,隨訪觀察。
1.3 觀察指標
待產程結束后由助產士測量傷口長度(cm)、深度,記錄縫合持續的時間(min)、產婦的疼痛等級并隨訪產婦的傷口愈合天數及瘢痕形成情況。傷口深度按程度可分為3度,Ⅰ度:會陰部皮膚黏膜裂傷,包括陰唇、前庭黏膜破裂;Ⅱ度:會陰皮膚、黏膜肌肉裂傷,但肛門括約完整;Ⅲ度:會陰皮膚、黏膜、會陰體、肛門括約肌完全裂傷。產婦疼痛等級評估應用0~10標尺,0為無痛,10為劇痛,1~3為輕度疼痛,4~6為中度疼痛[9],6~9為重度疼痛。
1.4 統計學方法
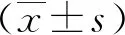
2 結果(見表1)
3 討論
傳統的會陰側斜切開方法是術者術時以左手食指和中指伸入左側陰道與胎先露之間.右手將剪刀張開,一葉置于陰道外,一葉沿食指、中指二指間伸入陰道且緊貼陰道黏膜,切口起點在會陰后聯合中線向左側45°方向,若會陰高度膨隆則向外旁開60~70°,待子宮收縮會陰繃緊時一次全層剪開,切口長4~5 cm,陰道黏膜與皮膚切口長度應一致,然后用紗布壓迫止血,并結扎小動脈[7]。R?is?nen等[10]發現,會陰側切在第一次陰道分娩減少了23%裂傷,而在二次的陰道分娩中裂傷卻增加了63%。許多跡象表明,會陰切開術是風險因素,而不是治療效果。 人們曾經認為會陰側切可以避免深度撕裂傷,然而深度裂傷發生率很低且影響因素很多。所以常規側切并不明智。1項對照試驗顯示,當僅限于胎兒適應證才允許側切和認為側切已經迫在眉睫就可以側切,兩組分娩后會陰完整率為29%、10%,僅輕微會陰損傷為39%、13%[11]。由此可見很多的會陰側切是完全沒有必要的。另一方面會陰切口依然是會陰損傷,甚至比自然裂傷的損傷程度更大。當胎頭通過陰道口,軟組織擴張至極限緊箍胎頭,這時加上向外推的強力時,較軟的陰道口一圈組織可能發生爆發性的多發裂傷,以會陰體裂傷居多,也常合并小陰唇、大陰唇、陰蒂、尿道外口的損傷。裂傷的類型和形狀也不規則,其中一類因胎先露對出口部位的軟組織形成碾壓,與先露外推的脫拽力相互作用,加之會陰部的皮下組織疏松就會使陰道黏膜與后連合部的皮膚之間的組織分層分離,從而形成脫套性的橫形裂傷。此類裂傷雖然多不傷及肌層,但因存在潛在腔隙且常伴有血管撕裂,易形成空腔積血,血腫使傷口難以愈合而且縫合的難度大,用時長,止血結扎次數多線頭,線結多,產婦常表現出劇烈的疼痛。另外一類是后連合的縱形裂傷,雖相較于第一類情況稍好,但常有皮膚的不規則裂傷,甚至形成一些帶締的皮瓣,對縫合的技術要求非常高,撕脫的皮瓣如若縫合不佳,易壞死引發炎癥,傷口難愈。還有一類會陰裂傷為兩側大小陰唇及會陰上部,甚至累計陰蒂和尿道的裂傷,此類傷口常淺表但易出血,因為感覺神經密集縫合時產婦表現出異常痛苦,雖然縫合之后愈合時間短但縫合的線及線節常會引起不適。
在減少會陰損傷方面,傳統側切和自然撕裂都不盡完美。當出口軟組織擴張至極限,裂傷不可避免時,最應做的是釋放軟組織的壓力,避免爆發行撕裂傷,Aasheim等[4]發現會陰擴張極限時切開超過17 mm,深度>16 mm可達到釋放壓力的目的,每增加5.5 mm可降低75%的裂傷風險。所以對難免裂傷也無側切指征的產婦行會陰微創減壓時我們的建議切口長度控制在1.5~2.0 cm。同樣關于會陰切開的角度,中線會陰切開在初產婦有2%的產婦會發生較嚴重裂傷。隨著切口向外側斜25°,風險降低50%。每外斜6°裂傷率就下降10%,當縫合角斜至45°裂傷率將減少到0.5%。然而,如果會陰側切角越接近水平(90°),對會陰的減壓效果越差,裂傷率也會增加9倍[12]。所以對會陰微創的切開角度建議是在中線外側45~60°。操作時需要考慮到會陰的彈性,以確保得到準確的縫合角度。
分娩時形成的機械性的撕裂傷,可以通過引導胎先露沖力方向,減輕會陰軟組織阻力加以避免或減輕,微小切口的原理就在于在會陰彈性最差的地方人為地形成一個微小的切口,減少會陰壓力同時使產婦有松弛感,會陰部不再因為強力的擠壓缺血而劇烈疼痛,避免產婦因會陰異常緊繃疼痛而緊張不配合,甚至大叫并不受控制地強力使用腹壓,產婦常表現出優于對照組的依從性,這一現象對減輕會陰損傷有至關重要的作用。會陰微創旨在以最小的會陰損傷娩出胎兒。