FSH治療特發性非梗阻性無精子癥的療效分析(附15例報告)
李芃,許蓬,宋世威,孫龍浩,趙喚,尹丹
(沈陽東方菁華醫院生殖中心,沈陽 110005)
據統計,全球有超過15%的育齡夫婦深受不孕不育的困擾,其中男性因素約占50%[1]。無精子癥是導致男性不育的重要原因之一,在男性不育患者中發病率約占10%[2-3],其中非梗阻性無精子癥(non-obstructive azoospermia,NOA)約占無精子癥的60%。FSH作用于睪丸支持細胞和生精細胞,啟動生精過程,常用于治療低促性腺激素型性腺功能低下引起的無精子癥,FSH治療男性性腺功能低下在國內都有相關的報道[4-5],但FSH治療NOA卻少有報道。我中心自2016年6月至2017年6月使用FSH注射制劑治療15例特發性NOA患者,報道如下。
一、資料與方法
1.臨床資料:2016年6月至2017年6月于沈陽東方菁華醫院生殖中心就診的特發性NOA患者15例。納入/排除標準:按照WHO《人類精液檢查與處理實驗室手冊》第五版要求,精液常規檢查3次或3次以上,精液標本離心鏡檢后未查到精子;根據病史、查體、精漿生化及B超檢查結果排除梗阻性因素;無隱睪及隱睪手術史;無腮腺炎性睪丸炎病史;染色體核型正常;Y染色體微缺失檢查結果正常。
2.治療措施:經我院倫理委員會討論批準及患者知情同意后,給予15例患者肌肉注射尿促卵泡素(麗申寶,珠海麗珠醫藥)每3天1次,每次75 U,療程6個月。治療期間每2個月復查精液常規及血清FSH水平,并告知患者不能私自使用其他生精類藥物。
3.觀察分析:患者基礎臨床資料(年齡、配偶年齡、不育年限、血清FSH水平、睪丸體積)、治療后精液參數、助孕結局。
二、結果
1.患者基本資料:該組患者年齡23~35歲;不育年限1~10年;睪丸體積4~14 ml(平均8 ml);血清FSH 8.9~47.7 U/L。
2.治療效果及助孕結局:15例患者均完成治療,無不適主訴及不良反應。治療前后睪丸體積基本相同。治療后3例患者精液中查到精子,于我院行ICSI助孕,2例患者妻子獲得妊娠,已生育1名健康女孩、1名健康男孩。其余12例患者在完成治療后同步或非同步睪丸顯微取精術(microTESE),其中6例患者術中在倒置顯微鏡下(×400)10~20個高倍視野查到1條精子,行ICSI助孕,2例患者妻子獲得妊娠,4例患者妻子首次助孕失敗;其余6例患者未獲精子,且術后病理回報為唯支持細胞綜合征(表1)。
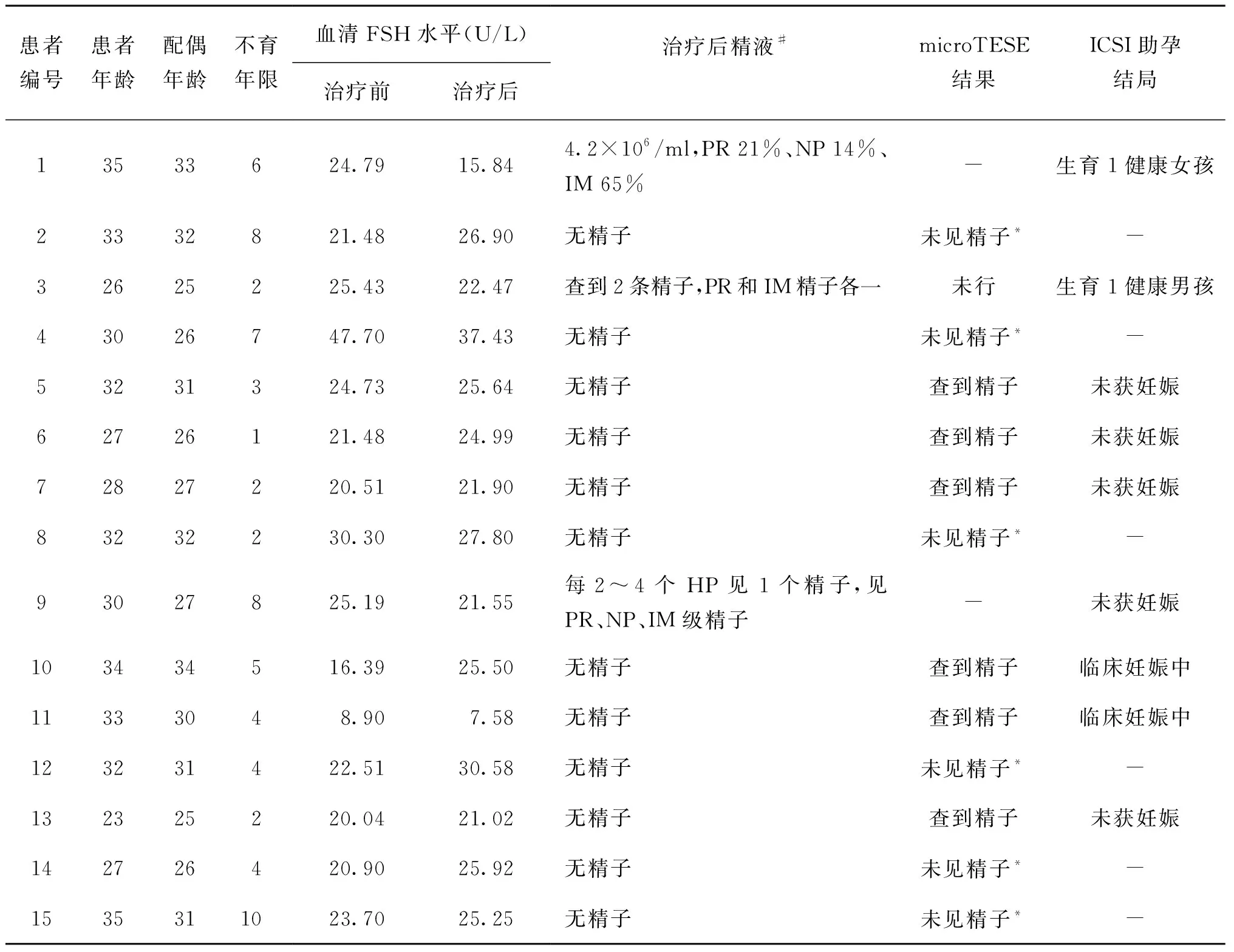
表1 患者治療前后數據一覽
注:*術后病理報告為唯支持細胞綜合征;#精液參數:PR 前向運動精子,NP非前向運動精子,IM不動精子
三、討論
NOA是指不明原因或明確病因所導致的睪丸生精功能嚴重損害,近年來國內外大量研究表明,NOA患者的睪丸內仍然可能存在生精現象[6-7],這些生精現象可能是嚴重的生精低下或者是少量的局灶性生精。
目前臨床上低促性腺激素型性腺功能低下導致的無精子癥可以通過外源性補充促性腺激素促進生精,并取得較好療效。而大部分NOA患者尚無確切有效的治療方法。有些研究認為抗氧化劑、抗雌激素、生殖激素、芳香化酶抑制劑等可以用于NOA的治療,但效果不確定[8]。
睪丸的生精功能受下丘腦-垂體-睪丸性腺軸所調控,腺垂體在下丘腦釋放的GnRH作用下促進FSH、LH的合成和分泌。FSH可以作用于間質細胞,分泌雄激素結合蛋白促進精細胞的發育,從而促進精子生成。FSH能促進精原細胞的分裂和精細胞的早期發育,改善精子的濃度和活動力[9]。基于促性腺激素可以激活Sertoli細胞進而刺激生精過程的理論,FSH因此被認為可能對于特發性男性不育有效,但是既往的研究結果相差較大[10]。有些研究認為外源性FSH可以改善性激素水平正常或無明顯升高的無精子癥患者的生精功能,也有研究認為FSH治療的有效性依賴于FSH受體的多樣性[11]。本文研究通過對特發性NOA患者進行肌肉注射麗申寶,利用FSH與生精過程的密切關系,充分發揮FSH的促生精作用,使NOA患者重獲生精功能。結果表明:所有患者無一例出現不良反應或主訴;3例患者精液中檢出精子,并通過ICSI讓其中兩例患者的配偶成功妊娠并分娩健康嬰兒;另12例患者中,除了6例病理報告為唯支持細胞綜合征者,均改善了睪丸顯微取精手術的精子獲得率。
綜上所述,麗申寶治療特發性NOA可能是一種安全有效的治療選擇,可不同程度改善患者的生精功能和精子獲得率。但受制于樣本量,難以得出明確的結論,有待于擴大樣本進一步研究。

