失效模式和效應分析(FMEA) 在麻醉復蘇室(PACU) 護理風險管理中的應用效果觀察
唐媛,丁麗蓉,唐玲
(遂寧市第一人民醫院,四川 遂寧 629000)
0 引言
經調查顯示,實施全身麻醉后患者受麻醉藥或肌松藥等因素影響,手術創傷導致其易發生疼痛或失血失液等情況,患者管理期間往往涉及麻醉復蘇室、手術室與病房等多環節,因此切實采取對癥的護理風險管理措施很重要,評估潛在風險,找出對癥的產生問題原因,不斷優化管理流程,為患者生命健康提供可靠性保障,對改善預后具有重要意義[1]。為分析失效模式和效應分析在麻醉復蘇室護理風險管理中的應用效果,報道如下。
1 資料和方法
1.1 資料
取2015 年11 月-2018 年12 月我院收治的麻醉復蘇室進行復蘇患者72 例,研究組(n=36):男20 例,女16 例,年齡21-67 歲,平均年齡(42.43±7.51)歲;其中泌尿外科有10 例,普外科有13 例,神經外科有7 例,骨外科有6 例;對照組(n=36):男19 例,女17 例,年齡22-68 歲,平均年齡(42.57±7.46)歲;其中泌尿外科有8 例,普外科有14 例,神經外科有7 例,骨外科有5 例。各資料無差異(P>0.05),可比。
1.2 方法
對照組未實施失效模式和效應分析,采取常規護理風險管理措施,根據麻醉復蘇室患者的病情整體評估存在的風險因素,合理調配人力資源,定期對相關護理人員開展培訓措施,加強其麻醉復蘇室風險意識,不斷優化專業技能與實踐操作能力,同時建立健全風險管理體系,將各項管理細節落實至實處,便于提高管理改進質量。研究組實施失效模式和效應分析,(1)成立專業性失效模式和效應分析小組:根據麻醉復蘇室實際情況成立小組,主要包含麻醉科醫師、護士長、護理主任與護理人員等組成部分,定期系統化培訓小組成員,確保其能熟練掌握并運用專業性失效模式和效應分析的管理流程,同時切實分析護理期間存在的潛在危險因素,出現問題需及時提出針對性的解決方案[2]。(2)明確護理風險管理流程:待患者到達麻醉復蘇室后需根據病情整體評估其手術情況,采用小組討論的方式明確失效模式和效應分析的護理風險管理流程,以實際風險因素為基點,切實采取對癥的預防措施,同時保持30-60min 內初步評估患者病情,根據最終評估結果制定針對性的應對流程[3]。其次,明確患者病情與手術情況后提前做好預防措施準備,病情康復期間給予其對癥的氣管插管、胃管、尿管與胃管等管道護理對策,定期開展心理指導改善心理應激反應,加強安全管理意識,定期協助患者完成翻身等,避免其發生壓瘡或感染等并發癥,并且主動與患者溝通,絕對保護其隱私,出室后密切觀察各生命體征,發生異常及時告知醫師采取對癥處理,整體評估患者病情,待穩定后及時做好轉運與交接工作,主動與其溝通改善心理應激反應,從而顯著提高依從性[4]。(3)方案改進:根據失效模式和效應分析管理運用的差異性,切實評估護理不良事件的潛在風險,根據調查結果整體評估護理人員的專業知識、干預指導與思想認知情況,小組成員根據存在的風險因素切實提出改進方案,確保整個管理流程能順利開展[5]。
1.3 觀察指標
患者滿意度:根據本院調查問卷,患者填寫入室評估(重點評估患者病史、用藥與輸血輸液量)、出室評估(復蘇結束評估患者清醒、呼吸道通暢程度與肢體活動度)、復蘇監護與轉運交接的分值,總分是100 分,各評分與復蘇效果呈正相關[6]。
測定兩組蘇醒延遲、管道脫落、心搏驟停與呼吸功能障礙的不良事件,發生率與復蘇效果呈負相關[7]。
1.4 統計學方法
SPSS 22.0 統計學軟件分析數據,正態分布數據(患者滿意度)-t 檢驗,非正態分布數據(不良事件發生率)-卡方檢驗,平均數±標準差形式表示數據分布趨勢,P<0.05,具統計學差異。
2 結果
2.1 患者滿意度
研究組入室評估、出室評估、復蘇監護與轉運交接的分值較對照組均高,P<0.05(具統計學差異),見表1。
表1 比較兩組患者滿意度
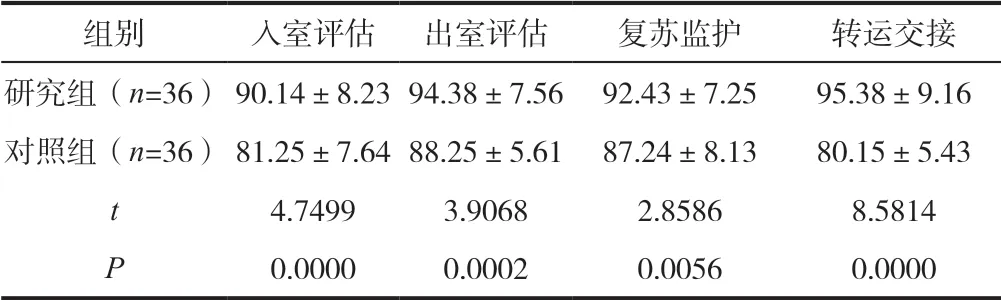
表1 比較兩組患者滿意度
研究組(n=36) 90.14±8.23 94.38±7.56 92.43±7.25 95.38±9.16對照組(n=36) 81.25±7.64 88.25±5.61 87.24±8.13 80.15±5.43 t 4.7499 3.9068 2.8586 8.5814 P 0.0000 0.0002 0.0056 0.0000
2.2 不良事件發生率
研究組(n=36)發生蘇醒延遲有1 例,所占比例是2.77%;管道脫落有2 例,所占比例是5.55%;心搏驟停有1 例,所占比例是2.77%;呼吸功能障礙有1 例,所占比例是2.77%,發生率是13.88%;對照組(n=36)發生蘇醒延遲有3例,所占比例是8.33%;管道脫落有4 例,所占比例是11.11%;心搏驟停有4 例,所占比例是11.11%;呼吸功能障礙有2 例,所占比例是5.55%,發生率是36.11%,χ2=4.7407,P=0.0294,研究組不良事件發生率較對照組低,P<0.05。
3 結論
從臨床實際情況來看,醫院較特殊的場所是麻醉復蘇室,切實觀察全身麻醉術患者術后的生命體征與蘇醒情況,因此嚴格管理該科室護理安全是很重要的,但麻醉手術具有較強的創傷性,患者血液、體液過度流失或麻醉藥與肌松藥殘余作用極易造成機體發生麻醉、氣道與心血管方面的并發癥,早期若不能采取對癥的護理措施,極易發生較多的危險因素,病情嚴重者可能威脅生命健康[8]。
失效模式和效應分析風險管理方法能有效改善麻醉復蘇室進行復蘇患者的預后效果,其具有前瞻性或實用性的優勢,徹底消滅缺陷,在可能發生風險事件前及時采取對癥的預防手段,對促進患者病情早期康復具有重要意義。
首先整體評估患者病情,切實成立失效模式和效應分析風險管理小組,評估麻醉復蘇室內可能出現的具體危險因素,找出失效的原因或后果,建立健全規范性護理風險監督體系,定期在小組內開展專業知識技能培訓措施,優化組內成員專業技能與實踐操作能力,完善專業知識面并豐富臨床護理經驗,建立健全管理制度,便于為患者的生命健康提供可靠性保障,便于顯著提高護理風險管理的質量[9]。其次,切實開展失效模式和效應分析管理期間需評估患者入室、恢復期、出室與轉運交接4 方面的病情,根據麻醉復蘇室實際情況制定規范性評估標準,有效避免單一性臨床經驗造成最終的管理效果出現差異,同時開展工作交接期間需切實做好交流溝通措施,避免整個管理期間發生蘇醒延遲、管道脫落或心搏驟停等不良事件,搭建良好的護患關系,降低醫療糾紛發生率,推動整個風險管理流程能順利開展,從而最大化為患者生命安全提供可靠性保障。
萬麗賢等研究中明確指出[10],失效模式和效應分析風險管理措施能有效改善麻醉復蘇室進行復蘇患者的預后效果,建立健全規范性管理制度能顯著提高護理風險管理工作質量,改善患者心理應激反應,避免發生醫療糾紛,同時定期對護理人員開展培訓措施能優化其專業技能與實踐操作能力,提高患者對入室評估、出室評估、復蘇監護與轉運交接的滿意度,具有時效性與可靠性。
在本次研究中,研究組入室評估、出室評估、復蘇監護與轉運交接的分值較對照組均高,研究組不良事件發生率(13.88%)較對照組(36.11%)低,P<0.05(具統計學差異)。由此說明失效模式和效應分析風險管理措施能為患者生命健康提供可靠性保障,臨床應用價值顯著。
綜上所述,對麻醉復蘇室進行復蘇患者采用失效模式和效應分析能搭建良好的醫護關系,顯著提高護理滿意度,避免其發生蘇醒延遲、管道脫落或心搏驟停等不良事件,降低醫療糾紛發生率,改善患者預后與生活質量,安全性高,值得借鑒。

