醫學營養治療在妊娠糖尿病治療中的有效性分析
屈海燕
(陽泉市第三人民醫院營養科 山西 陽泉 045000)
妊娠糖尿病(GDM)是孕婦在妊娠時期首次機體出現糖類耐受異常,因為在妊娠過程中受到胎盤的影響,胰島素作用受到限制,從而導致血糖耐受不良。妊娠糖尿病高發人群為年齡超過25歲、過于肥胖以及葡萄糖耐受不良孕婦。初期妊娠糖尿病臨床癥狀不明顯,當孕周在24-28周時,會進行糖耐量試驗,檢測孕婦是否有妊娠糖尿病。由于現代物質生活水平的提高,使妊娠糖尿病發生率成遞增模式,若不及時對孕婦開展治療,會導致胎兒早產、胎兒過大、流產以及孕婦感染等情況,嚴重影響孕婦和胎兒的生命安全[1]。因此,本文針對妊娠糖尿病患者應用醫學營養治療(MNT),觀察臨床療效,具體報道如下。
1.資料與方法
1.1 一般資料
選取我院2017年7月-2018年7月84例妊娠糖尿病患者,根據不同治療方案,將患者分為對照組與研究組,各組42例。
對照組:年齡 22~40歲,平均年齡(32.98±1.43)歲;
研究組:年齡 23~40歲,平均年齡(33.10±1.55)歲;相比較,兩組孕婦年齡差距小,無統計學意義(P<0.05)。
1.2 納入和排除標準
納入標準:①診斷為妊娠糖尿病;②患者同意此次研究;③妊娠前無高血壓、糖尿病等癥狀;④肝腎功能正常。
排除標準:①聽力障礙;②并發其他腫瘤;③中途退出者;④血液傳染性疾病。
1.3 方法
對照組:對患者實施常規治療。根據孕婦一般情況進行一對一指導,講解GDM基本知識及飲食與運動指導,隨產檢監測血糖至分娩結束,注射胰島素,調控血糖。
研究組:對患者實施醫學營養治療。營養師對孕婦一般資料進行分析,記錄患者的年齡、孕周、孕前體重、身高及孕期體重增長情況,分析飲食結構,確定每日攝入總熱量,制定個性化食譜。熱量的需要量按標準體重計算,理想體重者30kcal/(kg.d),偏瘦者35kcal/(kg.d),肥胖者25kcal/(kg.d),其中蛋白質、脂肪、碳水化合物的供能比例分別為15%~20%、25%~30%、50%~60%。在妊娠初期無需增加熱量,在中晚期時可適當增加300kcal~450kcal。教會患者用食物交換份選擇并交換食物,優先選擇血糖生成指數較低的食物,控制甜食的攝入,適當增加膳食纖維。告知患者和家屬炒菜應用橄欖油、沙拉油、葵花籽油等。糾正患者錯誤的生活習慣,按時休息,規律進餐,少食多餐,每天3次正餐(早、中、晚),3次加餐(上午、下午、睡前),同時指導患者在身體條件允許的情況下,堅持3正餐30min之后,活動30min,這樣有助于調控血糖,減少低血糖情況發生,更降低患者的饑餓感。早餐熱量控制在20%左右,中餐熱量控制在30%,晚餐熱量控制在30%,每個加餐熱量控制在5%~10%。指導患者自我血糖監測方法,每日4次(早上空腹血糖、3正餐后2h血糖),如果患者血糖達標,餐前血糖3.5~5.3mmol/L,餐后2h血糖低于6.7mmol/L。可每周定時監測1~2次血糖,同時對飲食、血糖、體重及運動情況進行記錄。如果患者血糖及體重控制不理想,則每周復診1次,血糖與體重控制理想的患者,可每2~3周復診1次。密切監測患者飲食治療后的血糖變化及有無低血糖癥狀,依據血糖監測數據及孕期體重增長情況,調整食譜內容。若患者血糖仍處于較高水平,則和醫生討論,給予適當的胰島素治療。
1.4 觀察指標
記錄兩組患者治療前、治療后血糖與糖化血紅蛋白指標變化情況以及胰島素應用率,觀察胎兒出生結果。
1.5 統計學方法
2.結果
2.1 對比兩組患者治療前、治療后血糖控制情況
治療前,兩組患者的血糖和糖化血紅蛋白指標差異無統計學意義(P>0.05);治療后,觀察組患者的餐前血糖、餐后血糖以及糖化血紅蛋白指標優于對照組,相比較,差異有統計學意義(P<0.05),見表1。
表1 兩組治療前后血糖情況比較(±s)
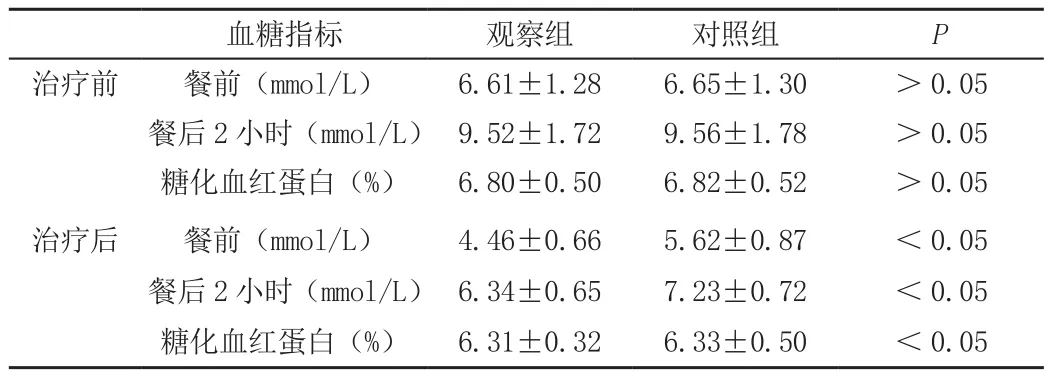
表1 兩組治療前后血糖情況比較(±s)
血糖指標觀察組對照組P治療前餐前(mmol/L)6.61±1.286.65±1.30>0.05餐后2小時(mmol/L)9.52±1.729.56±1.78>0.05糖化血紅蛋白(%)6.80±0.506.82±0.52>0.05治療后餐前(mmol/L)4.46±0.665.62±0.87<0.05餐后2小時(mmol/L)6.34±0.657.23±0.72<0.05糖化血紅蛋白(%)6.31±0.326.33±0.50<0.05
2.2 對比兩組患者胰島素應用率
對照組:42例患者中有35例患者應用胰島素,應用率為:83.33%;
觀察組:42例患者中有7例患者應用胰島素,應用率為:16.67%;觀察組患者胰島素應用率16.67%低于對照組胰島素應用率83.33%,相比較,差距較大,有統計學意義(P<0.05)。
2.3 對比兩組新生兒不良反應發生率
觀察組新生兒不良反應發生率7.14%低于對照組新生兒不良反應發生率30.95%,相比較,差距大,有統計學意義(P<0.05),見表2。

表2 兩組新生兒不良反應發生情況比較[n(%)]
3.討論
胎兒不斷成長,胎盤也有所增大,激素分泌量遞增,從而對孕婦機體產生一定影響。若孕婦發生血糖異常,不及時將血糖控制好,會增加胎兒死亡與流產機率,更會誘發胎兒的神經管缺損、先天性心臟病等[2]。持續性高血糖會使胎兒吸收更多的糖分,從而增加體重,若不選擇剖宮產而選擇自然分娩,很有可能會導致會陰裂傷、肩難產情況[3]。胎兒在分娩中也會出現窒息、增加鎖骨骨折、臂神經叢斷裂等情況。所以,對妊娠糖尿病患者及時開展治療,對孕婦和胎兒的健康有著重要意義。
妊娠糖尿病合理控制其飲食熱量,從而控制胎兒的體重,傳統飲食控制系統性與科學性較差,從而導致整體治療效果并不理想[4]。對妊娠糖尿病患者應用醫學營養治療,讓營養師對孕婦的體重、疾病狀態以及孕周等方面開展綜合性分析,從而合理安排患者的飲食,控制熱量的攝入,從而保證每日機體所需營養,合理的控制脂肪、碳水化合物的攝入[5]。此外,營養師對患者進行健康教育,讓其認識到合理膳食、適量運動,定期進行血糖監測的重要性,更有助于醫師根據患者血糖情況調整藥物劑量。
綜上所述:醫學營養治療對妊娠糖尿病患者有著重要意義,既可控制血糖達到正常范圍,還可降低胰島素的應用率,保證孕婦和胎兒的生命安全,臨床價值高。

