不同劑量阿糖胞苷對白血病患兒臨床治療效果研究
張麗娜
(鄭州大學第三附屬醫院藥學部,河南 鄭州 450052)
白血病是血液惡性腫瘤的一種,嚴重影響患者正常生活及生命安全。隨著科學技術的不斷提升,目前對白血病的治療方案逐漸得到了優化,其中異基因造血干細胞移植、CAR-T療法及PD-1單抗藥物治療等方式已經逐步在臨床應用驗證,但是這些方式由于存在供源不足、費用昂貴以及不良反應等問題導致臨床推廣存在困難[1-2]。因此,患者臨床治療中主要采用化療聯合藥物治療方式,在藥物治療方面有大量研究報道阿糖胞苷在白血病治療方面具有延長患者生存時間和降低復發率的作用,但是在有效治療用量方面缺乏統一[3-4]。本研究基于相關報道回顧性分析我院2017年6月至2018年6月收治的54例白血病患兒接受不同劑量阿糖胞苷治療期間及治療后1 a回訪統計結果,現報道如下。
1 資料與方法
1.1 一般資料回顧性分析2017年6月至2018年6月期間鄭州大學第三附屬醫院收治的54例白血病患兒,患兒依據治療過程中接受阿糖胞苷劑量不同將其分為3組,分別為A組、B組及C組,每組18例。A組:男9例,女9例;年齡3~9(5.23±2.18)歲;病程3~7(4.38±2.16)個月。B組:男8例,女10例;年齡3~9(5.34±2.07)歲;病程3~8(4.56±0.33)個月。C組:男9例,女9例;年齡4~8(5.18±2.74)歲;病程3~8(4.28±2.63)個月。所有患者經臨床骨髓細胞表型鑒定、染色體檢測、臨床癥狀表現及血細胞數檢測均符合血液病臨床診斷標準,且均得到復檢確診。同時所有患者均對本研究知情且簽訂知情同意書,本研究獲得醫院倫理學會批準。3組患者在年齡、性別、病程方面比較差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法所有患者均接受本院常規治療方案:首先堅持每月1次層流床化療卡鉑(AUC值4~5)300 mg(齊魯制藥有限公司,國藥準字H10920028)+紫杉醇120 mg(江蘇奧賽康藥業股份有限公司,國藥準字H20064299)連續靜脈滴注,時間為1 a;在治療過程中給予患者靜脈滴注柔紅霉素45 mg·m-2·d,連續3 d。藥物治療及化療期間對伴有不良反應患者給予記錄并對癥治療如保肝、止吐、堿化尿液等,聯合激素用藥防止過敏及抗生素用藥抗感染。患者在治療期間依據需求選擇合適供體靜脈輸注新鮮血液。
所有患者在常規治療方案基礎上,3組患者分別接受不同劑量的阿糖胞苷治療,3組患者接受治療包括2個階段:第一階段為疾病誘導治療階段:A、B及C組分別給予0.5 g·m-2·d-1、1 g·m-2·d-1、2 g·m-2·d-1阿糖胞苷治療,連續治療7 a為1周期,間隔1周后給予第2周期治療,經過誘導階段治療后3組患者均給予血液指標、不良反應統計;第二階段為疾病鞏固治療階段:A組、B及C組等3組患者均給予2 g·m-2·d-1阿糖胞苷治療,連續治療7 d為1 周期,間隔1周后給予第2周期治療,經過誘導階段治療后3組患者均給予血液指標、不良反應統計。在上述2個階段治療后,患者堅持接受阿糖胞苷鞏固治療劑量,1次/月,持續1 a,統計3組患者血液指標、不良反應及治療效果。
1.3 評價指標血細胞指標變化(中性粒細胞絕對值、中性粒細胞缺失時間);不良反應(嘔吐、過敏、肺感染、血小板缺乏、消化道炎癥);治療效果:完全康復(無中性粒細胞缺乏及血小板缺乏癥狀,且中性粒細胞絕對值>1.5×109個/L,骨髓原始細胞活力正常);部分康復(中性粒細胞缺乏、血小板缺乏、中性粒細胞絕對值或骨髓原始細胞數至少有一項得到恢復);無效(中性粒細胞缺乏、血小板缺乏、中性粒細胞絕對值或骨髓原始細胞數均未得到恢復)。以完全康復+部分康復計算治療有效率。
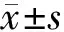
2 結果
2.1 3組患者治療期間血細胞指標變化比較3組患者治療期間血細胞中中性粒細胞缺失時間以及中性粒細胞絕對值變化比較可知,3組患者的中性粒細胞缺失時間均呈現下降趨勢,中性淋巴細胞絕對值均呈現上升趨勢。誘導治療階段,A組患者的中性粒細胞缺失時間顯著低于B組和C組(P均<0.05),B組患者的中性粒細胞缺失時間顯著低于C組(P<0.05);3組的中性淋巴細胞絕對值比較差異均無統計學意義(P均>0.05)。鞏固治療階段,C組患者的中性粒細胞缺失時間顯著高于A組和B組(P均<0.05),A組與B組患者之間比較差異無統計學意義(P>0.05);B組中性淋巴細胞絕對值顯著高于A組和C組(P均<0.05),A組與C組比較差異無統計學意義(P>0.05)。治療1 a后回訪,C組患者中性粒細胞缺失時間顯著高于A組和B組(P均<0.05),A組與B組患者比較差異無統計學意義(P>0.05);B組中性淋巴細胞絕對值顯著高于A組和C組(P均<0.05),A組與C組比較差異無統計學意義(P>0.05)。見表1。
2.2 3組患者治療期間不良反應發生情況比較A組、B組及C組之間不良反應總發生率比較差異均無統計學意義(P均>0.05)。見表2。
2.3 不同方案下3組患者治療結果比較B組治療總有效率顯著高于A組和C組(P均<0.05)。見表3。
3 討論
急性髓性白血病一直是危害人類健康的惡性疾病,其治愈率低且死亡率高從而備受全球所關注。急性髓性白血病是骨髓造血干細胞及祖細胞因惡性腫瘤病變引起的全身血液系統性疾病,臨床上主要表現為貧血、造血功能障礙、出血、免疫力下降及感染等,病程長短不一,且各年齡階段均有發生[5-6]。近年來隨著科學技術的不斷提升,白血病的治療方案也得到很大改進,從傳統的化療單一治療,逐漸轉變為干細胞治療及藥物加強治療,其中PD-1和PD-L1的單抗偶聯藥物治療方案以及CAR-T治療方案目前已經在臨床應用中初步得到了良好的效果證實[7]。但是,目前全球較為普遍接受的仍然為造血干細胞移植治療,然而這種移植方法因供體與受體的親和性問題容易誘發移植后排斥死亡,除此之外供體數量較少很大程度上限制了干細胞移植療法的推行[8-9]。除此之外,干細胞移植治療白血病方法由于費用較高,而對于一些發展中國家,經濟上很難滿足治療費用需求,從而很大程度上限制了此療法的推行,因此,建立白血病的有效可行性的治療方案是未來發展的主導方向[10-12]。基于上述問題,研究者對白血病治療藥物給予了深入篩序研究,其中阿糖胞苷的應用效果較為理想,且經過大量臨床應用證實其可提高患者病情緩解率50%以上,同時通過后期持續性應用可以鞏固患者的治愈率,降低復發率[13]。盡管阿糖胞苷的應用效果得到證實,但是其臨床用量方面仍然存在爭議,該藥物具有血液系統毒性,盡管可以通過提高血藥濃度殺死惡性腫瘤細胞,但是同樣會造成中性淋巴細胞缺失、血小板損傷,導致患者免疫力降低誘發感染等風險[14-15]。

表1 3組不同劑量阿糖胞苷患者不同階段治療后中性淋巴細胞時間變化比較
注:t1(P1)為A組與B組比較;t2(P2)為A組與C組比較t3(P3)為B組與C組比較

表2 3組不同劑量阿糖胞苷患者治療期間不良反應發生率比較 n(%)
注:t1(P1)為A組與B組比較;t2(P2)為A組與C組比較t3(P3)為B組與C組比較

表3 3組不同劑量阿糖胞苷患者治療效果比較 n(%)
注:t1(P1)為A組與B組比較;t2(P2)為A組與C組比較t3(P3)為B組與C組比較
為有效篩選最佳使用劑量,本研究對不同劑量阿糖胞苷進行了梯度應用效果驗證,旨在更好的實現臨床推廣。所有患者均對本研究知情且簽訂知情同意書基礎上,將其隨機分為3組,分別給予0.5 g·m-2·d-1、1 g·m-2·d-1、2 g·m-2·d-1阿糖胞苷治療,在相同治療方案上,1 g·m-2·d-1的患者在誘導、鞏固及治療1 a后統計結果顯示,其中性粒細胞絕對值均顯著高于其他2種治療劑量;2 g·m-2·d-1的患者在誘導、鞏固及治療1 a后3個階段的中性粒細胞缺失時間方面均顯著高于其他2種劑量。因此,采用合理的治療劑量可以有效改善中性粒細胞數量,從而降低其確實時間。3組患者的治療期間不良反應發生率相近,因此,阿糖胞苷誘發患者不良反應方面與其使用劑量不存在顯著相關性;通過3個階段患者治療效果統計比較可知,接受中等劑量1 g·m-2·d-1的患者治療總有效率均顯著高于其他2種劑量。
綜上所述,對于白血病患兒,阿糖胞苷在誘導治療、鞏固治療以及出院后維持1 a治療中,采用合理劑量可以顯著提高其臨床治療有效率,且對不良反應無顯著影響,能對改善淋巴細胞缺失時間以及絕對值方面具有顯著效果,防止患者免疫力下降,具有重要的臨床推廣價值。

