累及神經系統手足口病臨床特征分析
李伶芝 何兵 韋翊 王世紅
手足口病(HFMD)是一種由腸道病毒感染引起的兒童急性傳染病,病原體以CoxA16、EV71 多見,一年四季均有發生,以夏季多發。EV71感染較為兇險,重癥病例多發生在3 歲以下,易發生腦膜炎、腦干腦炎、神經源性肺水腫、遲緩性癱瘓、急性呼吸窘迫綜合征(ARDS)等并發癥[1],病死率高。HFMD 在兒童之間傳播性強,目前缺乏有效的疫苗和特效藥物來預防和治療,對兒童的身心健康帶來不良影響。本研究回顧性分析杭州市兒童醫院收治的144例重癥及危重癥HFMD 患兒的臨床特征,現報道如下。
1 材料與方法
1.1 研究對象及診斷標準選擇2012年1月1日~2014年12月31日杭州市兒童醫院收治的144 例重癥及危重癥HFMD 患兒。診斷符合衛生部《手足口病診療指南2010年版》重癥及危重癥標準[2]。
1.2 方法提取患兒一般情況,臨床癥狀體征,實驗室、影像學檢查,治療及轉歸等臨床資料。根據病情將144 例HFMD 分為重癥組88 例與危重癥組56例,對兩組臨床特征及實驗室數據進行單因素χ2檢驗,探討重癥進展為危重癥的危險因素。
1.3 統計學分析應用SPSS 17.0統計軟件對臨床資料進行分析。計數資料以率表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 流行病學性別及年齡分布:本組144例HFMD中,男95 例(66.0%),女49 例(34.0%),男女比例為1.9∶1。發病年齡3 個月~6 歲,平均(21.19±14.10)月,其中<1歲43例(29.9%),1~3歲84例(58.3%),>3歲17例(11.8%),年齡在3歲以下比例為88.2%。
2.2 癥狀和體征發熱和皮疹是最普遍的癥狀,143例(99.3%)患兒有發熱,體溫在39℃以上133 例(92.4%),T≥38.5℃持續3d 以上(持續高熱)107 例(74.3%),重癥及危重癥HFMD 常以發熱為首發癥狀,124 例(86.1%)發熱在皮疹之前或與皮疹同時。144 例均出現皮疹,其中2 例入院時無皮疹,皮疹在入院后2~3d 出現,皮疹分布部位以手、足、口、臀多見,軀干、膝、四肢少見,典型皮疹76 例(52.8%),不典型皮疹68例(47.2%)。
144 例均有不同程度神經系統受累,較多出現的癥狀為神軟(91.7%)、嘔吐(75.7%)、肢體抖動(63.9%)、睡眠驚跳(49.3%)。呼吸及循環系統較多出現的癥狀為呼吸不規則(47.2%),心率>150次/min(60.4%),其中SBP>130mmHg者25例,SBP<40mmHg者20例,其中7例血壓由高降低,直至低血壓休克,在入院平均6.7h(0~21h)內出現頑固性低血壓。危重癥組與重癥組比較,不典型皮疹、肢體無力、肢體抖動、意識障礙、瞳孔對光反射減弱、血痰、紫紺、呼吸困難、肺部濕羅音、血壓異常、心率快、SpO2<90%、肢體花紋在危重癥組的發生率明顯高于重癥組,差異有統計學意義(P<0.05)。見表1。

表1 危重癥組與重癥組癥狀及體征比較(例)
2.3 輔助檢查
2.3.1 實驗室指標 ①外周血白細胞計數(1.8~36.8)×109/L,平均(15.85±7.0)×109/L,其中52 例(36.1%)外周血WBC>17.5×109/L,1 例WBC 下降為1.8×109/L。②血糖4.8~27.8mmol/L,平均(11.8±7.0)mmol/L,其中血糖>8.3mmol/L 者64 例(44.4%)。③生化:ALT 13~3913U/L,平均(151.25±671.2)U/L,其中ALT升高34 例(23.6%),7 例(4.9%)尿素氮、肌酐升高。④CTn-I 0.01~35.6ng/ml,平均(2.00±6.3)ng/ml,其中CTn-I 升高48例(33.3%),肌酸激酶(CK)升高29例(20.1%)。⑤25例行BNP 檢查,BNP 406~35 000pg/ml,均明顯升高。⑥CRP 升高65 例(45.1%)。⑦CSF 白細胞計數(0~725)×106/L,平均(130.90±154.3)×106/L,白細胞升高以淋巴細胞升高為主,生化正常。⑧病原學檢測:67 例(46.5%)EV71 陽性,20例(13.9%)CoxA16陽性,不明類型腸道病毒57例(39.6%)。危重癥組與重癥組相比,外周血WBC>17.5×109/L、血糖>8.3mmol/L、ALT>55U/L、CK>190U/L、CTn-I>0.1ng/ml、EV71 陽性在危重癥組的發生率明顯高于重癥組,差異有統計學意義(P<0.05),見表2。
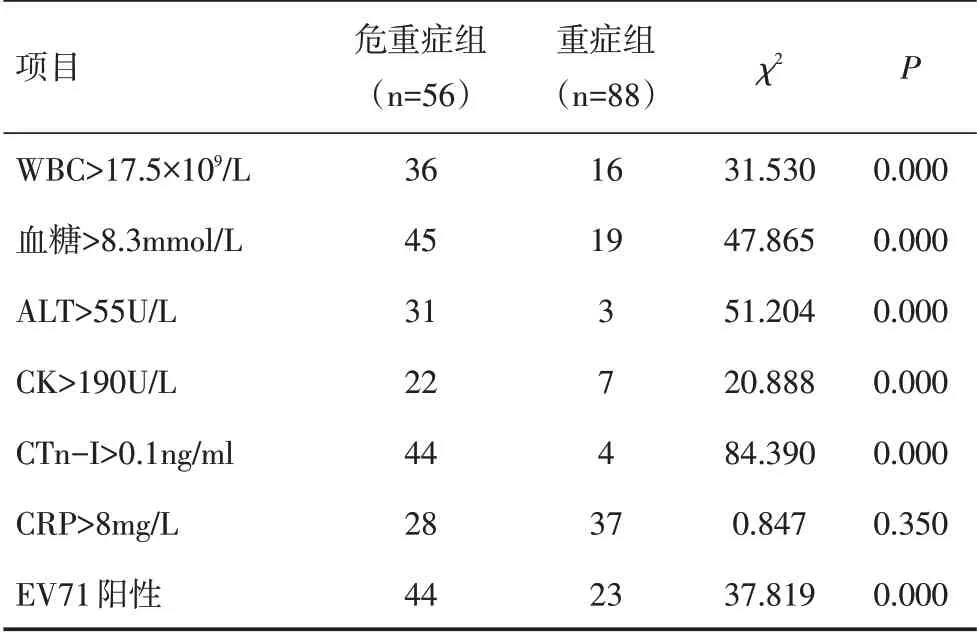
表2 危重癥組與重癥組輔助檢查比較
2.3.2 影像學檢查 99 例行胸片檢查,其中42 例表現為兩肺滲出性改變,7 例表現為右肺滲出,1 例表現為右肺氣胸,未發現心影增大,49 例胸片正常。60 例行MRI 檢查,其中10 例有腦干信號異常,6 例有脊髓信號異常(頸髓3 例,胸髓3 例),4 例大腦半球信號異常,4 例有腦室系統擴大,1 例蛛網膜下腔增寬,1例大腦髓鞘發育落后,其中2例同時有腦干脊髓信號異常,36例正常。
2.3.3 心電圖 47 例行心電圖檢查,其中10 例竇性心動過速,4例室上性心動過速,3例室性心動過速,4 例心律不齊,3 例室性早搏,1 例右室肥大,1 例竇性心動過緩,21例心電圖正常。
2.3.4 腦電圖 61 例患兒行腦電圖檢查,3 例表現為重度異常,2 例中度異常,2 例輕度異常,其余54 例均正常。
2.4 治療兩組均按衛生部危重癥HFMD 診治指南進行治療。包括監測呼吸、心率、血壓、經皮測血氧飽和度(SpO2)等。①甘露醇降顱壓、限制入量。②利巴韋林抗病毒治療,合并細菌感染時給予抗生素治療。③當明確有腦干腦炎、肺水腫時,給予大劑量甲潑尼龍20mg·kg-1·d-1沖擊,靜脈注射丙種球蛋白(IVIG),總量2g/kg,分2d 給予。④根據血壓、循環變化選用血管活性藥物多巴胺、多巴酚丁胺、米力農、去甲腎上腺素等。⑤存在呼吸困難、發紺、SpO2下降時行氣管插管機械通氣治療。⑥對癥治療:降溫、鎮靜止驚、保護心腦細胞,糾正貧血,補充維生素,糾正水電解質失衡及酸堿平衡紊亂,采用鼻飼及靜脈營養等綜合措施。
2.5 預后并發肺水腫、肺出血47 例(32.6%),腦干腦炎36例(25.0%),循環衰竭36例(25.0%),遲緩性癱瘓16 例(11.1%)。144 例重癥及危重癥患兒住院天數1h~148d,平均(10.13±19.4)d。49 例行氣管插管機械通氣治療,機械通氣時間1h~28d,平均(5.31±7.2)d。13例(9.0%)患兒在院內死亡,平均在入院后6.7h 出現頑固性低血壓,不易糾正,后因循環衰竭死亡。23例(16.0%)病程中出現心跳驟停復蘇后或頑固性低血壓不易糾正,家屬考慮預后不佳及經濟原因,放棄治療自動出院,電話隨訪出院后均死亡。108例(75.0%)治愈出院,其中5例不能自主呼吸,行氣管切開,8例遺留有不同程度的肢體癱瘓。
3 討論
發熱和皮疹是HFMD最常見的兩大癥狀[3],WBC和血糖升高為HFMD神經系統受累的早期征象[4]。由于重癥患兒早期多出現中樞神經系統受累,因而首發癥狀為發熱,持續高熱不退,提示存在嚴重全身炎癥瀑布反應,預示病情可能加重[5]。皮疹多出現在發熱以后,且分布不典型,陸國平等[6]報道HFMD重癥病例皮疹細小、數量少且分布不典型,本組重癥患兒不典型分布皮疹占47.2%,給早期診斷帶來困難。
依照《手足口病診療指南2010年版》診斷標準,結合本組病例特點,以下情況在短期內可能發展為危重癥病例:①年齡<3歲;②持續高熱不退;③神經系統表現為嗜睡、嘔吐、抽搐、肢體無力、肌震顫等;④呼吸、心率快;⑤血壓升高;⑥末梢循環不良;⑦外周血WBC>17.5×109/L;⑧血糖>8.3mmol/L。
危重癥HFMD 的病情與腦干受損影響神經、呼吸、循環功能有關。國內學者[7]對神經系統受累HFMD 分析認為,腦干腦炎可分為3 個等級:I 級表現為共濟失調和肌震顫,不到5%的患兒留下永久損傷后遺癥;Ⅱ級表現為顱內神經受累和肌震顫,20%的患兒會留下神經系統損傷后遺癥;Ⅲ級則表現為心肺加速衰竭,超過75%的患兒迅速死亡,存活兒均留有后遺癥。由此可見HFMD 患兒一旦出現神經系統受累等并發癥時,病情進展迅速,應及早識別并給予個體化干預治療,這是降低病死率的關鍵環節。
研究發現[8],肺水腫及心肺衰竭本質是中樞神經系統損傷后顱內壓升高,兒茶酚胺類物質大量釋放,觸發植物神經功能紊亂而致。本組重癥患兒均有不同程度神經系統損害,發生心肺衰竭者均有腦干腦炎,支持這一觀點。由此來看,盡早識別中樞神經系統受累,對早期干預治療至關重要,雖然MRI檢查定位準確,但表現較為滯后,且一旦腦干受累,病情惡化迅速,難以找到檢查時機。有學者[9]提出腦干聽覺誘發電位可作為腦干受損的一種可靠性篩查手段,通過Ⅲ~Ⅴ波異常即提示腦干受損,檢出率高,可用于臨床早期識別腦干受損。
重癥HFMD 多由EV71 感染所致,本組重癥患兒中EV71 陽性67 例(46.5%)。EV71 為微小RNA病毒,具有高度嗜神經性。研究發現[10],EV71 感染引起重癥病例中樞神經系統病變主要見于脊髓、腦干、小腦齒狀核、丘腦下部。本組8 例EV71 感染遺留有不同程度肢體癱瘓后遺癥患兒,MRI 均提示腦干及脊髓部位病變,與文獻報道相符。
機械通氣、甘露醇、人丙種球蛋白、糖皮質激素是重癥病例主要的治療措施。患兒一旦出現呼吸不規則、呼吸困難、肺部濕羅音,可能很快出現肺出血,盡早插管、高PEEP機械通氣治療是危重癥救治的關鍵,本組49 例行氣管插管機械通氣,對改善肺水腫、肺出血有一定的幫助。糖皮質激素有助于減輕重癥病例腦水腫和肺水腫,但尚缺乏充分循證醫學證據支持。有學者認為,急性應激狀態下內源性糖皮質激素分泌不足,需補充一定量的外源性糖皮質激素來穩定心、腦等主要器官的功能及調節代謝,參與免疫反應[11]。但Lin等[12]提出激素不能降低危重癥患兒的病死率,且有較大副作用,建議慎用。靜脈丙種球蛋白對中和腸道病毒、避免其進一步擴散有一定療效,但確切療效尚缺乏足夠的循證醫學證據,目前認為HFMD 第3 期應用丙種球蛋白可能起到一定的阻斷病情作用。
綜上所述,臨床上應嚴密觀察HFMD 患兒病情變化,盡早識別重癥HFMD 的高危因素,并對重癥病例加以個體化干預治療,從而有效降低致殘率、死亡率,提高救治成功率。

