針灸中藥配合手法牽引治頸椎病臨床觀察
李賢軍
(四川省成都錦欣中醫醫院 成都 610061)
頸椎病是指頸椎骨質增生、椎間盤脫出、韌帶增厚及鈣化等病理改變壓迫和激惹周圍血管、脊髓及神經等組織所引發的一種包含復雜癥狀和體征的臨床綜合征,以頸椎間盤退行性改變為病理基礎[1]。本病發病對象多為中老年人群,近年有明顯年輕化趨勢,與現代社會勞動方式改變,坐班族增加,長期不良身姿,空調廣泛使用,外界風寒濕因素增多等有關,可引起頸背疼痛、肢體麻木、頭暈耳鳴、活動障礙等多種癥狀,嚴重影響患者健康及生活。目前,西醫治療頸椎病方法眾多,但尚無特效手段,臨床以緩解癥狀為主,總體療效有待提高,而且治療后容易復發,患者飽受長期困擾[2]。頸椎病屬中醫學“頸肩痛、痹證”范疇,相關描述最早見于秦漢時期古醫籍中,這些描述奠定了現代中醫學治療本病的理論基礎。本研究選取我院收治的頸椎病患者為研究對象,采用隨機對照的方法,分析針灸、中藥配合手法牽引治療頸椎病的臨床效果,旨在豐富中醫治療頸椎病的方法和經驗。現報道如下:
1 資料與方法
1.1 一般資料 選取我院2018年1~10月收治的96例頸椎病患者,隨機分為實驗組和對照組各48例。實驗組男23例,女25例;年齡25~67歲,平均(43.7±9.6)歲;病程最短4個月余,最長10余年;神經根型22例,椎動脈型15例,混合型11例;痰濕阻絡證20例,氣虛血瘀證9例,風寒痹阻證9例,肝腎虧虛證6例,氣血虧虛證4例。對照組男22例,女26例;年齡 23~68 歲,平均(44.1±10.3)歲;病程最短5個月余,最長近15年;神經根型21例,椎動脈型14例,混合型13例;痰濕阻絡證22例,氣虛血瘀證10例,風寒痹阻證8例,肝腎虧虛證4例,氣血虧虛證4例。兩組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 納入與排除標準 納入標準:西醫診斷符合《頸椎病診治與康復指南》(2017版)中相關標準及分型,中醫診斷符合《項痹中醫診療方案》(2015版)的相關標準[3];依從性高,遵療程完成治療,配合隨訪及研究者;近期未接受過頸椎病治療者;知情同意參與本次研究者。排除標準:單純頸型頸椎病;合并脊髓型頸椎病;有外科手術指征;病情嚴重或身體狀況差,治療不耐受,無法配合研究者;脊柱炎癥或惡性病變者;頸肩部感染性皮膚病者;中途失訪或退出者。
1.3 治療方法
1.3.1 對照組 采用電腦型頸椎牽引椅常規牽引治療。患者取坐位,頸頜牽引帶妥善安置于下頜與后枕處,使松緊適宜,受壓不耐受者枕頜部加海綿襯墊。牽引時,角度依據患者病變具體部位而定,一般為頸部自軀干縱軸向前前傾10°~30°,合并椎間盤突出者適當過伸。牽引采用間歇法,初始牽引重量3~5 kg,以后根據患者身體實際及對牽引的反應靈活調整牽引重量和延長牽引時間,以患者頸背舒適無痛為宜。牽引重量一般為15%~20%患者自重,牽引時間20~30 min,每日2次,療程10 d。期間,囑患者做好頸背保暖,頸部旋轉要輕柔緩慢,幅度適當,平時多休息,防止運動刺激加重病情。
1.3.2 實驗組 采用手法牽引、中藥聯合針灸治療(1)手法牽引:本組患者頸椎牽引機械同對照組一致,牽引開始后輔以手法治療。具體操作:醫者一手托扶患者頸頷,另一手以按、揉、掌手法按摩患者兩側胸鎖乳突肌、斜方肌和斜角肌,再對責任椎周邊肌肉和韌帶重點進行點揉和彈撥,以充分放松頸背肌肉,按摩時間10 min。然后,點壓患者頸肩背部痛點,取風池、秉風、天牖、肩井、曲池穴進行按摩,以局部酸脹感為佳,每穴每次1~2 min。每日2次,10 d為1個療程。(2)中藥治療:遵循辨證施治原則予以患者中藥口服。痰濕阻絡證:證見頸肩背疼痛,四肢麻木,頭昏沉墜重,視物迷亂,神倦納呆,舌暗紅,苔厚膩,脈弦滑,治以祛濕化痰、通絡止痛為法,方用藥半夏白術天麻湯加減。基礎方:茯苓、天麻各15 g,橘紅、白術各12 g,制半夏9 g,甘草6 g。氣虛血瘀證:證見上肢麻木乏力,頸肩刺痛,痛有定處,面色晦暗,頭暈目眩,舌暗淡瘀斑,苔少,脈細澀或弦,治以益氣活血、化瘀通絡為法,方用藥補陽還五湯合桃紅四物湯加減。基礎方:黃芪、熟地黃各20 g,當歸15 g,川芎、桃仁、赤芍各10 g,紅花9 g,地龍6 g。風寒痹阻證:證見頸肩上肢竄痛麻木,頸部僵硬,頭沉重,惡寒畏風,舌淡紅,苔薄白,脈弦緊,治以祛風、散寒、止痛為法,方用羌活勝濕湯加減。基礎方:獨活、羌活各15 g,川芎12 g,防風、蔓荊子、藁本各10 g,炙甘草6 g。肝腎虧虛證:證見頸背腰膝酸軟無力,肢體麻木,面紅耳赤,失眠多夢,頭暈頭痛,眩暈耳鳴,舌紅苔少,脈弦,治以補益肝腎、通絡止痛為法,方用腎氣湯加減。基礎方:淮山藥、熟地黃各15 g,桂枝、茯苓各12 g,澤瀉、茱萸、丹皮各10 g,附子6 g。氣血虧虛證:證見頸背隱痛,四肢麻木,面色蒼白,倦怠乏力,稍勞則心悸氣短、頭暈目眩,舌淡苔少,脈細弱,治以益氣溫經、和血通痹為法,方用黃芪桂枝五物湯加減。基礎方:黃芪20 g,桂枝、芍藥各12 g,生姜、大棗各10 g。用法用量:每日1劑,水煎取汁300 ml,分早晚2次溫服,療程10 d。(3)針灸治療:取穴夾脊、風府、曲池、秉風、懸鐘、大椎、合谷、后溪、風池、阿是穴(痛點)。針法:患者坐位,腧穴消毒,夾持毫針直刺入穴,深度以腧穴酸麻脹痛感為宜,手法平補平瀉。患者每穴每次留針30 min,隔日1次,療程10 d。
1.4 觀察指標與評價標準 觀察對比兩組治療后頸椎疼痛與功能障礙改善情況,前者采用疼痛數字評分法(NRS),后者采用頸椎功能障礙指數(NDI)問卷,量表評分越高,患者頸椎疼痛與功能障礙越嚴重。比較兩組治療前后中醫證候積分變化評價療效。療效評價參照《中醫病證診斷與療效標準》,依據癥狀有無及嚴重程度將患者頸椎病中醫主要證候與次要證候分為無、輕、中、重四級,主證依次記 0、2、4、6分,次證依次記0、1、2、3分,總分取各項證候計分之和。評價標準:中醫證候總分較前下降90%及以上為基本治愈;下降70%~89%為顯效;下降40%~69%為有效,未至上述標準為無效。總有效=基本治愈+顯效+有效。
1.5 統計學方法 數據以SPSS17.0統計學軟件分析。計量資料以(±s)表示,采用t檢驗;計數資料以率表示,采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組治療前后頸椎疼痛與功能障礙比較 兩組治療前NRS與NDI評分比較,差異無統計學意義(P>0.05);實驗組治療后NRS與NDI評分均低于對照組(P<0.05)。見表1。
表1 兩組治療前后頸椎疼痛與功能障礙比較(分s)
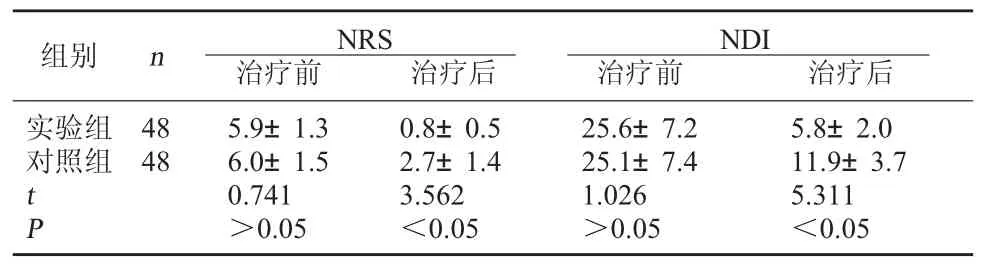
表1 兩組治療前后頸椎疼痛與功能障礙比較(分s)
images/BZ_18_1285_742_2245_834.png實驗組對照組48 48 tP 5.9±1.3 6.0±1.5 0.741>0.05 0.8±0.5 2.7±1.4 3.562<0.05 25.6±7.2 25.1±7.4 1.026>0.05 5.8±2.0 11.9±3.7 5.311<0.05
2.2 兩組療效比較 實驗組總有效率明顯高于對照組(P<0.05)。見表 2。

表2 兩組療效比較
3 討論
中醫學雖無頸椎病病名,但根據頸椎病項背強痛,屈伸受限,頸肩上肢痙緊疲勞、四肢麻木等癥狀,可將頸椎病歸屬于中醫學“痹證”范疇。古代醫家對頸椎病病有如下認識:頸項強痛,肝腎膀胱病也,三經感受風寒濕邪,則項強(《雜病源流犀燭》)。風寒濕三氣雜至,合而為痹也(《內經·痹論篇》)。腎氣不尋故道,氣逆挾脊而上,致肩背痛(《張氏醫通》)。諸痙項強,皆屬于濕(《至真要大論篇》)。頸痛非是風邪,即是氣挫……項強不可轉移者,皆由腎虛不勝生肝,肝虛無以養筋(《證治準繩》)。可見,本病以肝腎虛虧為本,素體虛弱,營衛不固,榮養失職,使血運不暢,加之風寒濕邪趁虛侵襲,或挫閃外傷,阻滯氣血周流,使血脈瘀堵,不通則痛,故當以補益肝腎、溫經散寒、活血化瘀、疏經通絡為治療之法[4]。
本研究以針灸、中藥聯合手法牽引治療頸椎病。其中,針灸能夠通過直接針刺腧穴來達到刺激人體特定部位的效果,研究參照《針灸大成》取穴夾脊、風池、后溪、大椎、風府等穴位,能夠有效改善督脈氣血,疏通足少陽膽經和膀胱經,進而達到行氣活血、通絡止痛的目的。現代研究[5]證實,針灸可調節植物神經功能,舒緩頸部肌肉,改善局部微循環,減輕頸項脊髓、神經軟組織卡壓,進而改善臨床癥狀。手法推拿通過點、揉、、彈撥等能夠暢通血氣、舒緩經絡,有利于緩解肌肉緊張狀態[6],配合牽引治療能更好的達到宣暢關節的效果,提高療效。在上述基礎上,加用頸椎病中醫內治法,遵循辨證施治原則予以患者中藥湯劑口服,能夠糾正疾病內因,從內改善肝腎虛虧、經絡阻滯和血脈瘀堵,促進癥狀消除[7]。三者結合使用,優勢互補,共奏補益肝腎、活血化瘀、疏經通絡之效。本研究中,實驗組治療后中醫證候療效、NRS與NDI評分均明顯優于對照組,肯定了三者聯合提高頸椎病臨床療效的效果,說明針灸、中藥聯合手法牽引治療可有效改善頸椎病患者中醫證候,緩解頸椎疼痛,促進頸椎功能恢復。

