COOK雙球囊聯合乳酸依沙吖啶羊膜腔注射在瘢痕子宮中期妊娠引產中的應用
柳書勤 殷敏敏
(武警河南省總隊醫院婦產科 鄭州 450052)
瘢痕子宮中期妊娠患者子宮肌壁處于柔軟、水腫、充血狀態,肌層厚度最厚,且子宮下段位置尚在形成,此時采取引產措施治療較為可行[1]。但臨床實踐顯示,瘢痕子宮中期妊娠引產發生子宮破裂風險較高,還可能導致引產后出血、宮頸裂傷等并發癥[2]。因此,采用安全、可靠的引產方法對瘢痕子宮中期妊娠患者進行引產至關重要。米非司酮聯合乳酸依沙吖啶羊膜腔注射可誘導子宮收縮,達到引產目的,但若宮頸不成熟則極易出現強直性、不協調性宮縮,從而延長引產時間,增加并發癥發生風險。近年來,COOK雙球囊逐漸應用于中期妊娠引產中,該方法主要通過球囊壓迫、機械性刺激宮頸管,促進宮頸軟化、成熟,有助于順利引產。本研究選取我院收治的瘢痕子宮中期妊娠孕婦為研究對象,分析COOK雙球囊聯合乳酸依沙吖啶羊膜腔注射在瘢痕子宮中期妊娠引產中的應用效果。現報道如下:
1 資料與方法
1.1 一般資料 選取我院2017年1月~2018年9月收治的78例瘢痕子宮中期妊娠需接受引產治療的患者,按照隨機抽簽法分為對照組和觀察組各39例。對照組年齡 23~40歲,平均(27.86±2.25)歲;孕周 16~27周,平均(20.44±1.83)周;距離前次剖宮產時間8個月~10年,平均(4.02±1.06)年。觀察組年齡 24~39 歲,平均(28.14±2.05)歲;孕周 16~27周,平均(20.73±2.10)周;距離前次剖宮產時間10個月~10年,平均(4.18±1.30)年。兩組年齡、孕周、距前次剖宮產時間等一般資料比較無顯著差異(P>0.05),具有可比性。本次研究經我院醫學倫理委員會審批通過。
1.2 納入與排除標準 (1)納入標準:均屬于瘢痕子宮中期妊娠;孕周16~27周;均為單胎;均經檢查證實胎兒存在嚴重并發癥,不宜繼續妊娠,具備引產指征;患者及家屬均知情,簽訂知情同意書。(2)排除標準:伴有軟產道畸形、陰道分娩禁忌證者;存在生殖器炎癥、血液系統疾病者;對本次研究使用相關藥物過敏者。
1.3 治療方法
1.3.1 對照組 給予米非司酮(國藥準字H20113480)口服,患者入院第1天晚上20:00口服50 mg,第2天早晨6:00空腹口服50 mg,晚上20:00再次口服50 mg,服藥前后均需保持>2 h空腹。于入院第3天上午9:00排空膀胱后,給予乳酸依沙吖啶(國藥準字H63020167)100 mg,經羊膜腔注射。
1.3.2 觀察組 患者入院第2天下午實施COOK雙球囊擴張宮頸,患者均取截石位,常規消毒外陰,將窺陰器插入,充分顯露宮頸,于宮頸內口上方插入宮頸內球囊,注入50 ml生理鹽水(宮頸內閥門),外拉球囊導管,保障宮頸內口緊貼球囊導管,固定宮頸球囊;再于宮頸外陰道閥門將50 ml生理鹽水注入,去除窺陰器;雙球囊導管露出陰部部分固定于患者大腿內側,通常放置12h將其移除或自動脫出。同日排空膀胱后給予乳酸依沙吖啶,劑量、方法同對照組。
1.4 觀察指標 (1)引產時間,包括宮縮發動時間、宮縮至胎兒娩出時間、引產總時間。(2)陰道出血量。(3)胎盤胎膜殘留情況。(4)并發癥發生率。
1.5 統計學分析 運用SPSS24.0統計學軟件處理數據,計數資料采用%表示,行χ2檢驗;計量資料用(±s)表示,行t檢驗。以P<0.05為差異有統計學意義。
2 結果
2.1 兩組引產時間比較 觀察組宮縮發動時間、宮縮至胎兒娩出時間、引產總時間較對照組短(P<0.05)。見表 1。
表1 兩組引產時間比較(h

表1 兩組引產時間比較(h
組別 n 宮縮發動時間 宮縮至胎兒娩出時間 引產總時間觀察組對照組39 39 tP 22.14±3.25 33.08±4.11 13.039 0.000 8.87±2.27 12.19±2.03 6.808 0.000 31.01±2.38 45.27±3.13 22.330 0.000
2.2 兩組陰道出血量、胎盤胎膜殘留情況比較 觀察組陰道出血量較對照組少,胎盤胎膜殘留率7.69%,較對照組25.64%低(均P<0.05)。見表2。
表2 兩組陰道出血量、胎盤胎膜殘留率比較
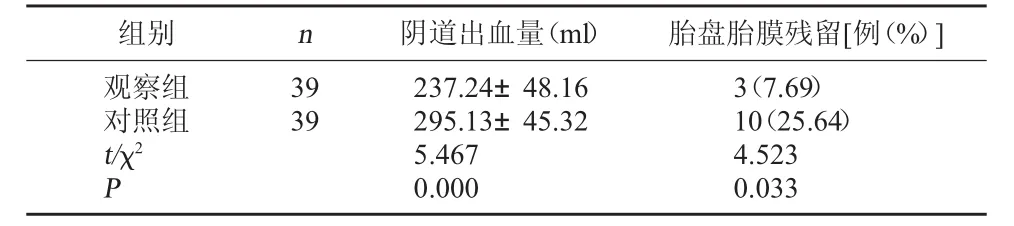
表2 兩組陰道出血量、胎盤胎膜殘留率比較
組別 n 陰道出血量(ml) 胎盤胎膜殘留[例(%)]觀察組對照組t/χ2 P 39 39 237.24±48.16 295.13±45.32 5.467 0.000 3(7.69)10(25.64)4.523 0.033
2.3 兩組并發癥發生情況比較 觀察組并發癥發生率2.56%,較對照組12.82%低,但差異無統計學意義(P>0.05)。見表 3。
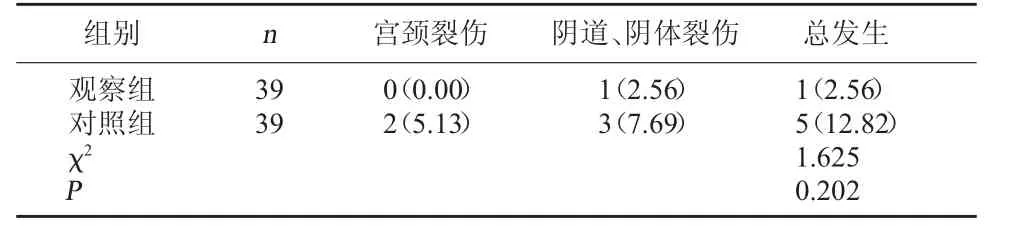
表3 兩組并發癥發生情況比較[例(%)]
3 討論
近年來,剖宮產率不斷升高,瘢痕子宮妊娠發生率隨之呈現上升趨勢。瘢痕子宮妊娠風險較高,極易出現嚴重并發癥,導致無法繼續妊娠[3]。目前,臨床通常于瘢痕子宮妊娠中期進行引產治療瘢痕子宮妊娠。為避免發生大出血、子宮破裂等嚴重并發癥,需選擇更為有效、安全的引產方法。
目前,乳酸依沙吖啶是臨床常用中期妊娠引產藥物,米非司酮具有拮抗孕激素、糖皮質激素作用,兩者聯合是臨床針對瘢痕子宮中期妊娠患者的主要引產方法,可有效刺激子宮收縮,誘導引產,但通常產程較長,且胎兒極易于薄弱處娩出,引發產后并發癥[4]。研究表明,宮頸成熟度是影響引產成功的重要因素,尤其是瘢痕子宮更需促進宮頸成熟,以避免子宮破裂[5]。高雪梅等[6]研究針對瘢痕子宮中期妊娠患者采用COOK雙球囊聯合乳酸依沙吖啶羊膜腔注射,結果引產時間得到顯著縮短。本研究數據顯示,觀察組宮縮發動時間、宮縮至胎兒娩出時間、引產總時間短于對照組(P<0.05),可見COOK雙球囊聯合乳酸依沙吖啶羊膜腔注射可明顯縮短引產時間。COOK雙球囊屬于新型硅膠雙球囊,主要應用于中期及足月妊娠引產,可有效誘導、加快宮頸軟化、成熟。COOK雙球囊引產操作方法相對簡單,通過于宮頸內外口放置內外球囊,并保持緊貼狀態,提供溫和、持續張力支持,可保障宮頸自然擴張,避免或減少相關微生物所致上行性感染,還可保證孕婦相對自由活動[7]。COOK雙球囊應用于瘢痕子宮中期妊娠引產的具體作用機制:(1)可提供穩定、溫和機械力,有效擴張宮頸;(2)可促進內源性前列腺素產生、釋放,加快宮縮,有助于縮短宮縮發動時間;(3)遠端球囊緊貼于宮頸內口,可有效分離蛻膜,直接刺激子宮腔膨脹,增加縮宮素、垂體后葉素釋放量,縮短兩種激素達到閾值濃度時間,促進宮縮發動[8]。本研究數據顯示,觀察組陰道出血量少于對照組,胎盤胎膜殘留率低于對照組(P<0.05),可見瘢痕子宮中期妊娠引產應用COOK雙球囊聯合乳酸依沙吖啶羊膜腔注射,可明顯減少陰道出血量,降低胎盤胎膜殘留率。此外,本研究數據還表明,觀察組并發癥發生率僅為2.56%,可見瘢痕子宮中期妊娠采用COOK雙球囊聯合乳酸依沙吖啶羊膜腔注射引產并發癥發生率低。綜上可知,瘢痕子宮中期妊娠引產應用COOK雙球囊聯合乳酸依沙吖啶羊膜腔注射,可明顯縮短引產時間,減少陰道出血量,降低胎盤胎膜殘留率,且并發癥少。

