觀察結合認知行為療法與藥物治療在腦卒中后睡眠障礙的效果評價
聶永霞 宋志萍
(濱州市第二人民醫院(沾化區人民醫院),濱州,256800)
腦卒中屬于急性腦血管疾病,是因腦部血管突然破裂或由于血管阻塞造成血液無法流入大腦而誘發的腦組織損傷。資料顯示[1],腦卒中后有20%~40%的患者會出現程度不同的睡眠障礙,特別是神經功能缺損、高齡患者,睡眠障礙發病率極高,由此可見,及時采取措施治療對改善腦卒中后睡眠障礙至關重要。選取濱州市第二人民醫院收治的腦卒中后睡眠障礙患者43例采用藥物結合認知行為療法治療后,現將結果報道如下。
1 資料與方法
1.1 一般資料 選取2017年12月至2019年1月濱州市第二人民醫院收治的腦卒中后睡眠障礙患者86例作為研究對象,采用隨機數字表法隨機分為觀察組和對照組,每組43例,對照組中男25例,女18例,年齡46~74歲,平均年齡(51.43±1.82)歲;病程2~4個月,平均病程(3.02±0.47)個月。觀察組中男23例,女20例,年齡47~73歲,平均年齡(51.87±1.41)歲;病程1~6個月,平均病程(3.11±0.41)個月,一般資料經比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組 提供常規治療:1)為患者創建舒適的睡眠環境,維持病房安靜,調節室溫為20~24 ℃,若發現患者夜間出現夜尿頻多、頭痛、呼吸困難與肢體疼痛等癥狀,且睡眠受到影響時,需給予對癥處理;2)將不使用的儀器關閉,避免噪聲干擾;3)盡量在患者自然覺醒時開展治療及護理操作,以減輕不良刺激,保障睡眠效果;4)在不干擾治療效果的基礎上,患者入睡前8 h不給予利尿劑、中樞神經興奮劑,以免使患者的休息受到影響;5)采取常規治療措施,例如對癥治療、抗凝、控制血糖血壓、康復治療以及營養支持等;同時給予艾司唑侖片口服治療,用藥劑量為1 mg,于睡前30 min指導患者服用。
1.2.2 觀察組 在上述指標基礎上實施認知行為療法:1)評估睡眠認知:醫護人員與患者加強溝通,以掌握患者對睡眠的認知程度,并對患者產生歪曲/錯誤認知的原因進行分析,糾正患者錯誤的睡眠認知,與患者共同制定出休息-睡眠方案,幫助患者養成良好的睡眠行為,進而保持理想的睡眠狀態;2)睡眠衛生教育:對患者開展睡眠健康教育,主要內容包括飲食、活動和飲酒等,還包括光線、噪聲等環境因素,囑咐患者入睡前不飲酒吸煙,不服用含有咖啡因的藥物或食物,入睡前切忌過飲或過飽,不開展劇烈鍛煉或活動;3)刺激控制干預:減少與睡眠無關的活動,將床的誘導睡眠信號功能充分發揮出,例如患者困倦時方可入睡,入睡時臥床,若患者無法在15~20 min內入睡便離開床,且每日清晨能按時起床,則不于床上開展與睡眠無關的活動;4)睡眠限制:日常巡視病房時,需與患者熱情溝通,采取適當的刺激干預,使患者昏昏欲睡的狀態轉為清醒,進而使白天睡眠時間減少,最終改善夜間睡眠狀態。
1.3 觀察指標 治療前后抽取患者晨起5 mL空腹靜脈血,待高速離心后再留取血清,通過高效液相-電化學檢測器對5-HT水平進行檢測,通過酶聯免疫吸附法對BDNF水平進行檢測。參考睡眠質量指數評價睡眠質量,總分為21分,評分愈低,表明睡眠質量愈佳。
1.4 療效判定標準 顯效:夜間睡眠時間>7 h且入睡時間<30 min,夜間無驚醒且睡眠深沉,清醒后精力充沛;有效:夜間睡眠時間為5~7 h,但入睡時間>30 min,夜間驚醒1~2次,晨起后存在輕微疲倦感;無效:睡眠障礙未見明顯改善或病情加重。
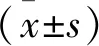
2 結果
2.1 治療效果 觀察組顯效22例,有效19例,無效2例,總療效為95.35%,對照組上述指標分別為16例,19例和8例,總療效為81.40%。對照組總療效與觀察組比較差異有統計學意義(P<0.05)。
2.2 睡眠質量指數 2組患者治療后的睡眠質量指數比較,差異有統計學意義(P<0.05)。見表1。
2.3 血清學指標 對照組治療后的血清學指標與治療后的觀察組比較,差異有統計學意義(P<0.05)。見表2。
3 討論
本次觀察組患者在藥物治療的前提下聯合采用認知行為療法,而對照組僅接受常規治療,結果提示觀察組總療效為95.35%,對照組為81.40%,說明觀察組治療方案能獲得更理想的療效,有助于病情恢復。5-HT和BDNF是誘發情緒、神經等方面障礙的重要遞質,卒中后睡眠覺醒系統發生紊亂,BDNF和5-HT分泌受到影響而急劇降低,進而引起諸多不良情緒。通過比較2組睡眠質量指數得出,2組治療后的睡眠質量指數均有不同程度的改善,但觀察組改善程度更加理想,另外,觀察組治療后的5-HT、BDNF水平均顯著高于對照組,進一步驗證藥物治療結合認知行為療法能糾正睡眠障礙,使患者的睡眠狀態得到合理調節,進而恢復身體功能。王璞,周佩洋,張貴斌[3]研究指出,認知干預能使患者不良心理狀態與信念得到糾正,引導與啟發患者理性思考,進而消除擔心肢體殘疾而產生的不良情緒,最終增強患者的自信心,使之正視自身的疾病,養成科學的睡眠行為習慣,擺脫失眠的困擾;另外,認知干預還可幫助患者養成規律的生活習慣,延長睡眠時間,提高睡眠質量,配合藥物治療,能進一步鞏固療效,使患者早日康復。
總之,對腦卒中后睡眠障礙患者施以藥物治療及認知行為療法作用確切,建議進一步普及。
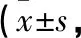
表1 2組患者睡眠質量指數比較分)
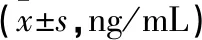
表2 2組患者血清學指標比較

