尿肝素結合蛋白在尿源性膿毒血癥中的診斷價值
沈悅凡 李輝 姚自翔 向安平 邵四海 沈玲玲 鐘歡
尿路感染后可出現膿毒血癥或休克,同時伴有全身炎癥反應綜合征(SIRS)[1]。尿源性膿毒血癥占所有膿毒血癥的9%~31%,其主要原因是泌尿系梗阻和侵入性操作等,主要病菌是革蘭陰性菌[2]。目前對尿源性膿毒血癥的診斷,主要依靠病史、SIRS和血炎癥指標。研究表明,SIRS診斷嚴重膿毒血癥的靈敏度為0.875;但特異度不高,不能區分細菌感染與病毒感染,也不能區分細菌感染與創傷、急性胰腺炎、急性缺血再灌注等[3-4]。血炎癥指標降鈣素原(PCT)、C反應蛋白(CRP)等不能反映尿源性膿毒血癥的來源,而尿液培養結果雖可靠,但報告常常滯后,不能滿足疾病快速診斷的要求。肝素結合蛋白(heparin-binding protein,HBP)是中性粒細胞被激活后分泌的、具有殺菌活性的蛋白質[5]。有研究表明,HBP檢測對泌尿系感染具有一定的診斷價值,有可能成為泌尿系感染的新標志物[6-7]。本研究收集尿源性膿毒血癥患者的尿標本,檢測其HBP水平,評價其在尿源性膿毒血癥中的診斷價值,現將結果報道如下。
1 對象和方法
1.1 對象 選取2015年2月至2018年8月在本院就診的69例尿源性膿毒血癥、114例單純尿路感染患者為研究對象。尿源性膿毒血癥患者中無器械操作21例,有器械操作48例。尿源性膿毒血癥的納入標準:(1)符合2014年《中國泌尿外科疾病診斷治療指南》中的診斷標準[8];(2)有 SIRS 表現;(3)泌尿系梗阻、泌尿系操作后或有泌尿系感染證據(尿WBC升高或尿培養陽性);(4)有血流感染證據(血培養陽性、血常規+CRP符合感染特點或PCT升高明顯)。排除標準:(1)術前有SIRS表現;(2)泌尿道有留置物;(3)合并危及生命的其他嚴重疾病;(4)有其他部位感染。單純尿路感染的納入標準:(1)有泌尿系感染癥狀,如尿頻、尿急、尿痛或排尿酸脹感;(2)尿WBC高于正常值。排除標準:(1)有SIRS表現;(2)泌尿道有留置物;(3)合并危及生命的其他嚴重疾病;(4)有其他部位感染。本研究取得所有患者知情同意,且經醫院醫學倫理委員會審批通過。
1.2 檢測方法 收集患者血標本,送檢驗科進行PCT檢測。收集患者2份中段尿標本,一份送檢驗科進行尿液分析;另一份放入10ml離心管,3 000r/h離心10min,取上清液存于-80℃冰箱內待檢。采用ELISA法檢測尿HBP水平,HBP測定試劑盒購自杭州中翰盛泰醫療器械有限公司;在酶標包被板上準確加樣,分別設空白孔(不加樣品及酶標試劑)、標準孔(加入稀釋標準品)、待測樣品孔(加入稀釋尿液標本),按照試劑盒操作步驟進行,加酶顯色后利用酶標儀(Bio Tek公司)測定各孔的吸光度,以標準物的濃度為橫坐標、吸光度值為縱坐標,在坐標紙上繪制標準曲線,利用標準曲線計算出待測樣品濃度。
1.3 統計學處理 應用SPSS 21.0統計軟件。計量資料不符合正態分布,用 M(P25,P75)表示,組間比較采用Kruskal-Wallis H檢驗或Mann-Whitney U檢驗;計數資料比較采用χ2檢驗。繪制ROC曲線,評價尿HBP、血PCT對尿源性膿毒癥的診斷效能。P<0.05為差異有統計學意義。
2 結果
2.1 3組患者一般情況及血、尿指標比較 無器械操作組、有器械操作組、單純尿路感染組患者性別、年齡比較,差異均無統計學意義(均P>0.05)。尿HBP、尿WBC及血PCT比較,差異均有統計學意義(均P<0.05),其中無器械操作組尿HBP、血PCT均高于單純尿路感染組(均P<0.05),尿WBC低于單純尿路感染組(P<0.05),尿 HBP 高于有器械操作組(P<0.05);有器械操作組血PCT高于單純尿路感染組(P<0.05),尿WBC低于單純尿路感染組(P<0.05),見表1。
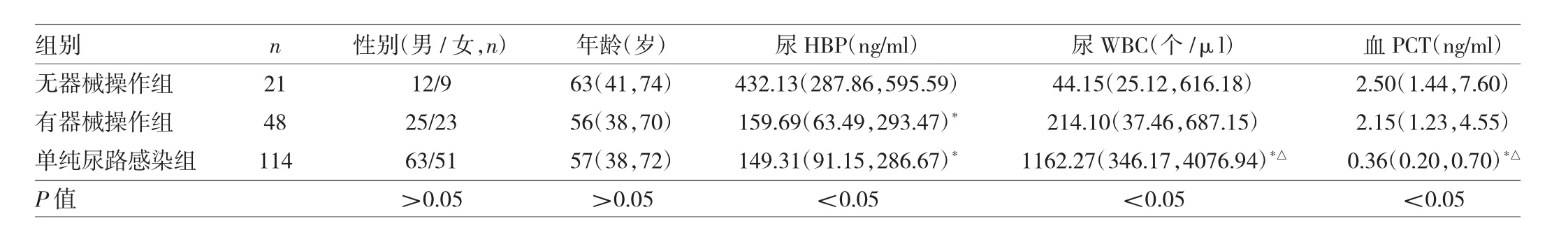
表1 3組患者一般情況及血、尿指標比較
2.2 尿HBP、血PCT對尿源性膿毒血癥的診斷效能比較 尿HBP診斷尿源性膿毒血癥的AUC為0.400,截斷值為206.67ng/ml,靈敏度為0.580,特異度為0.675;血PCT診斷尿源性膿毒血癥的AUC為0.949,截斷值為0.99ng/ml,靈敏度為0.826,特異度為0.947,見圖1a。尿HBP診斷無器械操作尿源性膿毒血癥的AUC為0.877,截斷值為 303.03ng/ml,靈敏度為 0.762,特異度為0.781;血PCT診斷無器械操作尿源性膿毒血癥的AUC 為 0.962,截斷值為 1.02ng/ml,靈敏度為 0.857,特異度為0.947,見圖1b。尿HBP診斷有器械操作尿源性膿毒血癥的AUC為0.479,截斷值為437.70ng/ml,靈敏度為0.146,特異度為0.939;血PCT診斷有器械操作尿源性膿毒血癥的AUC為0.944,截斷值為0.99ng/ml,靈敏度為0.813,特異度為0.947,見圖1c。
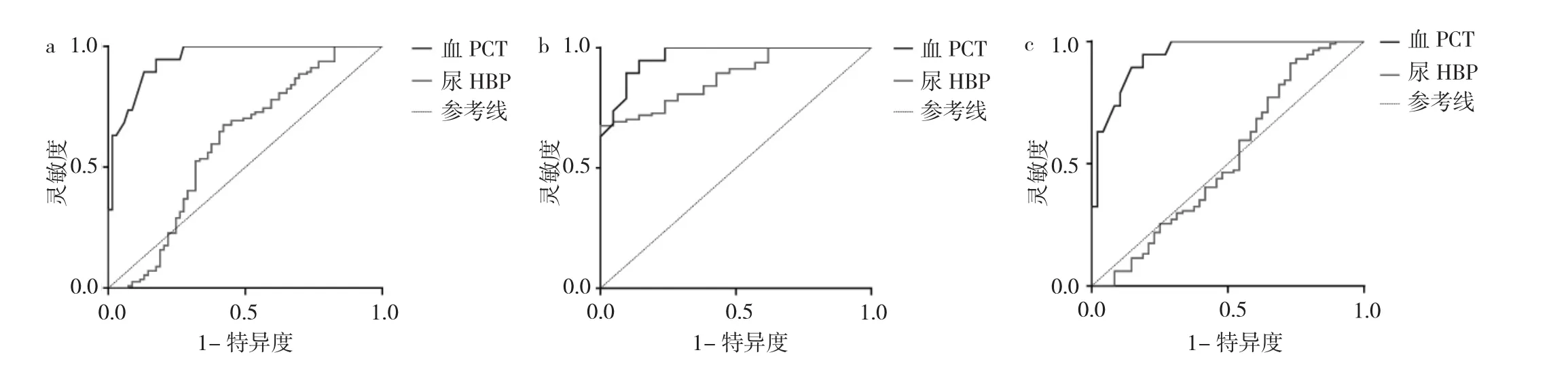
圖1 尿HBP、PCT診斷尿源性膿毒血癥的ROC曲線(a:尿源性膿毒血癥;b:無器械操作尿源性膿毒血癥;c:有器械操作尿源性膿毒血癥)
3 討論
膿毒血癥是機體對細菌感染的一種過激炎癥反應。學者們針對該特點發現了一系列診斷標志物,以提高早期診斷、指導治療及改善預后。相關研究發現,發病2h內血WBC及中性粒細胞明顯降低,此后逐步回升,這兩個指標可作為尿膿毒血癥最簡單、可靠的早期預警指標[9]。CRP與PCT是目前臨床上常用的標志物,均在細菌感染后24h達最高峰,但CRP的特異度較低,在類風濕、腫瘤、創傷、大手術后的患者中均可升高。一項薈萃分析結果表明,PCT的靈敏度及特異度均高于CRP,是目前診斷細菌性膿毒血癥最有效的標志物[10]。然而,PCT對膿腫、真菌感染、結核感染的靈敏度較低,對外科手術后并發膿毒血癥的特異度也較低[11]。目前正處在研究階段或已在臨床初步應用的其他標志物還有LPS 結合蛋白、IL-6、IL-8、IL-10、D-二聚體、CD14、CD13等,它們各有優劣[12]。以上各種標志物均從血液中檢測;由于膿毒血癥引起SIRS的特點,目前很少通過其他途徑檢測的標志物,不能直接反映膿毒血癥的來源。
HBP主要存在于中性粒細胞的分泌顆粒和嗜天青顆粒中,遇細菌感染時釋放入血漿,具有趨化因子活性,可激活巨噬細胞和單核細胞;HBP還能與毛細血管內皮細胞相互作用,增加血管通透性。體內實驗證明,纖維蛋白原和A型鏈球菌M1蛋白復合體可激活HBP,引起組織水腫,進而導致嚴重的臟器損傷。研究表明,在細菌感染進展為膿毒血癥的過程中,血漿HBP水平明顯升高[13]。HBP是器官功能衰竭和膿毒血癥進展的早期預警指標,其血漿濃度>30ng/ml時,靈敏度和特異度分別為0.78、0.95[13-14]。亦有研究表明,尿HBP水平與泌尿系感染有關,尿路感染患者尿HBP水平明顯高于正常人[6]。
本研究通過測定尿HBP水平變化,尋找HBP診斷尿源性膿毒血癥的截斷值。有器械操作尿源性膿毒血癥患者與單純尿路感染患者尿HBP水平比較,差異無統計學意義;可能是有器械操作尿源性膿毒血癥患者術前無嚴重感染,而是由于術中腔內壓力升高導致尿液反流、細菌入血,或術中操作引起膿毒血癥。可見,尿HBP對有器械操作尿源性膿毒血癥的診斷意義不大。無器械操作組與有器械操作組患者尿WBC水平差異無統計學意義,但兩組均低于單純尿路感染組;可見,尿WBC對尿膿毒癥的診斷意義不大。究其原因,泌尿外科收治的尿源性膿毒血癥患者多是泌尿系結石導致的,而結石梗阻段以下的尿WBC可能正常。進一步分析尿HBP、血PCT對尿源性膿毒血癥的診斷效能,結果發現尿HBP診斷無器械操作尿源性膿毒血癥的AUC、靈敏度、特異度分別為 0.877、0.762和 0.781,略低于血PCT的0.962、0.857、0.947。雖然尿HBP的診斷效能不如血PCT,但是尿HBP可以反映膿毒血癥的來源,有利于進一步追查膿毒血癥的原發感染灶。尤其是對于尿路梗阻引起的尿源性膿毒血癥患者,尿WBC可能正常,而尿HBP可作為尋找原發感染灶的新標志物。
綜上所述,尿HBP對無器械操作尿源性膿毒血癥有診斷價值,對有器械操作尿源性膿毒血癥的診斷效能不佳。

