42例盆腔結核臨床特點分析
明立華 盧媛媛
【摘 要】 目的:分析盆腔結核患者的臨床特點,了解發生誤診的原因,提高該病的診斷及治療水平。方法:以2017年6月至2018年6月本院收治的42例盆腔結核患者為研究對象。整理所選患者的病例資料,分析其臨床表現、輔助檢查以及診治情況并進行總結。結果:發病年齡以20~40歲為主,首發癥狀為腹部包塊、腹痛、腹脹、月經不調及不孕,部分伴有食欲減退及發熱、盜汗等全身癥狀。所選42例患者,其中7例(16.7%)患者盆腔積液中經改良抗酸染色明確診斷;5例(11.9%)患者手術后行病理組織學檢查明確診斷;19例(45.2%)患者行影像學及結核病原學,結合臨床表現明確診斷;5例(11.9%)患者合并肺結核,4例(9.5%)患者合并腰椎結核,2例(4.8%)患者合并腸結核。18例(42.9%)患者誤診為其他疾病,誤診率較高。本研究42例患者均進行全程正規的抗癆治療,其中12例患者病情較重,經抗癆后手術治療,后繼續抗癆治療。經過治療后,35例(83.3%)治愈、4例(9.5%)中斷治療、3例(7.1%)失訪。結論:盆腔結核患者具有不典型的臨床表現,診斷時容易發生誤診的情況,建議臨床醫生對于疑似病例,選擇合適的檢查方法提高診斷準確率,指導臨床治療。
【關鍵詞】 盆腔結核;臨床表現;誤診
一直以來,我國的結核病發生率較高。尤其是近年來經濟發展流動人口增多,糖尿病發病率的升高,耐藥結核菌的出現等因素,均增加了結核病的發病率。當前結核病的流行較為嚴峻。盆腔結核是全身結核的表現之一,占全身結核的1.32%。盆腔結核多屬于繼發性感染,原發性感染較為少見,往往繼發于肺結核、腹腔結核以及骨關節結核病[1]。盆腔結核發病后,并無典型的臨床表現,癥狀較為隱匿,且病程遷延,相關實驗室檢查方法對盆腔結核缺乏敏感性及特異性,因此臨床診斷該病較為困難,容易發生漏診誤診的情況,進而發生過度治療或延誤治療的情況,引起不良預后[2]。筆者以本院42例盆腔結核患者為例,進行回顧性分析,總結其臨床表現、輔助檢查以及診治情況,以期為臨床提供參考,提高對盆腔結核的認識,提高診斷準確率,指導臨床治療。
1 資料與方法
1.1 一般資料
以2017年6月至2018年6月本院收治的42例盆腔結核患者為研究對象,所選患者行血CA125、胸部影像學檢查、腹水細胞學涂片檢查、結核菌素試驗、結核分枝桿菌抗體檢測等相關輔助檢查,明確診斷為盆腔結核。42例盆腔結核患者中,年齡為16~64歲,其中<20歲患者2例(4.8%),20~40歲患者32例(76.2%),40歲以上患者8例(19.0%);患者病程為1月~3年;婚姻狀況,已婚35例、未婚7例;既往有結核病史6例,其余否認結核病接觸史。
1.2 臨床癥狀及體征
本文所選42例盆腔結核患者,主要臨床癥狀包括腹部包塊、腹部脹痛、低熱、乏力、消瘦、月經量改變以及不孕,未發現全身中毒癥狀。具體臨床癥狀為,腹部包塊有31例(73.8%),腹部脹痛37例(88.1%),低熱28例(66.7%),月經量變化26例(61.9%),不孕34例(81.0%)。26例月經量變化的患者中,月經量過多5例,月經量過少17例,陰道不規則出血2例,閉經2例。
1.3 輔助檢查
1)影像學檢查:42例患者行X胸片檢查,發現陳舊性結核病灶5例(11.9%),肺部炎癥4例(9.5%),少量胸水者3例(7.1%),胸腹結核者2例(4.8%)。31例(73.8%)患者行CT檢查,提示盆腹腔積液。25例(59.5%)患者行婦科超聲檢查,提示盆腔占位性病變。
2)實驗室檢查:33例(78.6%)患者CA125升高,抗結核治療4周后均明顯下降。30例(71.4%)紅細胞沉降率增快,28例(66.7%)行結核菌素純蛋白衍生物(PPD)試驗陽性,其中強陽性1例(2.4%)、陽性27例(64.3%)。29例(69.0%)行腹腔穿刺或陰道后穹隆穿刺,27例(64.3%)抽出盆腔積液,檢查均提示為滲出液,其中22例(52.4%)腺苷脫氨酶(ADA)升高,直接涂片抗酸染色未找到抗酸桿菌,7例(16.7%)改良抗酸染色找到結核桿菌,4例(9.5%)結核桿菌培養陽性。盆腔積液病理檢查均未找到癌細胞。
1.4 統計學分析
本研究數據均為計數資料,錄入SPSS 19.0統計學軟件中進行卡方檢驗,以P<0.05表示差異具有統計學意義。
2 結果
2.1 診斷方法及結果
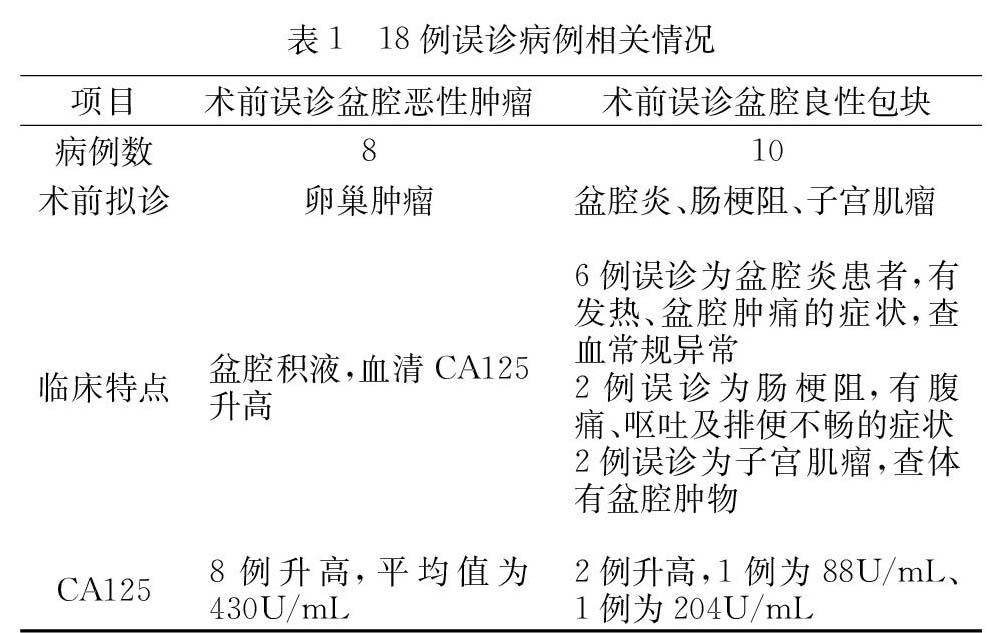
2.1.1 誤診情況 本研究42例患者,14例(33.3%)患者初步診斷為盆腔結核,10例(23.8%)患者初步診斷為疑似盆腔結核,18例(42.9%)患者誤診為其他疾病。其中18例誤診患者中,8例(19.0%)誤診為卵巢腫瘤,6例(14.3%)誤診為盆腔炎,2例(4.8%)誤診為腸梗阻,2例(4.8%)誤診為子宮肌瘤。其中術前誤診為惡性腫瘤為19.0%,與誤診為盆腔良性病變23.9%,比較差異不顯著(P>0.05)。
2.1.2 確診方法 本研究所選42例患者,其中7例(16.7%)患者盆腔積液中經改良抗酸染色明確診斷;5例(11.9%)患者手術后行病理組織學檢查明確診斷;19例(45.2%)患者行影像學及結核病原學,結合臨床表現明確診斷;5例(11.9%)患者合并肺結核,4例(9.5%)患者合并腰椎結核,2例(4.8%)患者合并腸結核。結果提示經影像學診斷率為45.2%,明顯高于其他診斷方法,差異顯著(P<0.05)。詳見表1。
2.2 手術方式及預后
本研究42例患者病人均進行全程正規的抗癆治療,其中12例患者病情較重,經抗癆后手術治療,后繼續抗癆治療。經過治療后,35例(83.3%)治愈、4例(9.5%)中斷治療、3例(7.1%)失訪。
3 討論
盆腔結核臨床癥狀特異性較差,各種輔助檢查的敏感性不高,臨床上與一些常見婦科病容易混淆,造成誤診或漏診[3]。經過諸多臨床實踐研究,盆腔結核患者仍存在一些獨特的臨床特點:1)該病患者年齡多以年輕患者居多,本研究亦證實這一點,其中20~40歲患者32例,占總數的76.2%。2)患者多有不孕、月經不調以及閉經的表現,本患者中不孕34例,陰道不規則出血2例,閉經2例。該類患者應重點檢查輸卵管阻塞、宮腔粘連,必要時需選取病變組織行病理組織學檢查并明確診斷。3)盆腔結核患者,多伴有消耗性疾病的臨床表現。4)患者多有結核病史,或者接觸結核病患者的接觸史,X線胸片均提示有陳舊性肺結核。5)盆腔結核患者查體會發現盆腹腔存在異常腫物及腹水。6)誤診率較高,本研究18例(42.9%)患者誤診為其他疾病,表明該病誤診率較高。其中腹脹、腹水和盆腔包塊三聯征是結核性腹膜炎的臨床特點,同時又是卵巢癌最常見的臨床表現和體征。盆腔結核包塊容易與結核性腹膜炎及卵巢癌患者,容易存在混淆。因此,對于具有以上臨床特點的患者,應進行進一步的輔助檢查,鑒別診斷明確診斷。
盆腔結核臨床表現缺乏特異性,且一些無創檢查手段缺乏敏感性,部分患者需要腹腔探查或經手術證實診斷。有學者提出當臨床上盆腔腫塊與卵巢癌不能鑒別時,應及早行腹腔鏡做病理檢查。但另一方面,盆腔結核的治療原則是早期聯合規律適量及全程抗結核治療,手術不是治療適應癥。因此,手術前若能明確診斷結核,進而可避免手術治療,對患者十分有益。當患者出現腹脹、腹痛以及腹部腫塊時,不能忽視生殖器結核的可能性。此時,需行相關檢查鑒別診斷,盡力避免手術確診。
近年來微創技術的發展,腹腔鏡下盆腹腔病灶活檢的開展,使得相關婦科疾病的檢查更加便捷,減少患者的創傷,更利于臨床上明確診斷。
總之,盆腔結核患者發病率上升,臨床表現不典型,容易出現誤診,臨床上應加強對盆腔結核疾病臨床特點的認識,如患者合并盆腔積液、腫物等情況,應考慮到結核病的可能,盡力完善相關檢查明確診斷,進而早發現早治療,促進盆腔結核患者的康復。
參考文獻:
[1] 陳美群,龔美琴,高浩成,等.女性生殖器結核的診斷和治療[J].醫學綜述,2014,20(12):2196-2199.
[2] 蘇莉.女性盆腔結核性包塊鑒別診斷及治療研究進展[J].中華醫院感染學雜志,201,23(19):4858-4860.
[3] 劉琦,王安明,章瓊,等.盆腹腔結核25例臨床分析及文獻復習[J].中華婦產科雜志,2011,46(01):62-64.

