急性嗜酸粒細胞性肺炎1例并文獻復習
張恩花
首都醫科大學密云教學醫院呼吸科,北京 101500
急性嗜酸粒細胞性肺炎(acute eosinophilic pneumonia,AEP)是1989年首先由Alien等[1-2]提出并命名的。臨床上以進展迅速、癥狀重,易誤診為感染性疾病,但早期診斷,規范治療后預后良好為特征受到臨床醫師的重視。自本病首次報道后,歐美及日本相繼有報道,但國內報道甚少。現將本院發現的1例報道如下,并進行文獻復習總結。
1 臨床資料
患者于入院10d前無明顯誘因出現喘息、咳嗽、咳大量白黏痰,伴不能平臥,發熱,體溫最高39℃,無胸痛、心悸,無盜汗、咯血,無尿少。9d前就診當地中醫院,查血常規:WBC:12×109/L,N:71.1%,CRP 88mg/L,胸片提示雙側片絮狀模糊陰影(見圖1),8d前行胸部CT(見圖2)示雙肺模糊陰影進展,雙側胸腔積液,患者病情急重,于7d前轉北京某上級醫院急診就診。就診期間復查血常規:WBC:8.78×109/L,N:57%,檢查EB病毒核酸檢測(+)、嗜肺軍團菌核酸檢測(+),肺炎衣原體核酸檢測(-)、肺炎支原體核酸檢測(-)、巨細胞病毒核酸檢測(-)、人肺孢子菌核酸檢測(-),床邊胸片提示雙肺片絮狀陰影(見圖3)考慮重癥肺炎,予以頭孢西丁(2.0g/次,q8h靜點)抗感染效果不佳,后改用亞胺培南(0.5g/次,q6h靜點)聯合阿奇霉素(0.5g/次,每日1次靜點),聯合更昔洛韋(0.25g/次,q12h靜點)抗感染治療。患者體溫逐漸下降,但仍有咳嗽、咳痰,不能平臥,但喘息癥狀較前稍緩解,低熱,體溫降至38℃以下,治療有效,患者家屬表示回當地醫院繼續治療于后轉到我院急診,查血常規:WBC:9.16×109/L,N:56.8%,予以莫西沙星抗感染、化痰等對癥治療,為求進一步診治于2015年4月15日收入院。既往病史2012年診斷心肌梗死,平素規律口服冠心病2級預防用藥等治療。否認高血壓、糖尿病病史,否認肝炎、結核等傳染病病史。1992年因十二指腸潰瘍出血、穿孔行胃部分切除術。入院查體,T:37.2℃;P:78次/分;R:22次 /分;BP:113/73mm Hg神清,精神弱,端坐位,輕度喘息貌,消瘦體型,口唇發紺,雙肺叩診清音,雙肺呼吸音粗,可聞及濕性啰音,右側明顯。心界不大,心率78次/分,律齊,各瓣膜聽診區未聞及病理性雜音,腹軟,無壓痛、反跳痛及肌緊張,肝脾肋下未觸及,雙下肢輕度水腫。入院前2015年4月 14日,鈉:134mmol/L,鉀:3.38mmol/L,白蛋白:24.6g/L;2015年4月15日心電圖:竇性心律,大致正常;血氣分析,PH:7.51;PCO2:38mm Hg;PO2:47mm Hg;SO287%(未吸氧);入院時血常規,WBC:9.16×109/L;N:56.8%,EO:25.4%;完善胸CT檢查2015年4月16日(見圖4)雙肺胸膜下為主滲出陰影,外周明顯,反暈征;痰培養提示正常菌群,痰菌絲孢子陰性,便未見寄生蟲卵,抗核抗體全套陰性,ANCA陰性補體C3↓(0.83g/L),C4(0.07g/L),IgG 19.61g/L,過敏原總 IgE 497.6KU/L,PCT 0.74ng/mL,BNP 431.3pg/mL,血沉 32mm/h,六胺銀染色未找到肺孢子菌包囊,痰抗酸染色陰性。入院后診斷重癥肺炎,繼續亞胺培南(0.5g/次,q6h靜點)、阿奇霉素(0.5g/次,每日1次靜點)抗感染,效果欠佳,仍有發熱,體溫在38℃左右。入院后發現血常規中EO:25.4%,明顯升高,復習院前血常規結果,提示2015年4月7日及2015年4月11日血常規中EO%分別為12.7%及23.9%。EO%逐漸上升趨勢。患者及家屬拒絕支氣管鏡灌洗檢查。2015年4月16日外送上級醫院痰嗜酸粒細胞計數巨噬細胞31%,淋巴細胞2%,中性粒細胞21%,痰嗜酸粒細胞計數46%。考慮急性嗜酸粒細胞性肺炎,予以甲潑尼龍80mg,每日1次,連用3d,體溫于靜點甲潑尼龍第二天降至正常,2015年4月18日復查血常規EO%14.2%,改為40mg,每日一次,連用3d,2015年4月20日復查血常規EO%降至正常為1.2%(血常規對比表1),2015年4月21日及2015年4月24日復查胸片(見圖5)雙肺炎癥較前吸收,繼續40mg,每日一次,連用7d。2015年4月27日復查胸CT(見圖6)雙側肺部磨玻璃影較前吸收,復查2015年4月29日痰嗜酸粒細胞計數巨噬細胞57%,淋巴細胞為0,中性粒細胞為41%,痰嗜酸粒細胞計數為2%。患者改為口服醋酸潑尼松龍片,40mg,每日1次,于2015年5月3日出院。(見圖7)2015年6月16日復查胸CT雙肺磨玻璃樣病變基本吸收,囑患者每1周減5mg。隨訪2年復查胸CT(見圖8)患者無復發,隨訪3年患者無復發。
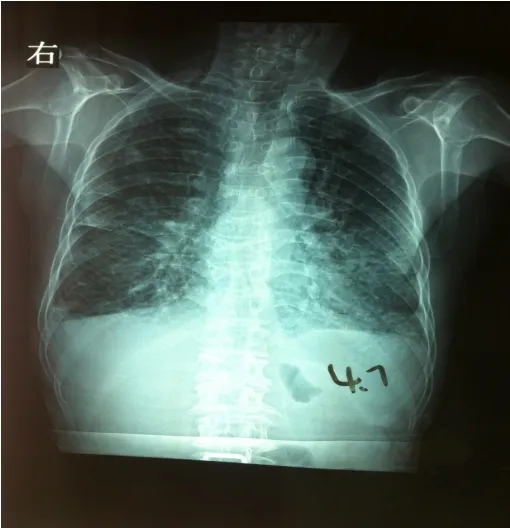
圖1 2015-4-7雙下肺模糊陰影

圖2 2015-4-8胸CT:雙肺磨玻璃影,雙側胸腔積液
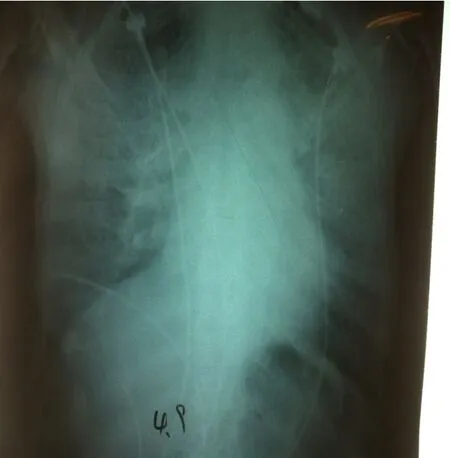
圖3 2015-4-9床邊胸片:雙肺模糊陰影較前加重
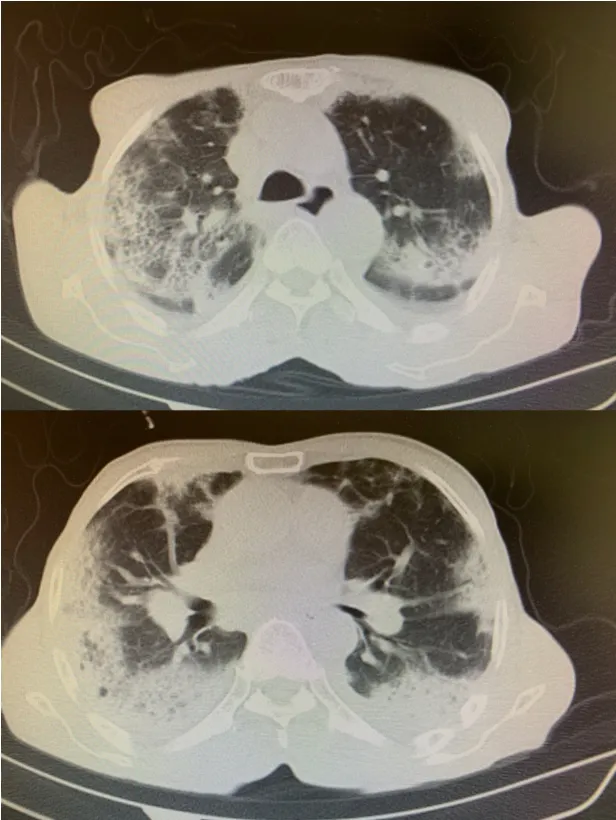
圖4 2015-4-16胸CT:雙側肺部胸膜下為主滲出陰影
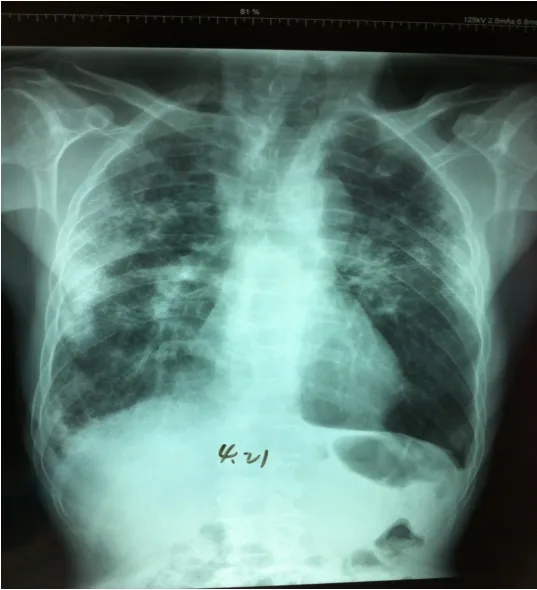
圖5 2015-4-21胸片及2015-4-24胸片雙肺炎性病變較前吸收
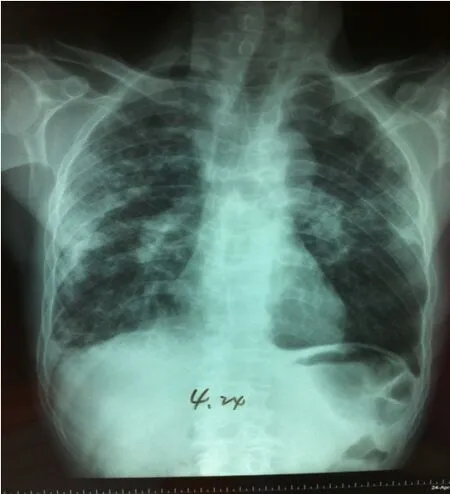
圖6 2015-4-27胸CT:雙肺滲出影較前吸收

圖7 2015-6-16胸CT:雙肺陰影較前進一步吸收
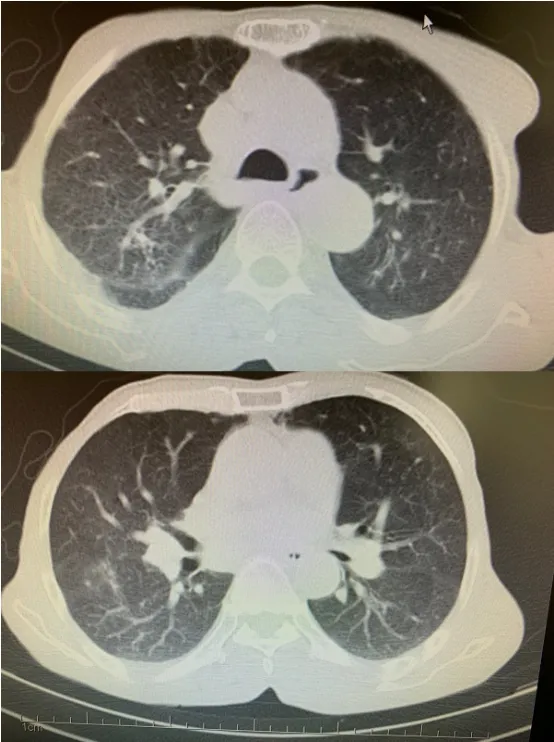
圖8 2017-6-17胸CT雙肺病變未復發
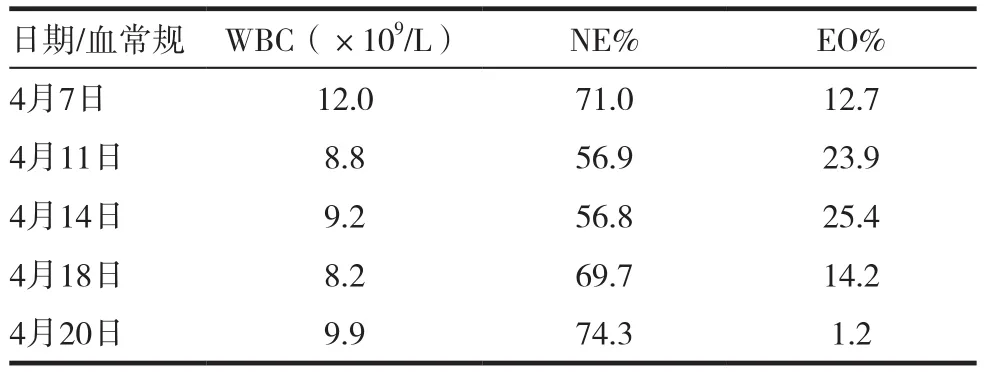
表1 患者血常規變化
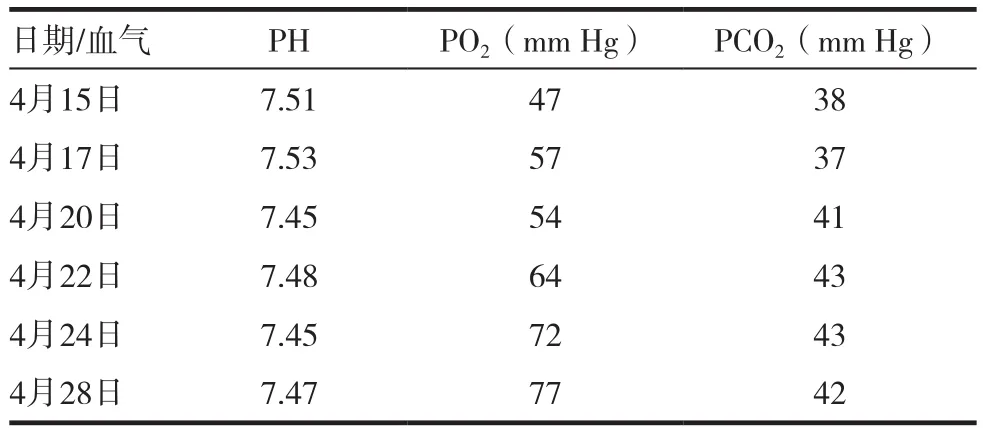
表2 患者血氣分析變化
2 文獻復習
急性嗜酸粒細胞性肺炎是一種少見的嗜酸粒細胞性肺疾病。外周血嗜酸粒細胞遲發性增高是急性嗜酸粒細胞性肺炎的主要特征之一。由于臨床對其認識不足,容易漏診和誤診。急性嗜酸粒細胞性肺炎是嗜酸粒細胞性肺炎中的一種,發病率為1/1 00 000[3],文獻報道,患者平均年齡29~30歲[4-6],但各年齡段均可發病。性別差異不明顯。病因未明,多發生于健康人。無哮喘病史,治療后不復發。有部分個案報道,與某些藥物[7-8]或吸入因素[6,9,10]有關。而香煙煙霧暴露可能與 AEP 的發生直接相關[11]。AEP一般呈急性發病,往往引起急性呼吸衰竭,臨床上易被誤診為重癥細菌性肺炎[12]或急性呼吸窘迫綜合征[13]。Allen在1989年提出病程不超過1周。但在Philit等[4]報道的22例AEP患者分析中發現,患者癥狀7~30d。有學者認為 AEP 診斷標準中的癥狀持續時間可包括1個月[14-15]。臨床主要表現為發熱、噴嗽、呼吸急促,呼吸困難,可迅速進展為危及生命的呼吸衰竭[16]。患者多有發熱,平均38℃。2/3的患者有胸膜炎樣胸痛,半數患者肌痛。體格檢查中通常可見呼吸急促,80%的患者肺部聽診可聞及爆裂音[17],所有患者均有低氧血癥。多數患者癥狀明顯時外周血嗜酸粒細胞正常或降低,但在病后5~30d,可分別出現。病程早期胸片可見網格影、Kerley's B 線和少量胸腔積液,隨之影像學表現為網格影和肺泡浸潤影。胸部CT可表現為彌漫性間質浸潤影、片狀肺泡浸潤影或彌漫性磨玻璃影[18],外周明顯。文獻報道約50%的患者出現胸腔積液,并在1個月內恢復正常[4-5]。AEP患者的BALF中,嗜酸粒細胞比例明顯升高,文獻報道占25%~63.9%[19-20]。BALF中嗜酸粒細胞大于25%為診斷AEP的可靠依據。
3 討論
本例患者老年,急性發病,臨床表現為發熱、咳嗽、咳痰,進行性呼吸困難;血氣分析示I型呼吸衰竭;胸部CT可見雙肺多發斑片影、外周明顯,反暈征,雙側胸腔積液;經多種抗感染治療無效。但該例患者拒絕行支氣管鏡檢查,最后通過痰嗜酸粒細胞計數來初步診斷,本例患者口服激素治療后,癥狀及影像學表現明顯好轉,隨訪36個月,患者無復發。符合急性嗜酸粒細胞性肺炎的特點,與文獻報道用BALF嗜酸粒細胞性計數及肺活檢來診斷不太一致。而良好的治療轉歸是AEP的又一特征,與大多數文獻一致。該患者起病雖急,但病因隱匿,無吸煙史、無用藥史及其他吸入因素,故給臨床診斷帶來困難,而且易誤診。文獻報道AEP雙側病變較多,該例患者雖為雙側肺部受累,雙側胸腔積液,但患者低蛋白血癥、BNP高,進一步增加了臨床診斷的困難,增加誤診率。臨床工作中,應加強對臨床表現不典型的 AEP 的診斷及鑒別診斷意識。雖文獻報道BALF為診斷主要手段,經病理確診的AEP病例并不多見,胸水[21],及痰中嗜酸粒細胞計數來診斷也少見。當行支氣管鏡檢查困難或無法行此項檢查時,痰嗜酸粒細胞計數不失為一種有效的診斷手段。而早期明確診斷,早治療,提高治愈率。
本例患者年齡70歲,較大多數文獻報道年齡偏大,至今全球報道的病例總結中,AEP在各年齡段均有發病[4-6,21],但臨床數據多來自于高發年齡段,即青年人,而老年患者的臨床特征總結甚少。對于發熱、雙肺病變,除了感染性疾病外,需除外其他疾患可能,對外周血嗜酸粒細胞增高患者,需高度重視,監測嗜酸粒細胞變化,盡早做支氣管鏡肺泡灌洗嗜酸粒細胞計數檢查,盡早發現此病可能。當患者年齡大,無法行支氣管鏡灌洗檢查時,痰嗜酸粒細胞計數檢查也是一種診斷急性嗜酸性粒細胞性肺炎的診斷手段,當患者抗感染治療效果差時需重新考慮診斷,完善相關檢查,盡早發現此病可能。急性嗜酸粒細胞性肺炎是一種少見病,糖皮質激素治療有效,治愈后無復發,預后良好。

