以家庭為中心的教育干預在癲癇患兒中的應用
周進芳,張旭,劉潔,鮑瑩
(南京醫科大學附屬兒童醫院神經內科,江蘇 南京 210008)
癲癇是一種以短暫性、突然性、反復性發作為特征的中樞神經系統功能失常的慢性疾病。目前,我國兒童癲癇發病率約為37/10萬,患病率為3‰~7‰[1]。由于該病病程較長,且易反復癇性發作,容易損傷大腦功能,甚至會對智力造成一定損害,嚴重威脅患兒健康[2]。研究[3]發現,對癲癇患兒采用抗癲癇藥物治療雖可一定程度上控制發作,但同時也會產生新的問題,如長期用藥的擔憂、認知功能障礙等。近年來,以家庭為中心的教育干預在控制腎病綜合征、哮喘等慢性病患兒的病情發展,改善軀體狀況方面顯示出較好作用[4-5]。為有效預防和控制疾病進展,本研究對癲癇患兒實施以家庭為中心的教育干預,效果令人滿意。先報告如下。
1 資料與方法
1.1 一般資料
選取2017年6月至2018年6月南京醫科大學附屬兒童醫院收治的癲癇患兒75例。病因:腦發異常41例;顱內感染27例;原因不明者7例;發作形式:全身發作33例;部分發作27例;未分類的發作15例。按入院時間分為對照組37例(2017年6月至2017年12月)和干預組38例(2018年1月至2018年6月)。對照組中,男性21例,女性16例;平均年齡(8.65±3.74)歲;雙親家庭35例,單親家庭2例;公費10例,自費27例。干預組中,男性23例,女性15例;平均年齡(8.91±3.53)歲;雙親家庭34例,單親家庭4例;公費13例,自費25例。兩組一般資料比較,差異無統計學意義(P>0.05)。
納入標準:(1)符合小兒癲癇分類診斷標準[6];(2)病程>6個月,且過去4個月服用抗癲癇藥物;(3)2個月內至少發作1次。排除標準:(1)有精神疾病或進行性神經疾病;(2)有腦外傷手術史,且使用其他中樞神經系統藥物。
1.2 方法
1.2.1 對照組 予以病房常規治療和護理,同時對父母進行用藥指導、日常生活注意事項、癥狀識別與應對等常規健康宣教;出院后進行電話隨訪,1次/月,主要對父母及患兒的問題和困難予以解答;出院后6個月(復診),向父母發放癲癇知識手冊。
1.2.2 干預組 在病房常規治療和護理基礎上實施以家庭為中心的教育干預,具體如下:(1)成立合作小組。選取神經科醫生、研究者、患兒責任護士及家長各1名,成立癲癇控制合作小組,組員間應建立良好的合作互動關系,其中神經科醫生主要負責患兒體檢、治療及半年后的復診工作;責任護士和研究者主要為患兒及家長提供相關信息,并解答疑惑;患兒家長主要負責提醒患兒規律服藥,及時告知其避開誘發因素,記錄癲癇發作情況,與醫務人員共同對患兒進行照料和管理。(2)個性化干預。入院第1天,由責任護士和研究者對患兒軀體健康狀況、癲癇知識掌握情況、服藥依從性進行仔細評估,而后對患兒及家長給予個性化指導,討論并回答問題,發放癲癇知識手冊;入院第2天,為患兒及家長耐心講解癲癇發作時的緊急應對方法,示范互動,組織集體觀看視頻;住院期間,針對患兒及家長在疾病認識、用藥知識、癥狀識別及應對、注意事項等方面掌握不足之處加強指導;癲癇治療是一個長期而漫長的過程,家長在此過程中很容易出現消極情緒,故在患兒出院當天,與家長討論交流并給予心理支持,幫助其樹立積極、健康的心態以應對疾病,同時向家長發放監督記錄表,指導并鼓勵每天記錄。
1.3 觀察指標
入院時及出院后3、6個月,通過電話回訪、門診復診的方式對兩組患兒癲癇知識掌握情況、服藥依從性及軀體健康狀況進行評估,對比分析入院時及出院后6個月的腦電圖結果。觀察指標有:(1)癲癇知識掌握情況:自行設計癲癇相關知識調查問卷,共19個題目,計算回答正確的題目數占總題目數的比率,比率越高則掌握情況越佳。(2)服藥依從性:基于臨床經驗和我國實際情況,結合相關文獻[7-8]自行設計服藥依從性量表。該量表共4個條目,采用4級評分法,1~4分依次表示“完全能做到”,“基本能做到”,“偶爾能做到”,“根本做不到”,評分越高則依從性越好。(3)軀體健康狀況:采用軀體功能和自我感覺健康狀況亞量表(中文版青少年癲癇患者生活質量問卷)評估,該亞量表共8個條目,每個條目含5個等級,總分100分,評分越高則健康狀況越佳。
1.4 統計學分析
2 結果
2.1 癲癇知識掌握情況
入院時,兩組患兒對癲癇知識掌握情況比較,差異無統計學意義(P>0.05)。出院后3、6個月,兩組患兒對癲癇知識的掌握情況均明顯改善(P<0.05),但干預組改善情況更為顯著(P<0.05)。見表1。
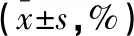
表1 兩組不同時間點對癲癇知識的掌握情況
*P<0.05,與入院時比較; #P<0.05,與對照組比較。
2.2 服藥依從性比較
入院時,兩組服藥依從性比較,差異無統計學意義(P>0.05)。出院后3、6個月,干預組服藥依從性評分明顯增加,且出院后6個月的評分顯著高于對照組,差異有統計學意義(P<0.05)。見表2。
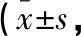
表2 兩組不同時間點服藥依從性評分比較分)
*P<0.05,與入院時比較; #P<0.05,與對照組比較。
2.3 軀體健康狀況
入院時,兩組軀體健康狀況比較,差異無統計學意義(P>0.05)。出院后3個月,兩組軀體健康狀況較入院時有所改善,出院后6個月明顯改善(P<0.05),但組間比較差異無統計學意義(P>0.05)。見表3。
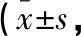
表3 兩組不同時間點的軀體健康狀況分)
*P<0.05,與入院時比較。
2.4 腦電圖情況
入院時,對照組腦電圖結果異常30例,正常7例;干預組腦電圖結果異常27例,正常11例,兩組比較,差異無統計學意義(P>0.05)。出院后6個月,對照組腦電圖結果異常24例,正常13例;干預組腦電圖結果異常14例,正常24例,兩組比較差異有統計學意義(P<0.05)。
3 討論
癲癇是兒童期常見神經系統疾病,由大腦神經元突發性異常放電所致,其病因較為復雜,通常認為與腦部疾病、遺傳因素、全身或系統性疾病等有關。目前,癲癇的治療以抗癲癇藥物為主,70%~80%的患兒在治療得當與依從性較好的情況下可以得到較好控制,但仍有20%左右的患兒經藥物治療未得到有效控制[9]。有研究[10-11]發現,患兒不遵醫囑用藥是造成癲癇發作的主要原因,而其對癲癇知識的掌握情況及態度可在一定程度上影響服藥依從性。此外,提高家長對癲癇的認知和態度有助于改善其對癲癇的管理能力,從而提高患兒的服用依從性,降低癲癇發作頻率[12]。
近年來,以家庭為中心的護理模式已廣泛應用于兒科臨床護理實踐中,其強調家庭在患兒疾病治療康復中的重要性。本研究采用以家庭為中心的教育對癲癇患兒進行干預,結果顯示,兩組患兒入院時對癲癇知識掌握率僅為58.27%,說明患兒普遍缺乏癲癇相關知識;出院后3、6個月,兩組患兒對癲癇知識掌握情況均明顯改善,但干預組改善情況更為顯著,說明以家庭為中心的教育干預可有效改善患兒對癲癇知識的掌握情況,且效果可持續至出院后6個月,這與洪文[13]研究結果相似。在服藥依從性方面,兩組出院后3個月比較,差異無統計學意義,原因可能與行為改變本身是一個較為緩慢的過程,3個月時間較為短暫,加之對照組入院后也接受了常規健康教育有關。出院后6個月,干預組患兒服藥依從性評分顯著高于對照組,說明長期對癲癇患兒實施以家庭為中心的教育干預可有效提高服藥依從性,原因可能在于隨著干預時間的延長,行為改變逐漸凸顯,同時住院期間責任護士和研究者仔細向患兒講解了規律、定時服藥的重要性,出院后由家長輔助監督管理患兒的服藥情況。
關于軀體健康狀況,本研究患兒入院時評分僅為60.40分,且76.00%的患兒腦電圖結果異常,說明患兒軀體健康狀況普遍欠佳。出院后3個月,兩組軀體健康狀況較入院時有所改善,出院后6個月明顯改善,表明兩組患兒的軀體健康狀況均隨干預時間的延長而逐漸改善,這與祝亮美等[14]、Shore等[15]研究結果不同,考慮與評價工具、干預時間長短有關。干預組患兒出院后6個月腦電圖明顯改善,而對照組未見明顯變化,說明對癲癇患兒實施以家庭為中心的教育干預有助于改善軀體健康狀況,且遠期效果顯著。
綜上所述,對癲癇患兒實施以家庭為中心的教育干預有助于提高其對癲癇知識的掌握情況及服藥依從性,改善軀體健康狀況,且遠期效果顯著,值得臨床推廣應用。

