可視喉鏡與纖維支氣管鏡在困難氣管插管中的應用比較
甄漢華 黃美順 鄧艷云
廣東省江門市五邑中醫院,廣東江門 529000
臨床搶救中氣管插管是較為基礎和重要的組成成分,該措施不僅作為患者保持呼吸順暢的基本方式[1],還有著在搶救病危患者的高級支撐作用,但一些情況下患者會在搶救中發生預計的困難氣道問題。而目前廣大臨床研究者的問題在于著手解決如何有效處理該類問題,以及盡可能的使得患者的生命安全威脅減少[2]。近些年來,醫療技術的不斷發展也促進了可視化技術的不斷進步,目前也已將該類技術應用到急診科當中,且日益保持不斷推廣中,經相關臨床驗證后發現其在對困難氣道上的處理具有較好效果[3]。對此,本文為探究可視喉鏡與纖維支氣管鏡在困難氣管插管中的應用比較,選取我院急診科2016 年4 月~2018 年3 月收納治療的搶救患者62 例作為研究對象,現報道如下。
1 資料與方法
1.1 一般資料
選取我院急救科2016 年4 月~2018 年3 月收納治療的搶救患者62 例作為研究對象,采用隨機數字表法將其分為可視喉鏡組以及纖維支氣管鏡組,每組31 例。本次研究經過醫院倫理委員會批準同意,所有患者均知曉同意。全部患者經診斷后均符合困難氣道臨床癥狀,ASA 評級均處于Ⅰ~Ⅱ級,患者在術前均對進行各項常規檢查,包括血常規、尿檢等[4]。其中,可視喉鏡組患者男15 例,女16 例,年齡21 ~59 歲,平均(42.1±3.2)歲。纖維支氣管鏡組患者男17 例,女14 例,年齡22 ~61歲,平均(41.2±3.3)歲。兩組患者一般資料比較差異無統計學意義(P >0.05),具有可比性。排除標準:嚴重的內分泌疾病;嚴重的心腦血管疾病;呼吸系統功能疾病;惡性腫瘤疾病等[5]。
表1 兩組相關指標比較
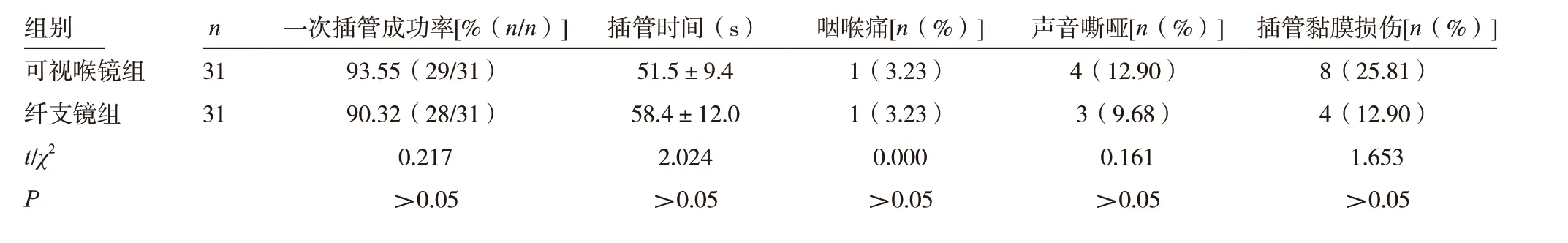
表1 兩組相關指標比較
組別 n 一次插管成功率[%(n/n)] 插管時間(s) 咽喉痛[n(%)] 聲音嘶啞[n(%)] 插管黏膜損傷[n(%)]可視喉鏡組 31 93.55(29/31) 51.5±9.4 1(3.23) 4(12.90) 8(25.81)纖支鏡組 31 90.32(28/31) 58.4±12.0 1(3.23) 3(9.68) 4(12.90)t/χ2 0.217 2.024 0.000 0.161 1.653 P >0.05 >0.05 >0.05 >0.05 >0.05
表2 兩組患者心率血壓比較

表2 兩組患者心率血壓比較
組別 心率(次/min) 舒張壓(mm Hg) 收縮壓(mm Hg)插管前 插管后 插管前 插管后 插管前 插管后可視喉鏡組 62.5±3.5 82.3±3.5 92.1±4.3 150.9±5.4 69.7±3.8 88.8±1.8纖支鏡組 61.4±3.1 90.1±4.1 94.6±4.6 144.1±5.0 70.1±4.0 91.4±2.0 t 1.052 6.470 1.775 4.132 0.324 4.321 P >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
1.2 方法
患者進入搶救室后,使其外周靜脈開放[16],將平衡鹽溶液輸入,檢測心電圖、無創血壓以及買氧飽和度。在麻醉誘導后采取在使用0.05mg/kg 咪達唑倉(江蘇恩華藥業股份有限公司,H20143222)、2mg/kg 丙泊酚(四川國瑞藥業有限責任公司,H20030114)[7]麻醉誘導后進行氣管插管,在氣管插管及纖維鏡支氣管鏡涂抹上液體石蠟,在纖維支氣管鏡套入適宜氣管導管,然后從患者鼻腔處插入,本文可視喉鏡組使用廣東耀遠實業有限公司的可視喉鏡,和普通喉鏡的用法相同,將其置入患者口腔后,使用光線折射原理將患者的聲門充分暴露,預先將患者的氣管導管變為魚鉤狀,同時將其置入聲門[8]。纖維支氣管鏡[賓得公司,滬食藥監械(準)字2009 第2221417 號]插管,將纖維支氣管鏡身上套上氣管導管,之后纖維支氣管鏡上使用石蠟油涂抹,放置口墊,拖住患者下頜,在確認纖維支氣管鏡下進入聲門后,然后置入氣管導管,同時使軟件進行數據處理。計量資料以()表示,采用t 檢驗,計數資料以[n(%)]表示,采用χ2檢驗。P<0.05 為差異有統計學意義。
2 結果
2.1 兩組相關指標比較
兩組患者在一次插管成功率、插管時間以及并發癥發生率方面差異無統計學意義(P >0.05),并發癥包括有咽喉痛、聲音嘶啞以及插管黏膜損傷。見表1。
2.2 兩組患者心率血壓比較
插管前兩組患者心率、舒張壓、收縮壓指標比較差異無統計學意義(P >0.05),插管后兩組患者心率、舒張壓、收縮壓指標比較差異有統計學意義(P <0.05)。見表2。
3 討論
臨床搶救中氣管插管是較為基礎和重要的組成成分,該措施不僅作為患者保持呼吸順暢的基本方式,還有著在搶救病危患者的高級支撐作用,但通常情況下患者會在實際搶救中發生預計的困難氣道問題。在進行插管時會出現插管失敗或者反復插管[12],會造成舌頭、牙齒、咽喉部、口唇、食管、用呼吸機協助患者呼吸,做好呼氣末二氧化碳的監測工作[9]。病情穩定后轉入ICU 進一步治療。
1.3 觀察指標
(1)觀察并比較兩組患者在不同插管方式下的一次插管成功率、插管時間、血壓、心率以及并發癥發生率等;(2)比較兩組患者纖維支氣管鏡組在血壓以及心率變化幅度方面。
1.4 統計學分析
將研究所得的最后數據使用SPSS22.0 統計學聲門以及氣管發生損傷,還會導致患者出現血壓以及心率等變化,嚴重時會引發心腦血管事件,臨床上使用可視化技術使得上述并發癥得到較好解決。在臨床應用的可視化技術目前主要有可視喉鏡以及纖維支氣管鏡兩種。前者是通過光學折射原理[13],使得盲區大大減少,因其在進行插管時對于聲門暴露以及會厭挑起條件均降低,可解決在使用普通喉鏡時不能講困難氣道插管暴露的問題。后者的原理是將導光束以及前段部物鏡形成觀察窗,將顯示的圖像最終傳至目鏡,觀察即可尋找到患者聲門,同時置入氣管導管。這兩種手術技術都可使得解剖結構最大程度暴露,對于困難氣道可使得軟組織受損以及插管時間大為減少[14]。
本文通過驗證得出,兩組患者在一次插管成功率、插管時間以及并發癥發生率方面,差異無統計學意義(P >0.05);纖維支氣管鏡組在血壓以及心率變化幅度方面顯著低于可視喉鏡組,差異有統計學意義(P <0.05)。在行氣管內插管時心率及血壓變化較大,推測為可視喉鏡尖端或導管過度刺激了氣管黏膜或者刺激患者舌根及會厭部,從而引起患者出現交感神經-腎素及腎上腺素-血管緊張素分泌刺激過大,導致心率及血壓變化較大。在成功率上,可視喉鏡操作等同于普通喉鏡,同時視角更為開闊,上手快且操作相對簡單,而纖維支氣管鏡則需對操作人員進行專門培訓,當其熟悉相關操作流程后,臨床得出和可視喉鏡在插管時間并無顯著差別,成功率上也都較高。通常情況下,臨床搶救時需由兩人分工進行,一人負責引導插管,另一人將患者下頜拖住,避免舌根將術野阻礙,因此在操作上可視化喉鏡優勢更大。而研究也顯示[15],頸椎的活動影響方面,纖維支氣管鏡應用相對更小,可解決可視化喉鏡下的部分困難氣道插管問題。通常情況可視化喉鏡下的口腔黏膜損傷較多,可能與該鏡較硬存在關聯。同時纖支鏡也存在局限性,即操作復雜,當分泌物或血液較多時操作不易進行[16]。
因此,對于在急診科搶救需進行困難氣管插管的患者實施兩種插管后均具有較高安全性,而纖維支氣管鏡在口咽喉的黏膜損傷相對較小,選擇插管方式應根據患者情況合理應用。

