局灶性肝紫癜的CT及MRI表現
劉志健, 耿婷婷, 王明亮, 羅榮奎, 董光, 耿海, 曾蒙蘇
肝紫癜(peliosis hepatis,PH)是指在肝切除或活檢標本中可見肝實質內多發、大小不等的充滿血液的囊腔,是一種罕見的良性肝臟血管病變。根據病變范圍可分為彌漫型和局灶性。目前國內外相關報道多以個案為主,缺乏對此病的系統性分析,臨床誤診率較高。本文主要通過對6例經手術病理證實的局灶性肝紫癜患者的CT及MRI資料進行回顧性分析,總結其影像特征,旨在提高對此病的診斷及鑒別診斷水平。
材料與方法
1.臨床資料
將復旦大學附屬中山醫院2016年1月-2018年3月經手術病理證實的6例局灶性肝紫癜患者納入分析。其中,男3例,女3例,年齡42~67歲,平均(52.8±9.9)歲。5例有腸道惡性腫瘤化療史(胃癌1例,結腸癌1例,直腸癌3例),隨訪過程中CT檢查發現肝內病變;1例因間斷上腹痛伴發熱10余天就診,行CT檢查發現肝內病變。6例患者均行CT平掃和對比增強檢查,2例患者同時行MRI平掃和增強掃描。所有患者均無乙肝和肝硬化病史,甲胎蛋白、癌胚抗原及腫瘤標志物CAl99均為陰性。
2.檢查方法
CT掃描采用Siemens Somatom Definition 64層螺旋CT機,掃描范圍自膈頂至髂脊水平,掃描參數:層厚5 mm,層距5 mm,視野32 cm×32 cm~38 cm×38 cm。平掃結束后,使用高壓注射器自肘靜脈團注對比劑碘海醇(300 mg I/mL),劑量為1.0~1.5 mL/kg,注射流率2.5~3.0 mL/s,采用自動跟蹤觸發技術,在腹主動脈內設置ROI,閾值達100 HU時觸發動脈期掃描。MRI掃描使用Siemens magnetom Avanto 1.5T MR掃描儀,平掃序列包括TSE T2WI、GRE T1WI、DWI和正、反相位T1擾相梯度回波成像;動態增強掃描采用三維容積內插法屏氣檢查(volumetric interpolated breath-hold examination,3D-VIBE)掃描;對比劑采用馬根維顯(Gd-DTPA),總量25~30 mL,經肘靜脈以2 mL/s流率注射,分別于對比劑注射后25~30、45~50、65~70和180 s行動脈期、門靜脈期、下腔靜脈期及延遲期掃描。
3.圖像分析
由2位具有5年以上肝臟診斷經驗的高年資放射科醫師進行閱片分析和測量,意見不一致時經討論達成一致意見。主要觀察內容:①病灶的部位(Ⅰ~Ⅷ段)、數目(單發、多發)、大小(橫軸面圖像上的平均徑,即長徑與短徑之和的平均值)、形態(類圓形、片狀)和邊界(模糊、清晰)等。②病灶的平掃及動態增強特征。③分別在平掃、動脈期和門脈期病灶的最大層面上測量病灶及周圍正常肝實質的CT值。
4.統計方法
使用SPSS 19.0統計分析軟件,連續變量以均值±標準差表示。計量資料符合正態分布者采用t檢驗。以P<0.05為組間差異有統計學意義。
結 果
1.病灶的基本形態學特征
6例中,5例為單發病灶,1例有2個病灶,共7個病灶。病灶位于肝右葉5個(Ⅵ段1個、Ⅶ段2個、Ⅷ段1個、Ⅵ+Ⅶ段1個)、左葉2個(Ⅳ段)。病灶平均徑9.5~23.0 mm,均值(15.5±5.3) mm。病灶呈類圓形或橢圓形6個,斑片狀1個;邊界模糊6個,清晰1個。
2.平掃及強化特征
CT平掃顯示7個病灶均呈略低密度;CT增強掃描:7個病灶均表現為漸進性強化,其中4個病灶呈漸進性均勻強化,即動脈期呈均勻略低密度,門脈期呈略低或接近正常肝實質密度(圖1a~c);2個病灶呈“離心性”強化,表現為動脈期病灶中心呈點狀或球形強化,門靜脈期病灶強化范圍呈離心樣向周圍擴展(圖2a~c);1個病灶在動脈期及門靜脈期呈漸進性環形輕度強化(圖3)。MR平掃顯示2個(2/2)病灶在T2WI上均呈稍高信號,T1WI上呈低信號,DWI上呈等信號;增強后兩個病灶均表現為漸進性強化,其中1個呈漸進性輕度強化(圖1d~f),1個呈漸進性“離心性”強化(圖2d~f)。
肝紫癜病灶與周圍正常肝實質CT值在平掃、動脈期和門靜脈期圖像上的CT值及統計分析結果見表1。在3期圖像上肝紫癜病灶與周圍正常肝實質CT值的差異均有統計學意義(P<0.05)。
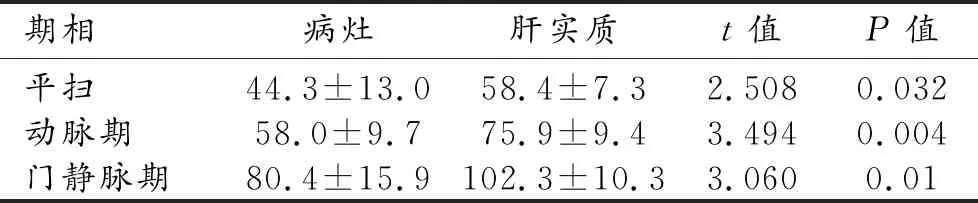
表1 肝紫癜病灶與周圍正常肝實質CT值的比較 (HU)
討 論
肝紫癜是一種少見的肝臟良性血管性病變,病理上表現為肝實質內多發的大小不等充滿血液的囊腔,這些囊腔可與肝竇或中央靜脈溝通,病變大小可從1毫米至數厘米,可同時累及肺和網狀內皮系統器官,如脾臟、淋巴結和骨髓等[1]。任何年齡均可發生,以成年人多見,無性別差異[2],本組6例患者均為成人,男3例,女3例,男女比例為1:1,病灶平均徑為9.5~23.0 mm,均值(15.5±5.3) mm,與文獻報道一致[3]。PH患者通常無臨床癥狀,常于尸檢或手術偶然發現,少數患者可有間歇發熱病史,病變廣泛而嚴重的患者可逐漸出現肝功能衰竭[1]。實驗室檢查無特異性。本組6例患者中,5例為胃腸道腫瘤術后化療后定期隨訪發現,1例因上腹痛伴發熱就診,所有患者的腫瘤標志物均為陰性。本病的病因尚不明確,可能與其相關的因素:①某些藥物的毒性作用,相關藥物包括合成代謝類固醇、免疫抑制劑[4]、雄激素[5]、巰嘌呤[6]和口服避孕藥[7];②某些毒素,如聚氯乙烯、三氧化二坤和氧化釷等;③慢性消耗性疾病,如結核、血液系統惡性腫瘤[8]、移植后免疫缺陷和肝細胞性肝癌等[9];④與感染相關的因素,如獲得性免疫缺陷綜合征引起的繼發感染(巴氏桿菌感染)[10]。本組6例中有5例患者為胃腸道腫瘤術后常規進行藥物化療,提示化療藥物的毒性作用或惡性腫瘤可能為本病的誘發因素,兩者間的關系尚需增加樣本量進行深入研究。
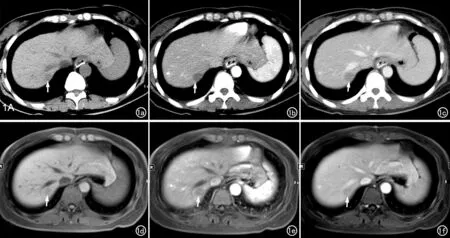
圖1 肝右葉局灶性HP。a) CT平掃顯示肝右后葉類圓形低密度灶(箭),邊界模糊, CT值約34HU; b) 增強動脈期顯示病灶呈輕度均勻強化(箭),CT值約57HU; c) 門靜脈期顯示病灶呈漸進性強化(箭),密度仍低于肝實質,CT值約69 HU,病灶大小約1.6 cm×1.0 cm; d) MR平掃T1WI示病灶呈低信號(箭); e) 增強后動脈期病灶輕度均勻強化(箭); f) 延遲期病灶持續均勻強化(箭),信號略低于肝實質。
系統性總結局灶性肝紫癜的影像表現的文獻報道極少,結合本組6例患者的CT和MRI資料及相關文獻報道,筆者總結其表現特征如下。
局灶性PH多發生于肝右葉,左葉少見,單發病灶多見,少數病例也可多發。根據病灶大小、病灶內有無血栓形成和出血等,其CT平掃表現有所不同。常見表現為邊界模糊的低密度灶,少數也可表現為等密度或高密度灶,小于1 cm的病灶在平掃圖像上可能無異常改變,病灶內偶有鈣化[2,11]。病灶在MR平掃T2WI上表現為稍高信號,T1WI上呈低信號,DWI上表現為等或稍高信號。根據病變內出血所處時期,病灶在T1WI上也可表現為等或稍高信號[12]。本組7個病灶均表現為稍低密度,5個位于肝右葉,2個位于肝左葉;6個病灶邊界模糊,1個邊界清晰。
局灶性PH增強后可表現為輕度強化、環形強化和延遲強化等。Iannaccone等[2]研究發現,局灶性肝紫癜動脈期較肝實質可呈相對低密度,或病變中心見球形血管樣強化或病灶中心點狀強化,呈“靶征”;門脈期呈“向心性”或“離心性”強化,延遲期病灶均勻強化。Kim等[11]分析了8個FPH的CT強化特點:①持續性明顯強化2例;②持續輕度強化2例;③向心性強化4例。他認為①型是由于擴大的肝竇內充滿的是新鮮血液所致,②型和③型是由于擴大的肝竇內充滿淤血所致。本組7個病灶表現為以下3種強化方式:①漸進性均勻強化4個;②漸進性“離心性”強化2個;③漸進性環形強化1個。三種強化方式均為漸進性非退出型強化,借此可以與典型的呈“快進快出”增強表現的肝細胞肝癌相鑒別[13]。此外,漸進性均勻強化及漸進性“離心性”強化與轉移瘤的環形強化(“牛眼征”)的特點也不同[14]。作者推測不同的強化方式可能與病灶擴張的血竇內血液所處時期不同有關,但具體關系有待于進一步研究證實。
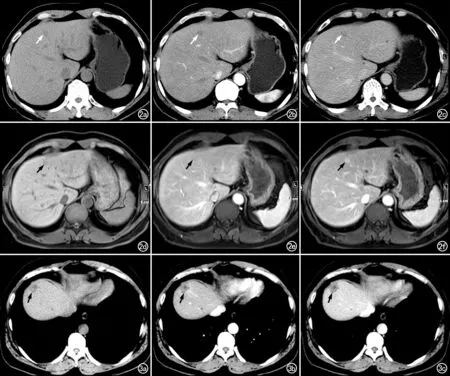
圖2 肝左內葉局灶性HP。a) 平掃CT示肝左內葉小類圓形低密度灶(箭),邊界模糊, CT值約49 HU; b) 增強動脈期顯示病灶中心點狀強化,呈“靶心征”(箭),CT值約58 HU; c) 門靜脈期顯示病灶強化范圍呈離心樣向周圍擴展(箭),CT值約83 HU,病灶大小約1.2 cm×1.0 cm; d) T1WI示病灶呈低信號(箭); e) 增強門脈期顯示病灶中心呈點狀強化(箭); f) 延遲期顯示病灶內強化范圍進一步增大,呈“離心性”強化(箭)。圖3 肝左內葉局灶性HP。a) CT平掃顯示肝左內葉類圓形低密度灶(箭),邊界較清,病灶中心可見更低密度區,邊緣實性部分的CT值約35 HU; b) 增強動脈期顯示病灶呈輕度環形強化(箭),CT值約43 HU; c) 門靜脈期顯示病灶呈持續輕度強化(箭),CT值約50 HU,大小約2.2 cm×2.4 cm。
對比劑隨時間集聚對肝紫癜的診斷有一定提示作用,本研究中,所有病灶在平掃、動脈期和門靜脈期的CT值呈現漸進性增加的規律,但門靜脈期病灶的平均密度仍低于周圍正常肝實質,考慮原因可能為本研究中所有病例均未行CT延遲掃描,未觀察到病灶延遲期CT強化特征所致。而本研究中MRI增強掃描的期相更多,較CT檢查有一定優勢。
4.本研究的局限性
肝紫癜為少見疾病,本研究中納入的樣本量較小,結果可能存在偏倚;且本研究為回顧性分析,所有患者未行延遲期CT增強掃描,未觀察到延遲期病灶的強化特征,尚需在今后進一步觀察和研究。

