2015-2016年某區慢性乙型肝炎病毒感染流行及轉歸調查分析
何俊俐 江曉靜
中部戰區武漢總醫院感染內科 (湖北 武漢, 430070)
我國作為乙型肝炎的高發地區,每年有超過26萬人因感染乙型肝炎病毒(HBV)發展為肝硬化及肝癌而致死,約占世界HBV感染引起死亡總人數的37%[1],因此早在本世紀之初,國家衛生部已將乙型肝炎疫苗納入國家免疫計劃,并在新生兒免費接種疫苗中增加該項目[2],加之在“十一五”計劃期間已啟動包括病毒性肝炎、艾滋病等在內的重大傳染病防治科技研究項目,我國對HBV感染的防控工作已取得舉世矚目的成就[3]。對此,為充分解析某區范圍內HBV感染的流行態勢,以便于相關防治策略的進一步優化,現將2015-2016年內上報的新發HBV感染疫情資料進行回顧分析,并追蹤患者預后轉歸情況,取得一定研究成果。
1 資料與方法
1.1 資料來源 對某區2015-2016年HBV感染疫情資料進行回顧性匯總分析,疫情資料來源于中國疾病預防控制信息系統,篩選出新發感染符合條件的個案病例,并回顧其1年隨訪轉歸情況,并自某區統計局統計年鑒中獲取人口學資料。納入標準:所有HBV感染陽性病例均由實驗室檢查結果確認符合相關診斷標準[4]。排除標準:①診斷為重疊感染其他類型肝炎病毒者;②合并有結核病、艾滋病等其他重大傳染性疾病者;③妊娠期或哺乳期婦女。
1.2 研究方法 應用描述性流行病學方法,采用感染率、構成比指標,對該區HBV感染疫情資料進行回顧性分析。
1.3 統計學方法 以Microsoft Excel 2013軟件建立數據庫錄入疫情資料,對有隨訪信息的病例轉歸結果分布進行統計;采用統計學軟件SPSS20.0分析數據,對不同年份、季度、性別、年齡段、職業檢出HBV感染率進行比較,采用χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 不同年份HBV感染率比較 2015-2016年某區累積上報新發HBV感染病例數為1 031例,年均發病率為95.70/105,其中2016年新發HBV感染率較2015年有所上升,但不同年份間比較無統計學意義(χ2=0.105,P=0.746),見表1。

表1 某區不同年份HBV感染率比較
2.2 不同季度HBV感染率比較 某區第1-4季度新發HBV感染率呈逐漸下降趨勢,但不同季度間比較無統計學意義(χ2=3.184,P=0.364),見表2。
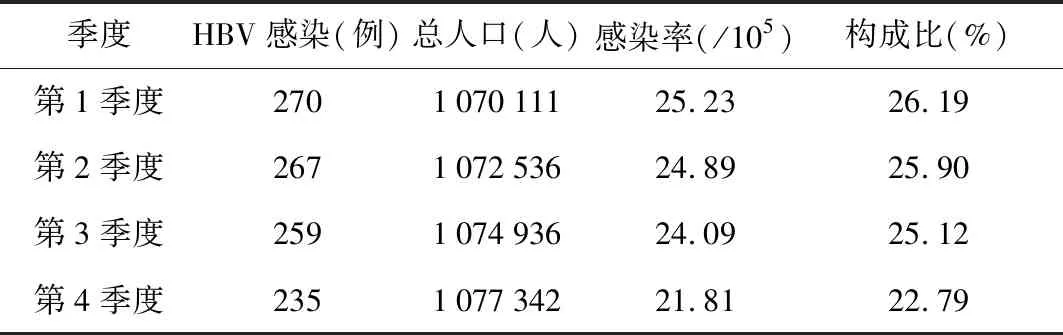
表2 某區不同季度HBV感染率比較
2.3 不同性別人口HBV感染率比較 某區男性新發HBV感染率明顯高于女性,差異有統計學意義(χ2=94.357,P<0.001),見表3。

表3 某區不同性別人口HBV感染率比較
與女性相應值比較,*P<0.01
2.4 不同年齡段人口HBV感染率比較 某區45~60歲新發HBV感染率最高,可達166.75/105,病例主要集中在18~45歲、45~60歲,構成比分別為52.67%及25.02%,不同年齡段間新發HBV感染率比較有統計學意義(χ2=216.780,P<0.001),見表4。
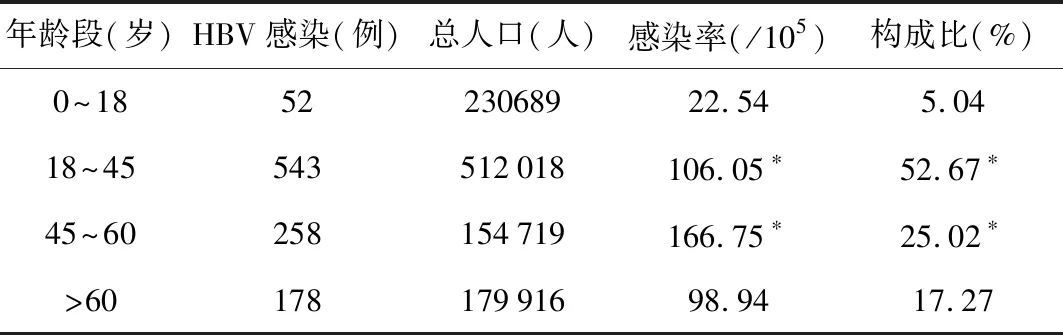
表4 某區不同年齡段人口HBV感染率比較
與其他兩個年齡段比較,*P<0.01
2.5 不同職業人口HBV感染率比較 某區農民新發HBV感染率最高,可達122.31/105,其次是家政家務/待業人員、離退休人員。病例主要集中在農民人群,構成比為45.97%,其次為家政家務/待業人員與學生,不同職業人群間新發HBV感染率比較有統計學意義(χ2=97.901,P<0.001),見表5。
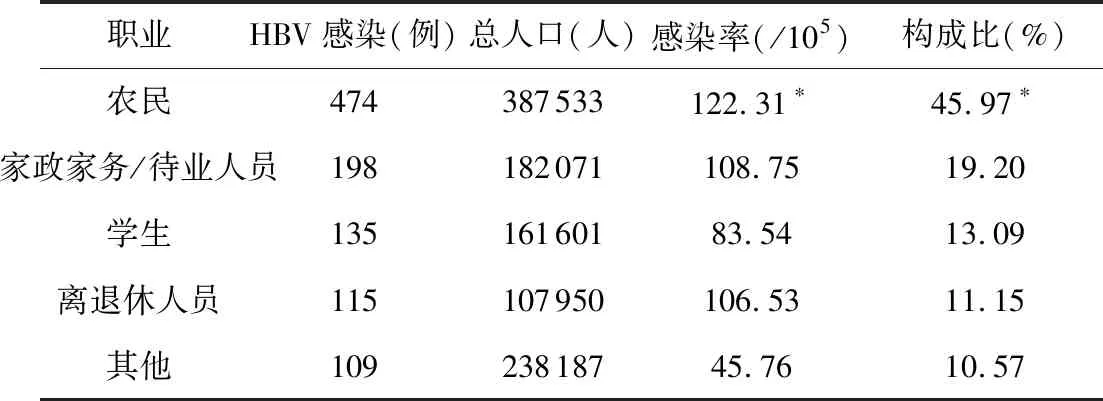
表5 某區不同職業人群HBV感染率比較
與其他職業人口比較,*P<0.01
2.6 HBV感染陽性病例隨訪1年轉歸結局分布 本研究納入流行病學分析1 031例新發HBV感染病例中,1年后失訪74例,現將余下957例隨訪結局分布進行歸納統計,可見隨訪1年后確診為慢性乙型病毒性肝炎的病例最多,構成比達62.59%。見表6。

表6 某區HBV感染陽性病例隨訪1年轉歸結局分布 (n=957)
3 討論
HBV多以血液為傳播媒介,近年來隨著人口流動性與社會活動逐年增加而傳播機會也隨之增加[5],加之傳染病管理工作日益嚴格,錯報、漏報幾率較往年亦有一定程度下降,故在多項研究中均表現出乙型肝炎流行情況呈現顯著的上升趨勢[6~8]。但本研究中發現,某區2015年與2016年新發HBV感染率差異不大,初步猜測可能與選取時間區間較短有關,故結論存在一定局限性,有待在往后延長年限進行疫情回顧。多數研究認為,HBV抗逆性較強,宿主體外對低溫、紫外線、干燥環境甚至75%濃度醫用酒精滅活敏感性均較弱[9],故其傳播并無顯著的季節性特點,盡管部分省市每年3月上報乙型肝炎發病率為全年最高,但多與春節后就醫人數劇增有關。本研究中,某區第1-4季度新發HBV感染率呈逐漸下降趨勢,但不同季度間比較仍未見顯著差異,可知雖然轄區內外出務工人員較多,春節后即刻返回工作地,而基本不在本地就醫,對其上報感染例數影響甚小,因此針對區內常住人口的HBV防疫工作更具效率且意義重大。
當代社會中男性活動范圍較廣,暴露于感染源機會相對更大,且生活工作壓力較大,吸煙、酗酒、熬夜等不良生活習慣眾多,其肝臟負擔相較于女性更重[10],加之機體免疫功能較弱而易感風險較大。本研究結論與多數研究相符,發現某區男性新發HBV感染率明顯高于女性,提示關于HBV的感控工作可從心理方面入手,減輕社會對男性的壓力,并提倡“適度工作,健康生活”的觀念,結合常規的疾病宣傳教育,以達到理想的干預效果。
從2002年新生兒計劃免疫管理中納入乙型肝炎疫苗至今,其接種率呈現平穩提升趨勢,為當下少年兒童免疫水平提供強有力的物質基礎,在既往血清流行病學研究中已獲得廣泛證實[11~13]。本研究結果顯示,某區45~60歲新發HBV感染率最高,且病例主要集中在18~45歲、45~60歲,這表明目前中青年仍為HBV的主要感染人群,其中中年人群因生活壓力更大且不良習慣保持時間更長而抵抗力較青年人群差,故感染率相對更高,中青年人群作為當代社會財富的主要締造者與勞動力,一旦遭受乙型肝炎等疾病威脅,對其家庭與社會無疑造成重大損失。
我國農民人口基數比例較大,農業發達地區受到自然、經濟等條件的制約,衛生條件相對落后,各類傳染病發病率數年來一直維持較高水平[14]。本研究發現,某區農民為新發HBV感染的最高發且最主要的職業人群,因此農民為HBV感控工作的長期干預對象,相關部門需引起足夠重視。農民群眾由于生活水平與文化程度相對低下,健康意識較差而所處地區醫療水平欠佳,因此普及并加強其HBV防控知識,糾正自我防護及看病就醫觀念,完善防疫動機以提升重視度,并通過改善農村地區醫療條件建立完善的醫療救助體系,促進其主動參與到疫苗接種及其他疾病預防措施活動中。
HBV感染后遠期轉歸結局相對復雜,臨床醫師與患者通常將關注點放在失代償期肝硬化及肝細胞癌發生風險、生存質量及生存時間等領域[15],而短期的抗病毒干預措施則主要致力于最大限度抑制病原體復制并消減肝臟局部炎癥與纖維組織異常增生病變。本研究中,隨訪1年后,HBV感染病例確診為慢性乙型病毒性肝炎者最多,這表明一旦發生HBV感染則有極大風險在1年內出現進展,這與目前抗病毒治療技術仍有一定局限性有關,因此進一步加強疫病監測,實時掌握HBV易感人群感染及病情進展情況,以便在適宜時機予以防治策略的優化。
綜上所述,某區HBV感染疫情控制有賴于對男性、中青年、農民一類高危人群的重視,對其采取形式多樣的健康指導與針對性的疫苗接種干預,促進其積極參與到慢性乙型肝炎防控工作中來,并通過構建完善的疫病監測體系,從多渠道降低HBV新增感染率與改善感染患者預后情況。

