自動化藥房支持下門診取藥流程優化的探索與實踐
曲海軍,孫美娟,程紹遠,王攀峰,丁守梅,荊凡波
(青島大學附屬醫院藥學部,山東 青島 266003)
隨著醫療水平的不斷提高和門診量的持續增長,患者的藥學服務需求增加及就醫滿意度提高與門診藥房窗口擁堵、患者等候時間長、藥師無暇跟患者溝通的矛盾日益突出。因此,有效優化門診患者取藥流程,提高藥學服務和患者滿意度已成為當務之急。目前,自動化發藥系統的運用已得到廣泛認同,成為醫院藥房發展的趨勢[1-2],但“預調配模式”在實際運行中的弊端也日益凸顯[3]。本研究中通過配置自動化藥房系統,改造、優化取藥流程,調整預調配模式等措施,效果良好。現報道如下。
1 優化前的取藥流程
1.1 軟硬件設施
醫院信息系統(HIS)、預調配系統、智能識別柜、LED顯示系統、讀卡器和電腦等。
1.2 流程
醫師為患者開具取藥醫囑,如患者同意取藥且就診卡內金額充足,醫師可進行診間扣費并打印取藥憑證,患者取藥信息同步傳至藥房預調配系統并分配窗口號,藥師調配藥品。患者到達藥房后,根據取藥憑證提示的窗口號至相應窗口,等待LED屏顯示,取藥。若患者就診卡內金額不足,可自行到各樓層自助機進行繳費扣款,依據打印的取藥憑證中的窗口號至藥房相應窗口等待取藥。整個流程中,患者只要完成繳費扣款,藥房的預調配系統自動收到患者取藥信息并分配窗口,藥師預調配、等待患者取藥。取藥流程見圖1 A。
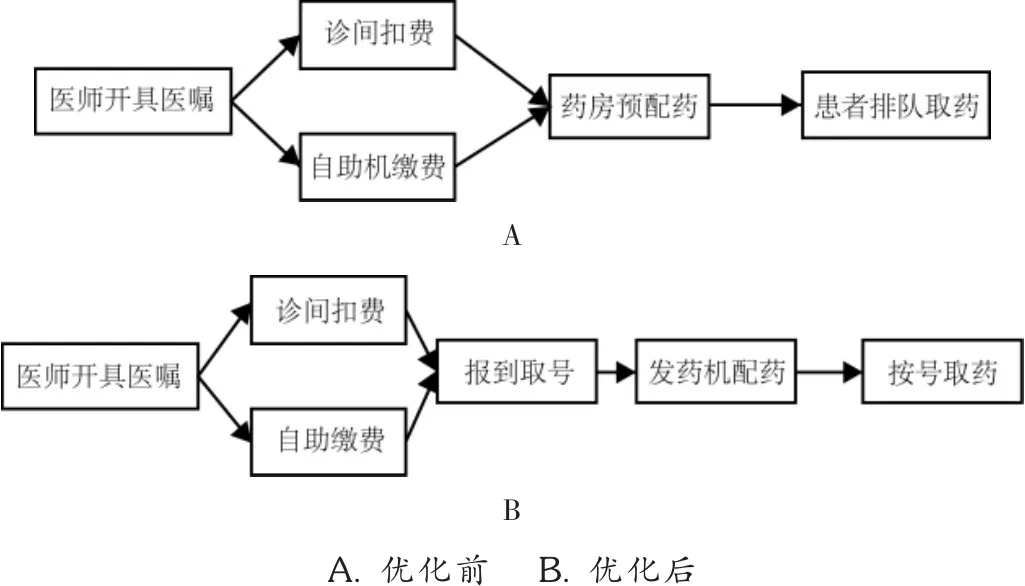
圖1 優化前后患者取藥流程
1.3 存在的不足
在預調配模式下,患者只要完成繳費扣款,藥房自動收到預調配清單,開始配藥。但由于各種原因(如醫院各診室分散、患者完成繳費后不取藥先做其他檢查或患者改天取藥等),每天有大量患者沒有及時到藥房取藥。這樣就導致已調配好的藥品大量積壓,窗口藥師發放相似處方藥品時易發生差錯;同時,每日下班后未發放的藥品要重新上架歸位,既浪費了藥師勞動力、增加了工作量,又提高了零散藥品擺放差錯風險。
由于患者處方付費時間與到藥房取藥時間不同步,導致出現一系列問題:先付費的患者處方調配好沒有被取走,后付費的患者先到達門診藥房卻因處方調配在后而無藥可取,導致等候時間延長。而當后付費處方藥品調配完成患者取藥時,先付費患者也到達藥房窗口取藥,造成發藥窗口排長隊甚至秩序混亂。且患者的取藥憑證只顯示分配的取藥窗口號,患者對自己前面的等待人數不知曉,無法預估自己需要等待的時間,因此所有患者到達藥房后基本不關注LED顯示屏是否顯示個人取藥信息而直接在窗口排隊等候,不可避免地出現發藥窗口排長隊、人員嘈雜的現象,降低了患者的就醫體驗。窗口藥師忙于提高發藥速度,減少了與患者溝通、為患者提供藥學信息的時間。
2 優化后的取藥流程
2.1 軟硬件設施
HIS系統、自動化藥房系統、取號排隊系統、顯示叫號系統、智能藥筐、讀卡器、電腦和等候座椅等。
2.2 流程
醫師下達醫囑,患者完成繳費(診間扣費或自助繳費),到達藥房后憑就診卡到自助取號機進行報到取號并打印導引單。導引單顯示該患者取藥窗口號和等待號,患者依據上述信息及發藥窗口顯示信息在相應等候區就座等候。當患者完成報到取號后,處方信息自動傳至自動藥房系統進行窗口分配、藥品調配,調劑藥師按患者等待號順序進行發藥、用藥交代。窗口顯示屏同步顯示當前發藥信息和等待信息。取藥流程見圖1 B。
2.3 優勢
杜絕預調配藥品積壓,縮短患者等候時間:報到取號機設置在藥房區域,患者只有確定取藥并到達藥房進行報到取號后,自動發藥系統才進行藥品調配,可杜絕藥品預調配好后患者遲遲未到達藥房取藥甚至不取的情況,可使藥師工作效率和合理化水平提高,待發藥品堆積導致的差錯風險減少。我院在實際運行中,配合自動化藥房系統的快速調配,患者先到先取,等候時間明顯縮短。通過調取2018年6月和11月期間1周的門診處方信息比較可見,流程優化后,在院區門診量增加的情況下,患者從繳費到取藥時間減少,尤其是在取藥高峰期,新流程的優勢更明顯;患者到達藥房取號后實際等候時間基本在5 min左右;已調配未取藥的處方也幾乎消失。流程優化前后患者等候時間及未發處方比較見表1。
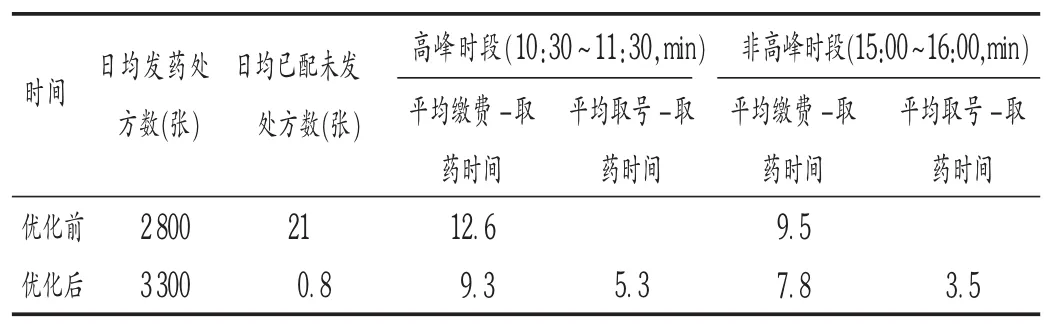
表1 優化前后患者等候時間及未發處方比較
改善發藥窗口秩序及患者就醫體驗:患者根據自己的取藥序號和發藥窗口顯示的在發序號,可明確知道自己的取藥順序,預估等待時間,因此在叫號系統未顯示自己取藥序號前可安心在等候區等候,避免了在窗口長時間站立擁擠排隊,杜絕插號現象,使門診藥房發藥窗口的秩序得到明顯改善,“坐等候取”的模式也改善了患者的就醫體驗。
降低調劑差錯風險,提高調配藥師工作效率:人工調配藥品時期,調配人員和發藥人員雖然雙人核對,但對于部分易混淆藥品,慣性思維經常導致錯配錯發的情況。自動化藥房系統通過電子識別,能準確調配,不存在易混淆藥品誤導,提高了藥品調配的準確率,同時降低了調配藥師的工作強度,提高了工作效率。當日預配未發藥品的杜絕,更是降低了零散藥品回收上架差錯的風險。科室常規對門診藥房的調配內差和出門差錯進行質控,通過流程優化前后4個月的調劑差錯數據比較可見,在自動化藥房支持下進行流程優化后,藥師調配內差大幅度減少,降幅為64.7%,極大地降低了窗口發藥藥師的核對壓力,特別是容易給患者帶來用藥傷害的品種錯誤內差,降幅73.9%;出門差錯也顯著減低,幾乎杜絕。流程優化前后調劑差錯比較見表2。
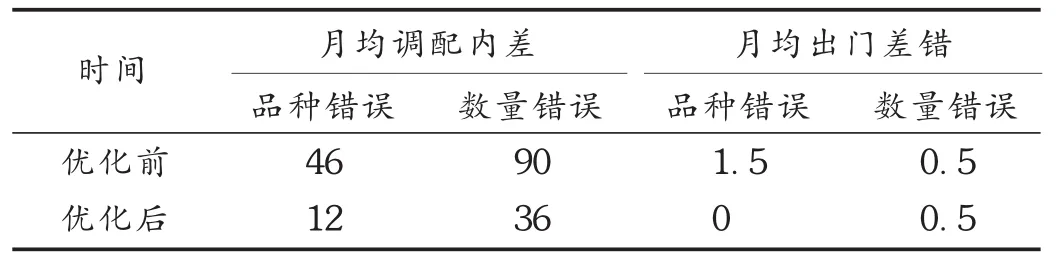
表2 流程優化前后調劑差錯比較(次)
降低窗口發藥藥師排隊壓力,提高藥學服務質量:敞開式服務的門診藥房窗口,患者排長隊、擁擠、嘈雜的環境對發藥藥師有很大的干擾和心理壓力,既影響處方審核、藥品核對,同時藥師又無過多的時間對患者進行必要的用藥交代。通過對流程進行改造優化,窗口秩序改善后,發藥藥師受到的干擾和壓力降低,有充足的時間和精力為患者提供處方審核、用藥交代等藥學服務,藥學服務的水平和質量隨之得到顯著提升。
3 討論
3.1 “預調配模式”的變革創新
“預調配模式”是目前各大醫院普遍采用的藥品配發模式,即通常說的“藥等人”模式[4]。在集中收費、人工調配時代,預調配系統確實發揮了巨大作用,能在很大程度上縮短患者取藥等候時間。隨著醫院規模的擴大及信息化建設的逐步深入,人工集中收費模式逐步取消,患者可在診間完成繳費,或通過各就診樓層自助機、手機App等方式繳費;部分患者完成繳費后不急于取藥,先做其他檢查或改日取藥等,均會導致處方付費時間與到藥房取藥時間嚴重不同步[5]。一方面造成預配藥品積壓,影響工作效率,提高了差錯風險;另一方面造成發藥窗口排長隊及秩序混亂,降低了患者就醫體驗。“預調配模式”的弊端日益凸顯。
隨著自動化發藥系統的逐步推廣[6],現代化的自動發藥設備完全能滿足現配現發[7],調配效率的提高同樣可做到“藥等人”。我院在探索和實踐中,配置自動化藥房系統替代預調配系統,通過對取藥流程進行改造優化,患者到達藥房取號后進行藥品調配,先到先發,明顯縮短患者取藥等候時間,根本上解決了發藥窗口排長隊、擁堵的狀況。配合等候區的合理布局、增加等候座椅等便民措施,使患者獲得更好的就醫體驗。
3.2 取藥流程中間環節增加,患者實際獲益更大
新流程中增加了報到取號環節,項目實行初期,確實有部分患者提出質疑,認為流程煩瑣。實際運行一段時間后,利用取號系統進行報到和窗口分配,提高藥師調配處方合理性,充分發揮自動化發藥系統的高效準確性,患者能親身感受到取藥環境的改善、等候時間的縮短和發藥藥師藥學服務質量的提升,“坐等候取”的模式極大地提升了患者的就醫體驗,流程環節的增加使患者實際獲益更大[8]。為防止患者慣性思維漏取號直接等候取藥,藥房需設置顯著的取藥流程導引圖,并在項目實行初期配備引導人員,給患者提供醒目、便捷的引導。
3.3 局限與不足
現有流程要求患者必須完成繳費后方可正常報到取號,實際運行中發現,很多患者取號時才發現未繳費,需要重新到自助機完成繳費后方可取號,雖然取號機已設置明確提示,但仍不能方便患者。如能將繳費和報到取號功能整合,將極大方便患者。
目前,我院就診可用院內醫卡通和醫保卡,2種卡讀取信息方式不同,部分患者特別是老年患者在進行取號時會出現不會插卡的現象。如何改進讀卡取號方式將是下一步需要考慮的問題。
3.4 小結
門診藥房是醫院為患者提供醫療服務的末端,是落實藥學服務的重要環節,藥學服務質量高低和患者的就醫體驗好壞直接影響到患者對醫院的整體評價。我院在配置自動化藥房系統基礎上,對門診取藥流程進行改造、優化,為患者提供了快捷、滿意的藥學服務,提高了藥師工作效率和藥學服務質量,提升了醫院信息化建設水平,切實提高了患者的滿意度和就醫體驗。

