督灸糾正痰濕體質肥胖者體質偏頗及對血脂、TNF-α影響的臨床研究
謝光霞
痰濕體質是一種常見的中醫體質偏頗類型,有調查研究顯示[1],在肥胖人群中,痰濕體質發生率高達73.37%,古代醫家雖然未提出明確的“痰濕體質”概念,但卻留有“肥人屬痰”“肥人多痰濕”等諸多論述,這足以說明兩者關系密切。另外,痰濕體質肥胖者與眾多疾病的發生和演變有著十分密切的關系,這其中就包括高血壓、冠心病、高脂血癥以及多囊卵巢綜合征等[2~4]。因此,對痰濕體質肥胖者的體質偏頗狀態盡早進行干預勢在必行。本試驗運用督灸干預調理痰濕體質肥胖者,并觀察受試者體質轉化分、血清血脂以及TNF-α變化水平,旨在進一步探明督灸的臨床療效與作用機制。
1 資料與方法
1.1 一般資料50例痰濕體質肥胖受試者均來自2018年2月—2019年2月山東省泰安市中醫醫院中醫預防保健科門診及社區招募,并簽署知情同意書。將受試者全部隨機分組為督灸組、溫針組,2組一般資料比較,無顯著性差異(P>0.05) ,具有可比性,見表1。
1.2 病例選擇標準
1.2.1 診斷標準中醫診斷標準依據《9種基本中醫體質類型的分類及其診斷表述依據》[5]中關于痰濕證的診斷;結合王琦教授“中醫體質量表”及《中醫體質分類與判定》[6]中有關標準擬定診斷標準:若痰濕質轉化分≥40分,其余7種偏頗體質轉化分<30分即可判斷為痰濕質。西醫診斷標準參考《成人超重和肥胖管理指南》[7],體質量指數(BMI)在25~29.9 kg/m2為超重,BMI>30 kg/m2為肥胖。排除繼發性肥胖后,單純性肥胖的診斷才能成立。
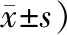
表1 2組一般資料比較 (例,
1.2.2 納入標準1)受試者的痰濕體質原始分在所有體質類型中分數最高且痰濕體質轉化分≥40分;2)年齡需在 20~65 歲,無性別限制;3)符合單純性肥胖診斷標準;4)自愿受試,接受醫者治療安排,能反饋治療信息者;5)本試驗期間未使用干擾試驗結果的中藥和接受其它療法的受試者。
1.2.3 排除標準1)不符合痰濕體質判定及納入標準者;2)孕婦、哺乳期婦女;3)患者自身合并有嚴重危及生命的重大心腦血管、肝、腎及造血系統等疾病;4)不能較好描述自己病史、病情及配合診治者。
1.2.4 剔除、脫落及中止試驗標準1)試驗過程中,出現嚴重不良反應的受試者;2)依從性差,無故退出、未完整參與整個試驗而影響療效判定或者安全性判斷者。
1.3 治療方法
1.3.1 督灸組材料準備:督灸藥粉:將中藥附片、肉桂、木香、砂仁、茯苓等按比例混合,將中藥超微粉碎混合,密封備用。姜泥制作:生姜3 kg,洗凈,切片,打碎為干濕適中的泥狀備用。操作方法:受試者裸后背俯臥于治療床上;醫者用指甲沿受試者脊柱正中自大椎至腰俞穴逐節壓“十”字痕跡;以75%酒精棉球沿按壓痕跡常規消毒3遍。將督灸粉均勻地撒于施術部位;截取寬度約6 cm,長度與受試者脊柱等長的桑皮紙,敷蓋在督灸粉上,將姜泥依次平鋪在桑皮紙上,并按壓緊實呈上窄下寬的梯形姜墻,要求底寬3 cm、高2.5 cm、頂寬2.5 cm,用拇指在姜墻中央壓出一凹槽;最后在姜墻上自上而下首尾疊加放置紡錘形艾炷;將艾炷三等分,于上、中、下等分處點燃,任其自燃燃滅,此為督灸第一壯;燃畢換第二壯,點燃上、中、下及上下四分之一處;燃畢再換一壯,點法同第一壯;待三壯完全燃盡后移除艾灰及姜泥,用毛巾清潔背部殘留督灸粉,督灸結束。每10 d治療1次,3次一個療程,共治療2個療程。
1.3.2 溫針組材料準備:選用吳江市云龍醫療器械有限公司生產的“云龍牌”一次性無菌針灸針,針具規格選用的直徑為0.3 mm(30號),其中針身為40 mm(1.5寸);艾柱;75%酒精棉球;打火機。操作方法:施術皮膚給予75%酒精消毒,中脘、氣海,雙大橫、天樞、曲池、陰陵泉、豐隆、足三里,取仰臥位進行針刺,以酸麻脹重為度,并于中脘、雙陰陵泉、豐隆、足三里針柄上放置2 cm的艾柱,每穴1壯,每日1次,針8 d休息2 d為一個療程,連續治療6個療程。
1.3.3 注意事項2組受試者在治療的同時應遵循以下事項:1)飲食要求:囑受試者在接受治療期間平衡飲食營養,宜清淡飲食,少吃糖類、淀粉類食物,控制動物油脂攝入,嚴禁飲酒;2)功能鍛煉:多行戶外活動,可選擇八段錦或五禽戲,每日1次,每次20~30 min為宜,活動量宜適中。
1.4 觀察指標
1.4.1 痰濕體質轉化分采用中華中醫藥學會 《中醫體質分類與判定》[8](ZYYXH/T157-2009)標準痰濕質分類判定量表進行評分。受試者分別于干預前和治療后填寫痰濕體質判定量表,并計算痰濕體質轉化分。
1.4.2 實驗室指標受試者分別于干預前1 d和治療30 d后檢測總膽固醇(TC)、三酰甘油(TG)、低密度脂蛋白(LDL-C)以及TNF-α的水平。
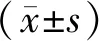
2 結果
2.1 2組受試者治療前后痰濕體質轉化分比較干預結束后,2組受試者痰濕體質轉化分均較干預前下降,差異具有統計學意義(P<0.05);督灸組痰濕體質轉化分差值和變化率均高于溫針組,差異具有統計學意義(P<0.05)。見表2。
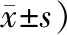
表2 2組受試者治療前后痰濕體質評分比較 (例,
注:與干預前比較,1)P<0.05;與溫針組比較,2)P<0.05
2.2 2組受試者治療前后血清血脂、TNF-α水平比較干預結束后,2組受試者血清中TC、TG、LDL-C 及TNF-α水平均較干預前明顯降低,差異具有統計學意義(P<0.05);督灸組受試者血清TC、TG、LDL-C及TNF-α水平較溫針組降低更顯著,差異具有統計學意義(P<0.05)。見表3。
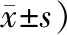
表3 2組受試者治療前后血清血脂、TNF-α水平比較 (例,
注:與干預前比較,1)P<0.05;與溫針組比較,2)P<0.05
3 討論
痰濕體質常與人體的健康水平和疾病發展有著密切的聯系,隨著人們生活水平的不斷改善,飲食結構的相應改變,此類人群有逐年增長的趨勢。根據全國五省市一般人群中醫體質流行病學調查,痰濕體質占總人群數的5.34%[9]。而痰濕體質則是肥胖人群的主要體質類型,因素體痰濕積聚,加之后天飲食不節、嗜食肥甘,情志不調、內傷臟腑,勞逸無度、氣血失衡,久聚于內,發為肥胖,故多常見體態肥胖,腹部肥滿松軟,可見古代眾多醫學典籍中所記載的“膏人”“脂人”“肥美之人”以及“肥白人多痰濕”等都是對痰濕體質特征的描述。
另外,很多證據表明[10~13],痰濕體質肥胖者可導致機體脂肪代謝紊亂,易發生血脂異常,進一步導致高脂血癥、高血壓病的發生。肥胖還可使人體處于低水平炎癥狀態,進而可刺激并促進脂肪細胞增生、肥大,導致其分泌更多的TNF-α、IL-6 等炎癥反應標志物,致使人體處于亞健康狀態。但是,艾灸調整血脂水平以及人體免疫功能由來已久,臨床療效十分明確[14,15]。有動物實驗研究認為[16,17],艾灸可通過抗氧化、抗炎、改善血管內皮功能狀態等多途徑、多環節治療高脂血癥,改善大鼠的血脂水平。而TNF-α是體內主要的炎性細胞因子,參與并介導多種炎癥過程,鋪灸能夠通過提升抗炎因子IL-10的水平,來抑制關節炎大鼠TNF-α的產生,同時加強可溶性TNF受體的表達而清除TNF。因此,通過督灸改善痰濕體質肥胖者血脂以及TNF-α水平,既是艾灸調節痰濕體質肥胖者偏頗狀態的創新延伸,也是使相應個體少生病、不生病、防止疾病發生的關鍵。
督灸是在督脈的脊柱段,上起大椎穴,下至腰俞穴,施以隔姜灸法,其理論基礎源自《素問·骨空論》“督脈生病治督脈,治在骨上”、《素問·調經論》“病在骨,焠針,藥熨”,并結合《肘后備急方》中“隔藥灸”法創新而成。此療法集熱療、光療、溫針灸刺激及特定部位刺激等多種作用為一體,且督灸所施灸部位以督脈腧穴和人體背俞穴為主,背俞穴具有調整人體臟腑的功能;灸法治病,以通為要,以溫促通,即是溫通經脈、疏通氣血,而灸溫則是取效的關鍵因素之一。督脈又被稱為“陽脈之海”,統領一身陽氣,并可調節六陽經經氣。而督灸治療過程中整體溫度較普通灸法溫度高、熱力滲透較強,艾灸的面積較廣,再配合附片、肉桂、木香、砂仁、茯苓等中藥粉具有溫陽補氣、健脾化痰、芳香除濕等功效,能夠起到調脂通脈、改善人體免疫功能之效,即為楊繼洲所云:“針灸藥者,醫家之不可缺一”之客觀寫實。
本試驗中,2組受試者經過干預,痰濕體質肥胖者的體質轉化分均有降低,血清中的TC、TG、LDL-C以及TNF-α水平均較干預前降低,但督灸組明顯優于溫針組。由此可見,以上干預優勢為督灸通過調節血脂和TNF-α水平來糾正痰濕體質肥胖者體質偏頗狀態,為提升受試者健康狀況提供了有力證據。并且督灸治療過程溫通舒適,疼痛程度較小,不必每天治療,節省時間,綜合起來更讓患者樂于接受。還有根據中醫“治未病”的原則,在督灸治療的同時,還應積極給予干預措施[18],如長期堅持體育鍛煉、加強運動量;以低脂肪、低糖、低熱量、粗纖維食品的膳食結構為主,從而真正做到未病先防、欲病救萌、防微杜漸。最后,督灸可作為一項“治未病”療法進行推廣,但其對痰濕體質肥胖者體質調理機理研究還存在一定空白。因此探索督灸糾正痰濕體質偏頗的臨床療效及機制,對督灸在體質偏頗調治方面的應用以及在世界范圍內的推廣,具有重要意義。

