子癇前期血清學指標及臍動脈血流在預測不良妊娠結局的意義
郭雪晶,黃 鷹,張 羽
(1.上海市浦東新區婦幼保健院婦產科,上海 201206;2.上海交通大學附屬仁濟醫院婦產科,上海 200127)
子癇前期(pre-eclampisa,PE)是一種妊娠期特有的疾病,至今為止,其發病機制仍未闡明,而胎兒胎盤的娩出是唯一明確有效的治療方法[1-2]。另外,該疾病可導致多種不良妊娠結局,嚴重威脅母嬰的健康。目前大多數學者認為子癇前期是由于胎盤滋養細胞侵襲異常、子宮肌層螺旋動脈重構不足、血管內皮功能損傷,進而出現全身小血管痙攣,最終出現以高血壓、蛋白尿為主要表現的各種臨床癥狀。早期預測子癇前期患者的妊娠結局對于臨床治療具有重要意義。臍動脈超聲血流動力學指標能夠反映臍動脈血管痙攣程度,對于預測不良妊娠結局具有重要意義[3]。已知腎素-血管緊張素系統是人體重要的體液調節系統,生理狀態下其對血壓具有重要調節作用[4]。G蛋白信號調節因子2(RGS2)能夠增強機體對血管緊張素Ⅱ(Ang-Ⅱ)和其他縮血管物質的反應,對血壓的調節具有同樣重要的作用[5-6]。本組研究通過聯合臍動脈超聲血流、血漿RGS2與Ang-Ⅱ的檢測,探索其在預測子癇前期患者不良妊娠結局中的臨床意義,現報告如下。
1資料與方法
1.1臨床資料
回顧分析2016年10月至2018年3月在上海市浦東新區婦幼保健院就診并診斷為子癇前期患者116例,根據子癇的嚴重程度分為輕度PE組(67例)和重度PE組(49例)。輕度PE組年齡25~38歲,平均(35.14±5.37)歲;孕周30~41周,平均(35.25±3.64)周;體質量指數(BMI)為(26.23±4.62)kg/m2。重度PE組年齡28~45歲,平均(35.45±5.18)歲;孕周27~39周,平均(35.34±4.16)周;BMI為(26.58±5.27)kg/m2。納入標準:均知情同意,經醫院倫理委員會通過;單胎妊娠;無免疫性疾病;無高血壓、糖尿病和腎臟原發性疾病。排除標準:妊娠小于20周;輔助生育技術患者;精神疾病;心、肝、腎等重要臟器功能障礙者;肝炎、結核和急性肺炎等急慢性感染。
選擇同期在我院行產檢并分娩的無其他妊娠合并癥孕婦60例為對照組。對照組年齡20~45歲,平均(34.67±4.38)歲;孕周27~41周,平均(35.76±4.86)周,BMI為(26.16±4.67)kg/m2。兩組孕婦在年齡、BMI等一般資料比較差異均無統計學意義(均P>0.05),具有可比性。
1.2方法
1.2.1子癇前期嚴重程度進行分組
輕度PE組,表現為妊娠20周后出現收縮壓大于或者等于140mmHg和(或者)舒張壓≥90mmHg,伴蛋白尿大于或等于0.3g/24h或隨機蛋白尿為+及以上;重度PE組,當出現下述任何一種情況即診斷為重度PE:血壓持續升高大于或者等于160mmHg,和(或)舒張壓≥110mmHg;尿蛋白定量大于或者等于2.0g/24h或者隨機蛋白尿大于或者等于(++);血清肌酐大于或者等于1.2mg/dL;血小板低于100×109/L;血清轉氨酶水平升高;出現持續上腹痛;持續頭痛或者視覺障礙;微血管性溶血。
1.2.2子宮動脈血流動力學指標的檢測
分娩前1天,選擇光線較暗的檢查室,孕婦休息5~10min,選擇左側臥位傾斜20°,用常規二維超聲進行檢測,對胎兒臍帶進行定位,選擇臍蒂部位,對準臍動脈,測定發射和反射多普勒頻,射頻的橫軸為時間,縱軸為血流速度,通過計算機模擬,計算出5幅以上的多普勒頻譜圖,計算出搏動指數(PI)、阻力指數(RI)。S/D值=收縮期峰值流速與舒張末期血流速度比值,超聲檢測由專業人員在孕婦非空腹的狀態下進行。儀器采用美國GE公司生產的彩色多普勒超聲儀(探頭頻率型號為C1-5-D,探頭頻率為3.5MHz)。
1.2.3血液指標的檢測
患者入院后,在治療前取肘靜脈血約10mL,采用離心機2 500r/min,離心半徑6cm,離心約10min,分離出上清液放置在-80℃的冰箱中保存。采用雙抗體夾心化學發光法檢測RGS2和Ang-Ⅱ水平,用生物素化單克隆RGS2和Ang-Ⅱ特異性抗體與血清混合,形成抗原抗體復合物,然后加入鏈霉素磁珠微粒進行二次孵育,通過生物素和鏈霉素親和素作用結合,通過電磁效應將磁珠吸附在電極表面,通過電極的電壓促進復合物化學發光,測定發光強度,采用Elecsys軟件自動通過定標曲線計算出RGS2和Ang-Ⅱ的含量。
1.2.4妊娠結局的分組
子癇前期患者妊娠結局根據有無羊水過少(羊水量<300mL)、胎兒生長受限(胎兒出生體重低于同孕齡平均體重的2個標準差)、胎死宮內(胎心搏動及胎動消失)、低蛋白血癥(血清總蛋白低于60g/L)、胎盤早剝,以及溶血、肝酶升高和低血小板計數綜合征(hemolysis,elevated liver enzymes and low platelets syndrome,HEELP)等情況判定,出現不良妊娠結局的患者(不良妊娠結局組)43例,未出現不良妊娠結局患者(非不良妊娠結局組)73例。
胎盤早剝診斷標準:①有妊娠高血壓疾病、慢性腎病、外傷史;②妊娠晚期出現腹痛伴陰道流血;③子宮大于孕周,胎盤附著處出現明顯壓痛,嚴重時出現子宮呈現板狀,子宮在間歇期不能松弛,胎位不清,胎心消失,內出血較多時出現貧血甚至休克;④B超提示胎盤早剝。HEELP綜合征診斷標準:①外周血涂片見變形紅細胞,網織紅細胞增多,總膽紅素>20.5μmol/L,乳酸脫氫酶升高(尤其>600U/L),以上任何1項異常均提示溶血;②丙氨酸轉移酶>70U/L或異常;③血小板計數<100×109/L。
1.2.5觀察指標
觀察對照組、輕度PE組和重度PE組的RGS2、Ang-Ⅱ、PI、RI和S/D水平;子癇前期患者RGS2、Ang-Ⅱ、PI、RI和S/D水平之間的相關性及其與妊娠結局的關系,以及聯合RGS2、Ang-Ⅱ、PI、RI和S/D指標對不良妊娠結局的預測作用。
1.3統計學方法
采用Excel表記錄數據,并通過SPSS 12.0軟件包對數據進行統計分析,所有計量資料采用均數±標準差表示,多組比較采用方差分析,兩兩比較采用SNK-q檢驗;率的比較采用χ2檢驗;相關性分析采用Spearman相關性分析;采用Logistic回歸建立聯合檢測的新變量,與各指標獨立檢測繪制ROC曲線。以P<0.05為差異有統計學意義。
2結果
2.1各組RGS2、Ang-Ⅱ、PI、RI和S/D水平的比較
從表1可知,子癇前期患者RGS2、Ang-Ⅱ、PI、RI和S/D水平均明顯高于對照組(t值分別為5.704、5.706、9.136、6.697、6.537,均P<0.01),并且重度PE組較輕度PE組亦明顯升高(均P<0.01)。
2.2子癇前期患者RGS2、Ang-Ⅱ、PI、RI和S/D水平之間的相關性
從表2可知子癇前期患者RGS2、Ang-Ⅱ、PI、RI和S/D水平各指標之間呈正相關(均P<0.01)。
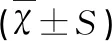
表1 各組RGS2、Ang-Ⅱ、PI、RI和S/D水平比較

表2 子癇前期患者血清RGS2、Ang-Ⅱ、PI、RI和S/D水平之間的相關性(r,P)
2.3血清RGS2、Ang-Ⅱ、PI、RI和S/D水平對子癇前期患者妊娠結局的影響
從表3可知不良妊娠結局組血清RGS2、Ang-Ⅱ、PI、RI和S/D水平均明顯高于非不良妊娠結局組(均P<0.01)。
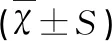
表3 血清RGS2,Ang-Ⅱ,PI,RI和S/D水平對子癇前期患者妊娠結局的影響
2.4 RGS2、Ang-Ⅱ、PI、RI和S/D水平在預測不良妊娠結局的ROC曲線分析
從表4和圖1可知,以RGS2、Ang-Ⅱ、PI、RI、S/D水平和聯合檢驗因子(RGS2+Ang-Ⅱ+PI+RI+S/D)作為檢驗變量,以不良妊娠結局為狀態變量繪制ROC曲線。在預測子癇前期患者不良妊娠結局方面,聯合檢測的曲線下面積為0.943,靈敏度為86.0%,特異性為91.8%,明顯優于RGS2(Z=4.437,P<0.01)、Ang-Ⅱ(Z=4.630,P<0.01)、PI(Z=3.178,P<0.01)、RI(Z=5.228,P<0.01)和S/D水平(Z=3.878,P<0.01),而RGS2、Ang-Ⅱ、PI、RI和S/D的曲線下面積之間比較差異均無統計學意義(均P>0.05)。
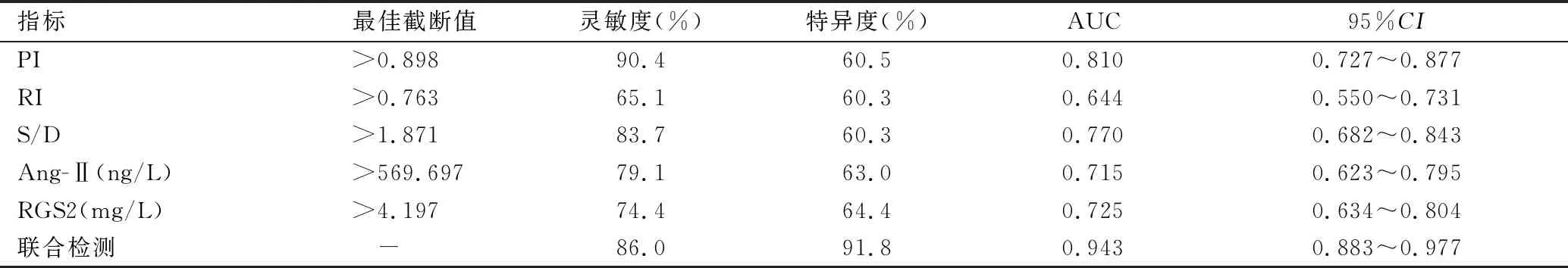
表4 血清RGS2、Ang-Ⅱ、PI、RI和S/D水平在預測不良妊娠結局的ROC曲線分析
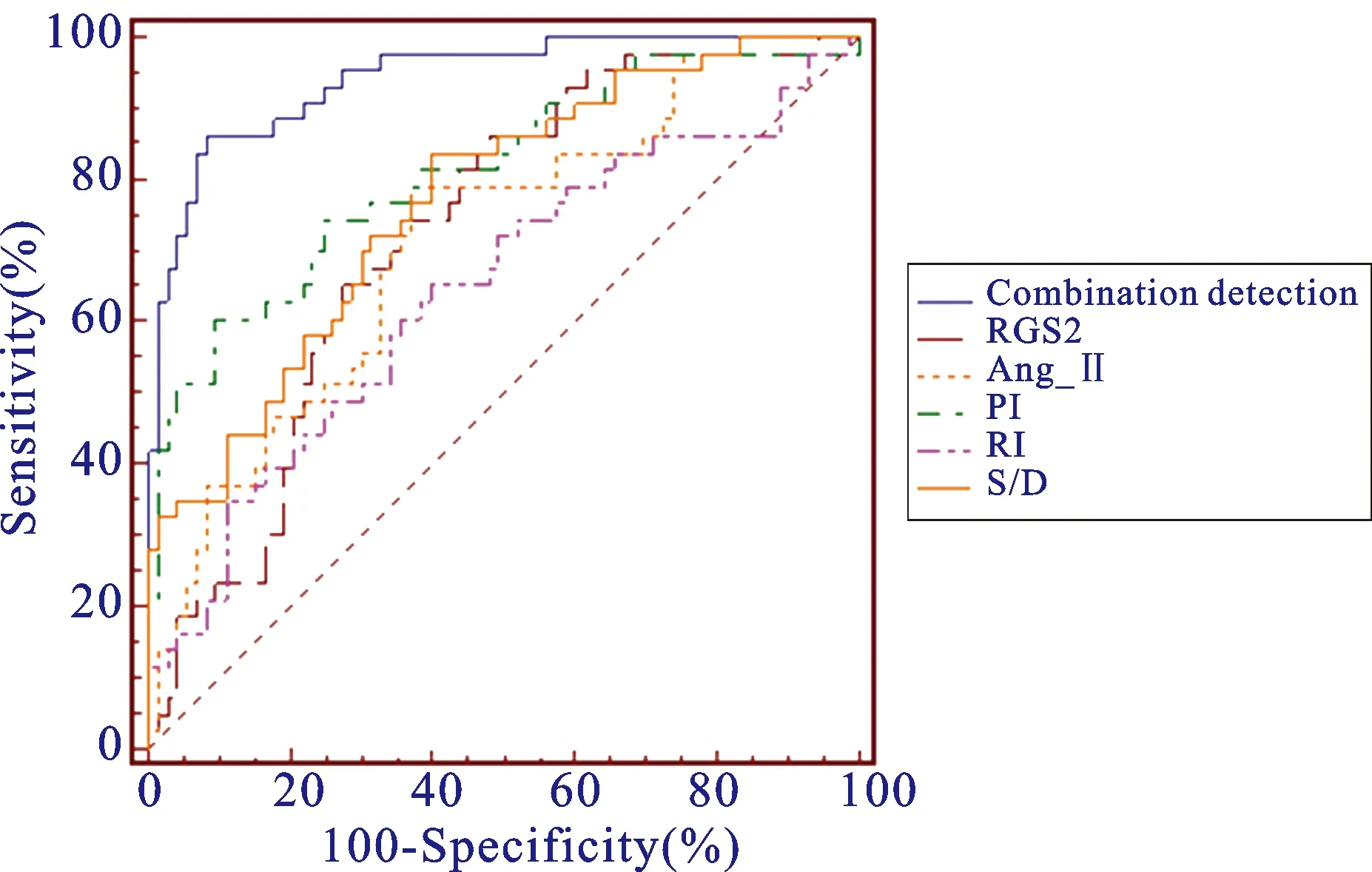
圖1血清RGS2、Ang-Ⅱ、PI、RI和S/D水平在預測不良妊娠結局的ROC曲線分析
Fig.1 ROC curve analysis of serum RGS2,Ang-Ⅱ,PI,RI and S/D levels in predicting adverse pregnancy outcomes
3討論
3.1子癇前期患者子宮動脈血流動力學的改變
子癇前期患者其病理生理主要表現為全身小血管痙攣,血管內皮細胞損傷,最終引起患者多臟器功能損傷,胎兒生長受限甚至胎死宮內等不良妊娠結局的發生。本組研究表明子癇前期患者PI、RI和S/D明顯高于對照組,且與病情的嚴重程度呈正相關。另外,出現不良妊娠結局患者的PI、RI和S/D水平明顯高于無不良妊娠結局的患者,這說明PI、RI和S/D不僅能反映子癇前期患者疾病的嚴重程度,同時也對不良妊娠結局的發生與否在一定程度上有預測作用[7]。臍帶血S/D的比值是反映胎盤血流微循環和胎盤血流灌注的重要指標,在正常妊娠的情況下,隨著胎盤灌注的增加,臍帶血流的S/D比值出現明顯下降;PI指數是反映血管壁彈性的重要指標;RI是反映外周血管阻力的指標[8],本組研究顯示子癇前期患者血管壁彈性和外周血管阻力明顯高于對照組,而不良妊娠結局患者同樣高于無不良妊娠結局的患者,說明PI、RI和S/D可以作為反映子癇前期患者疾病嚴重程度和妊娠結局的重要指標。
3.2子癇前期患者血清RGS2和Ang-Ⅱ水平的改變
腎素血管緊張素系統在維持機體水鹽代謝平衡和調節心血管活動中起到重要作用[9-10]。RGS2是一種導致高血壓發生的候選基因,能夠增強細胞對Ang-Ⅱ和其他血管收縮劑的反應[11]。Ang-Ⅱ是通過G蛋白耦聯受體升高血壓,RGS2是G蛋白受體的調節因子,故RGS2和Ang-Ⅱ對調節血壓方面具有內在聯系。有研究發現敲除RGS2基因可導致Ang-Ⅱ介導的血管緊張素表達增加,從而引起患者血壓升高[12]。Ang-Ⅱ具有較強的血管活性,在子癇前期的發病過程中,它通過作用于G蛋白受體促進腎上腺皮質釋放醛固酮,引起血管升壓素的分泌,最終引起血壓升高[13-14]。本研究結果顯示子癇前期患者血清RGS2和Ang-Ⅱ水平明顯高于對照組,并且與該疾病的嚴重程度呈正相關,這與文獻報道子癇患者RGS2和Ang-Ⅱ水平明顯高于對照組一致[15],提示我們RGS2和Ang-Ⅱ在子癇前期的發生發展過程可能具有一定作用。本組研究還發現子癇前期患者中,出現不良妊娠結局的患者血清RGS2和Ang-Ⅱ水平明顯高于無不良妊娠結局的患者,這也提示我們RGS2和Ang-Ⅱ水平可能與子癇前期患者母嬰預后有一定關系。
3.3聯合檢測RGS2、Ang-Ⅱ、PI、RI和S/D在診斷子癇前期的臨床價值
本研究結果發現子癇前期患者RGS2、Ang-Ⅱ、PI、RI和S/D水平各指標之間呈正相關,各個指標可能共同參與了子癇前期的發生發展,并與妊娠結局具有密切關系。通過進一步數據分析我們發現,以RGS2、Ang-Ⅱ、PI、RI、S/D水平和聯合檢驗因子(RGS2+Ang-Ⅱ+PI+RI+S/D)作為檢驗變量,以不良妊娠結局為狀態變量繪制ROC曲線。在預測子癇前期患者不良妊娠結局方面,聯合檢測的曲線下面積0.943,靈敏度為86.0%,特異性為91.8%,明顯優于RGS2,Ang-Ⅱ,PI,RI和S/D水平單獨檢測,而RGS2、Ang-Ⅱ、PI、RI和S/D的曲線下面積之間比較差異均無統計學意義(均P>0.05)。這說明單個指標檢測在預測妊娠結局均有一定的靈敏度和特異性,但各指標聯合檢測的曲線下面積、靈敏度和特異性均較單個指標有明顯提高。這可能是由于本研究采用了血管本身參數指標,加上參與高血壓形成的基因,更加全面反映了子癇前期整個發病過程,對于臨床上妊娠不良結局的預測具有更高的價值。
總之,RGS2和Ang-Ⅱ可能參與了子癇前期的發生發展過程,聯合血漿RGS2、Ang-Ⅱ和臍動脈超聲血流檢測對于預測子癇前期不良妊娠結局具有重要的臨床意義。

