115例搶救成功的難治性產后大出血病例分析
徐小芳,陳 焱,楊 劍,楊 波,林 潔
(1.上海市徐匯區婦幼保健所,上海 200235;2.國際和平婦幼保健院,上海 200030)
產后出血是分娩期很常見的而且比較嚴重的并發癥,是導致孕產婦死亡的首要原因[1]。按照我國2014年產后出血指南[2],當出血量大于1 500mL時為危重期,屬于難治性產科出血。在臨床工作中解決難治性產科出血的方法有保守性手術和子宮切除術,保守性手術有Bakri球囊壓迫術、B-Lynch手術、子宮動脈結扎栓塞術等,這些保守手術可以保留子宮和生育功能。本文對2008年1月至2017年12月上海市徐匯區搶救成功的115例產科出血大于2 000mL的難治性產科出血病例進行分析,為今后提高危重孕產婦救治水平,進一步降低上海市孕產婦死亡率提供依據。現報道如下。
1 資料與方法
1.1 資料來源
2008年1月至2017年12月由上海市徐匯區各助產醫療機構搶救成功的難治性產科出血病例,共115例,產后出血量采用容積法和稱重法。
1.2 方法
1.2.1 記錄臨床指標和手術內容
對115例難治性產后出血患者的臨床指標進行統計,包括產婦年齡、分娩孕周、分娩方式、既往分娩史、孕期等情況。分析手術記錄,記錄藥物治療、器械使用的方法及詳細的手術經過。
1.2.2 分組及分析指標
本組危重產婦產后出血發生時常規按摩子宮、使用縮宮藥物以止血,效果均不佳。藥物止血失敗后采用以下一種或幾種方法止血:B-Lynch手術、Bakri球囊填塞、宮腔紗布填塞、子宮動脈栓塞等保守性手術,部分病例保守性手術治療失敗而最終行子宮切除術。按照是否最終子宮切除將115例病例分為保守性手術組59例,子宮切除組56例。詳細分析對比兩組患者的手術指征及術中干預措施、出血量及輸血量等情況。
1.3 統計學方法
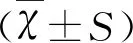
2 結果
2.1 一般情況
115例危重產婦年齡23~47歲,平均(32.92±4.81)歲,其中小于25歲3例(2.61%),25~34歲68例(59.13%),大于34歲的高齡產婦44例(38.26%);分娩孕周30~41周,平均(37.02±3.11)周;孕次1~8次,其中1~3次76例(66.09%),4~8次39例(33.91%);流產次數0~2次97例(84.35%),有3次及以上多次流產史18例(15.65%);陰道分娩14例(12.17%),剖宮產101例(87.83%);試管嬰兒13例(11.30%),雙胎16例(13.91%),巨大兒6例(5.22%);各種原因引起的瘢痕子宮52例(45.21%),其中以前次剖宮產46例(40.00%)為主,巨大子宮肌瘤挖出術后5例(4.35%),宮角妊娠剝除術后1例(0.87%)。
2.2 妊娠并發癥分布情況
本組危重產婦中,前置胎盤57例(49.57%),低置胎盤1例(0.87%);妊娠期糖尿病6例(5.22%);妊娠期高血壓13例(11.30%);胎膜早破2例(1.74%);肥胖3例(2.61%);羊水栓塞4例(3.48%)。
2.3 產后大出血原因分析
引起產后大出血的第1位原因是胎盤因素,有68例(59.13%),其中中央型前置胎盤伴植入46例(40.00%),中央型前置胎盤伴粘連22例(19.13%);其次為子宮收縮乏力29例(25.22%),軟產道損傷14例(12.17%),凝血功能障礙4例(3.48%)。
2.4 手術治療方式分析
在出血量和輸血量方面的比較中,保守性手術組出血量為2 000~4 500mL,平均出血量(2 686±1 886)mL,輸血4~16U,平均輸血量(6.67±7.82)U。子宮切除組出血量2 000~16 000mL,平均出血量(4 901±2 016)mL,輸血5~57U,平均輸血量(14.38±7.20)U,兩組出血量和輸血量比較差異均有統計學意義(均P<0.05),見表1。
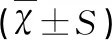
表1 兩組患者出血量、輸血量比較
保守性手術組中子宮收縮乏力23例(38.98%),胎盤粘連和植入23例(38.98%);單用B-Lynch手術12例,單用Bakri球囊填塞8例,單用子宮動脈結扎2例,Bakri球囊填塞+子宮動脈栓塞25例,B-Lynch+子宮動脈栓塞3例。子宮切除組中胎盤粘連和植入45例(80.36%),以胎盤植入為主41例(73.21%);子宮收縮乏力6例(10.71%)。兩組子宮收縮乏力、胎盤粘連和植入方面比較差異均有統計學意義(均P<0.05),見表2。

表2 兩組患者產科出血原因的比較[n(%)]
3 討論
3.1 難治性產后出血的高危因素分析
本組危重產婦人群特點如下:①生產年齡比較大,平均(32.92±4.81)歲,高齡產婦44例(38.26%),明顯高于普通生育人群中3.5%~7.5%[3]。②既往人工流產比例高,多次流產18例(15.65%)。③試管嬰兒13例(11.30%),多胎16例(13.91%),普通人群僅為3.5%[4];巨大兒6例(5.22%)。④各種原因引起的瘢痕子宮52例(45.21%),普通人群僅為5.9%~9.9%[3]。
研究證實:妊娠年齡>35歲、孕前體重>62.8kg、多次孕產史(≥2次)、雙胎、瘢痕子宮等是產后出血的高危因素[5]。而本組病例中,各項高危因素的比率比普通人群顯著增高,并且有的病例同時合并幾項高危因素,因此產后大出血的風險顯著提高。這些高危因素是可以通過醫生或科普輿論宣教在孕前減少并避免,比如盡量減少高齡懷孕,孕前孕期控制體重避免肥胖和巨大兒,做好避孕措施減少流產次數,減少試管嬰兒中醫源性多胎妊娠等以減少高危因素的發生,從而預防或減少產后出血的發生。
3.2 難治性產后出血的原因分析
子宮收縮乏力、胎盤因素、軟產道裂傷和凝血功能障礙是引起產后出血的主要原因。本組難治性產后出血的病因以胎盤病理性著床為主,兇險性前置胎盤68例(59.13%),并以中央型前置胎盤伴植入為主(46例,40.00%);排在第2位的為子宮收縮乏力(29例,25.22%)。這與一般產后出血的病因順序相反。1993年Chattopadhyay等首次將既往有剖官產史、再次妊娠為前置胎盤且胎盤附著于原子宮瘢痕部位者定義為兇險性前置胎盤,此類病例的胎盤附著原有瘢痕部位,血供不足,易導致胎盤粘連,甚至胎盤植入,分娩時胎盤不易剝離,往往導致難以控制的嚴重的產科出血,處理極為棘手。
3.3 保守性手術和子宮切除術的適應癥分析
產后出血的治療方案可以分為:藥物治療(宮縮劑)和手術治療(保守性手術治療和子宮切除術)[6]。B-Lynch手術的主要適應證為子宮收縮乏力或宮體部胎盤粘連引起的產后出血,尤其適用于剖宮產術的患者,有報道報告B-Lynch縫合術成功率約為82%[7]。本研究產后出血B-Lynch手術成功止血12例,失敗轉子宮切除的4例,成功率為75%,低于報道,這可能與本組病例中胎盤植入病例較多有關。B-Lynch手術成功止血的病例為子宮收縮乏力7例、中央型前置胎盤伴粘連5例、軟產道損傷3例,而失敗的病例為胎盤部分植入,說明B-Lynch縫合術對剖宮產宮縮乏力性子宮出血效果良好。
Bakri球囊或宮腔紗布填塞放置簡便,是通過壓迫子宮內膜靜脈止血,同時擴張宮腔刺激子宮肌層,反射性引起子宮收縮,起到止血的作用,這種氣囊壓迫止血特別適用于胎盤部位的出血,當然也適用于子宮收縮乏力引起的出血[8]。而在球囊或紗布填塞止血失敗后,可以加用子宮動脈栓塞術閉塞子宮動脈管腔,進一步達到止血的目的。本組病例中,單用Bakri球囊或紗布填塞的病例8例,Bakri球囊填塞+子宮動脈栓塞25例。成功止血的病例中子宮收縮乏力10例、前置胎盤伴粘連6例,并且成功治療前置胎盤伴植入4例,均成功有效。說明Bakri球囊填塞+子宮動脈栓塞在處理子宮收縮乏力、部分胎盤因素引起的產后出血有一定的優勢。但子宮動脈栓塞也有絕對及相對禁忌證,如產婦對造影劑過敏、生命體征不平穩、出血太過迅猛、不適合轉運等。
一旦出血難以控制應當果斷做出切除子宮挽救患者生命的決策,有研究表明,快速有效的子宮切除術能夠減少出血,預后更好[9]。本組病例中,各種保守性手術失敗而最終行子宮切除手術56例,其中胎盤粘連和植入45例(80.36%),并以胎盤植入為主(41例,73.21%)。目前,剖宮產術分娩率及與胎盤異常相關危險因素的增加,被認為是產科急診子宮切除術的主要因素[9]。所以對于胎盤植入的病例,在術前一定要充分評估,保證充足血源,并和家屬充分溝通,一旦產后出血難以控制,各種保留子宮的保守性手術失敗,應該果斷進行切除子宮以挽救患者生命。曾有對可能存在胎盤植入情況的產婦,使用計劃栓塞及預防性放置球囊于髂內動脈,以減少產時出血、治療產后出血的報道[10],雖然有效性結論不一,但是仍具有臨床實踐價值。
綜上所述,重視有產后出血高危因素的孕婦,根據產后出血的不同原因,選擇適宜的手術止血措施能夠減少產后出血不良結局的發生,最大限度地減少產后出血量,提高孕產婦預后。

