急性期川崎病患兒血漿TSP-1、PAF水平變化及臨床意義
蔣永梅 陳婷婷 周開宇 賴梅梅

[摘要] 目的 研究急性期川崎病(KD)患兒血漿血小板活化因子(PAF)和血小板反應蛋白-1(TSP-1)水平的變化及臨床意義。 方法 選取2015年1月~2018年1月四川大學華西臨床醫學院(以下簡稱“我院”)診治的107例KD患兒為KD組,根據超聲心動圖表現將其分為冠脈擴張組(n = 43)與無冠脈擴張組(n = 64);選取我院同期30例擬行腹股溝斜疝的患兒作為對照組。采用酶聯免疫吸附(ELISA)法檢測KD組急性期、亞急性期、恢復期及對照組血漿TSP-1、PAF、血小板計數(PLT)含量。比較各組不同指標間的差異。 結果 KD組患兒急性期血漿PAF、TSP-1及PLT明顯高于對照組(均P < 0.05),KD組血漿PAF、TSP-1水平恢復期、亞急性期、急性期呈升高趨勢(均P < 0.05)。冠脈擴張組患兒急性期血漿PAF水平明顯高于無冠脈擴張組(P < 0.05),而亞急性期及恢復期血漿PAF水平與無冠脈擴張組比較,差異無統計學意義(均P > 0.05)。冠脈擴張組患兒急性期、亞急性期及恢復期TSP-1水平及PLT與無冠脈擴張組比較,差異無統計學意義(P > 0.05)。KD組患兒急性期血漿TSP-1與PAF、PLT不相關(r = 0.314、0.051,P > 0.05),而PAF與PLT呈顯著正相關(r = 0.614,P < 0.05)。 結論 KD急性期血漿PAF、TSP-1明顯升高,PAF在冠脈損傷時升高明顯,二者參與KD的發生發展,有可能成為早期診斷KD的標志物。
[關鍵詞] 川崎病;急性期;血小板活化因子;血小板反應蛋白-1
[中圖分類號] R725.4? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1673-7210(2019)07(a)-0113-04
Changes of plasma TSP-1 and PAF level in children with acute Kawasaki disease and their clinical significance
JIANG Yongmei1,2? ?CHEN Tingting3? ?ZHOU Kaiyu4? ?LAI Meimei5
1.West China Hospital of Sichuan University, Sichuan Province, Chengdu? ?610041, China; 2.Infectious Disease Department, Chengdu Women′s and Children′s Central Hospital, Sichuan Province, Chengdu? ?610017, China; 3.Department of Cardiology, Chengdu Women′s and Children′s Central Hospital, Sichuan Province, Chengdu? ?610017, China; 4.Department of Cardiology, West China Women′s and Children′s Hospital, Sichuan Province, Chengdu? ?610041, China; 5.Department of Laboratory, Chengdu Women′s and Children′s Central Hospital, Sichuan Province, Chengdu? ?610017, China
[Abstract] Objective To study the changes and clinical significance of plasma platelet activating factor (PAF) and thrombospondin-1 (TSP-1) levels in children with acute Kawasaki disease (KD). Methods A total of 107 children with KD who were treated in West China Hospital of Sichuan University ("our hospital" for short) from January 2015 to January 2018 were selected as KD group. They were divided into coronary artery expansion group (n = 43) and non-coronary expansion group (n = 64) according to echocardiographic findings. Thirty cases of indirect inguinal hernia in our hospital in the same period were selected as control group. The levels of TSP-1, PAF and platelets(PLT) in the acute, subacute and recovery phases of the KD group and the control group were detected by enzyme-linked immunosorbent assay (ELISA). The differences among different indicators of each group were compared. Results The levels of plasma PAF, TSP-1 and PLT in KD group with the acute phase were significantly higher than those in control group (all P < 0.05). The plasma levels of PAF and TSP-1 in KD group increased in recovery, subacute and acute stages (all P < 0.05). The plasma PAF level in coronary artery injury group was significantly higher than that in non-coronary injury group (P < 0.05), but there was no significant difference in plasma PAF level between KD group in the subacute and recovery phases and non-coronary injury group (P > 0.05). There was no significant differences in TSP-1 level and PLT count between coronary artery injury group in the acute, subacute, and recovery phase and non-coronary injury group (P > 0.05). There was no correlation between plasma TSP-1 and PAF, PLT in KD group in the acute phase(r = 0.314, 0.051, P > 0.05), but there was a significant positive correlation between PAF and PLT (r = 0.614, P < 0.05). Conclusion The plasma levels of PAF and TSP-1 are significantly increased in the acute phase of KD, and PAF is significantly increased in coronary artery injury. Both PAF and TSP-1 are involved in the occurrence and development of KD, and might be used as markers for early diagnosis of KD.
[Key words] Kawasaki disease; Acute phase; Platelet activating factor; Thrombospondin-1
川崎病(Kawasaki disease,KD)又稱為皮膚黏膜淋巴結綜合征,多發生于6個月到4歲的兒童,且男性多于女性,近年來,其發病率逐漸增高[1]。KD的主要病理特征是全身非特異性血管炎,血管內皮細胞腫脹壞死,血管內纖維素性血栓形成,血管壁平滑肌細胞水腫分離,并可見大量炎性細胞浸潤[2]。KD可并發冠狀動脈瘤、冠狀動脈狹窄等。早期診斷KD并給予大劑量丙種球蛋白聯合阿司匹林治療,可有效避免或減少冠狀動脈損害并發癥的發生[3]。但臨床上有些患兒臨床表現不典型,如不完全性川崎病(iKD),并且目前尚缺乏早期診斷的有效方法,因而有必要進一步研究KD的發生發展機制,尋找早期診斷KD的指標[4-5]。KD急性期患兒血小板產生功能增強,骨髓巨核細胞增生活躍,血小板活化、釋放、聚集,最終導致血栓形成[6]。血小板活化因子(platelet activating factor,PAF)是一種脂質遞質,不依賴腺苷二磷酸及血栓素A2誘導血小板聚集。血小板反應蛋白-1(thrombospondin-1,TSP-1)是一種細胞外基質糖蛋白,其具有促進血小板活化和聚集、平滑肌細胞增殖、抑制血管內皮細胞生長等作用[7]。本研究通過檢測KD患兒急性期PAF、TSP-1表達情況,初步探討其在KD急性期診斷的臨床意義。
1 資料與方法
1.1 一般資料
選取2015年1月~2018年1月四川大學華西臨床醫學院(以下簡稱“我院”)診治的107例KD患兒作為KD組。其中男58例,女49例;年齡6~78個月,平均(22.50±19.21)個月。納入標準:①符合第10屆國際川崎病研討會制訂的KD相關診斷標準[8],并結合實驗室檢查確診;②患兒家屬對本研究知情同意并簽署知情同意書;③所有患兒均為首次診治,治療前均未接受過其他治療。排除標準:①EB病毒、腺病毒等病毒感染性疾病;②細菌性淋巴結炎、猩紅熱等細菌感染性疾病;③自身免疫系統疾病;④其他心血管疾病。根據川崎病冠狀動脈病變的超聲心動圖診斷標準[9],進一步將KD組分為冠脈擴張組(43例)和無冠脈擴張組(64例)。根據病程將KD組分為急性期、亞急性期和恢復期,急性期為丙種球蛋白治療前、病程的第1~11天、亞急性期為第12~21天、恢復期為第22~60天。以我院同期擬行擇期手術的30例腹股溝斜疝患兒作為對照組,男17例,女13例;年齡5~70個月,平均(21.41±13.10)個月。兩組性別、年齡比較,差異無統計學意義(均P > 0.05)。本研究經我院醫學倫理委員會審核同意。
1.2 檢測方法
于急性期治療前、亞急性期和恢復期采集KD組及對照組患兒晨起空腹靜脈血4 mL,置于EDTA抗凝管中,靜置30 min后離心10 min,轉速3000 r/min,離心半徑10 cm,分離出血漿置于-80℃冰箱待檢。采用酶聯免疫吸附法(ELISA)檢測患兒血漿TSP-1及PAF,應用逐步解凍法避免血漿產生沉淀,實驗步驟嚴格按照ELISA試劑盒(美國R&D公司,生產批號:20141205)說明書進行。應用自動血細胞分析儀(XE 5000,日本Sysmex公司)測定所有研究對象的血小板計數(PLT)。
1.3 統計學方法
采用SPSS 19.0統計學軟件進行數據分析,計量資料用均數±標準差(x±s)表示,符合正態分布計量資料,兩組間比較采用t檢驗;不符合正態分布計量資料,兩組間比較采用Mann-Whitney秩和檢驗;多組間比較采用單因素方差分析。相關性分析采用Pearson線性相關分析。以P < 0.05為差異有統計學意義。
2 結果
2.1 各組PAF、TSP-1及PLT水平比較
KD組急性期血漿PAF、TSP-1及PLT水平明顯高于對照組,差異有統計學意義(均P < 0.05)。KD組血漿PAF、TSP-1水平恢復期、亞急性期、急性期呈升高趨勢(P < 0.05),而KD組各期PLT比較差異無統計學意義(P > 0.05)。見表1。
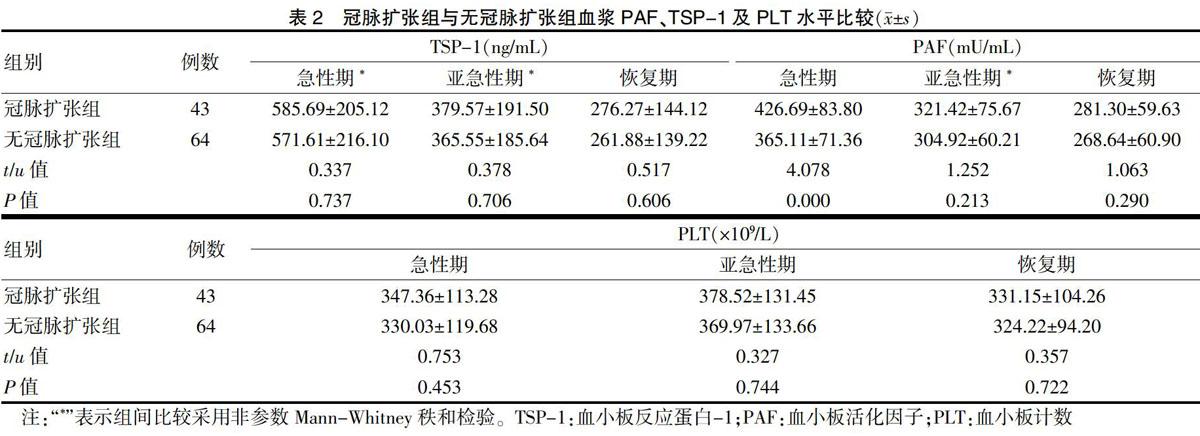
2.2 冠脈擴張組與無冠脈擴張組TSP-1、PAF及PLT水平比較
冠脈擴張組急性期PAF明顯高于無冠脈擴張組(P < 0.01),而冠脈擴張組亞急性期及恢復期的PAF水平與無冠脈擴張組比較,差異無統計學意義(均P > 0.05)。冠脈擴張組急性期、亞急性期及恢復期TSP-1及PLT水平高于無冠脈擴張組,但差異無統計學意義(P > 0.05)。見表2。
2.3 KD組患兒急性期血漿PAF、TSP-1及PLT之間的相關性分析
相關性分析結果表示,KD組患兒急性期血漿PAF與TSP-1不相關(r = 0.314,P = 0.085),TSP-1與PLT不相關(r = 0.051,P = 0.746),PAF與PLT呈顯著正相關(r = 0.614,P = 0.012)。
3 討論
KD的病因及發病機制尚不清楚,目前認為KD的發生與病原微生物等感染因素引起易感者機體的異常免疫反應有關。病原微生物入侵機體后,單核巨噬細胞活化,提呈抗原,免疫激活T淋巴細胞和B淋巴細胞,進而過度產生趨化因子及細胞因子,損傷血管內皮細胞,導致內皮細胞功能障礙,引起全身血管炎性反應[10]。PAF是一種生物活性磷脂,當單核巨噬細胞、血小板、血管內皮細胞等受到刺激時,可合成PAF。PAF通過結合細胞膜上的G蛋白偶聯受體,最終激活蛋白激酶C,發揮生物學效應[11]。本研究KD組患兒急性期血漿PAF、PLT水平明顯高于對照組,提示急性期血小板活化程度增強。究其原因,PLT是監測患兒凝血功能狀態的常規指標,反映血小板生成與破壞的平衡狀態。PAF是一種較強的血小板激活劑,KD患兒血管內皮損傷、免疫活化,導致PAF大量合成及釋放,進而促進了血小板活化、聚集、釋放[12],因此KD組患兒PAF、PLT水平上升。本研究進一步分析KD患兒急性期血漿PAF與PLT相關性,發現PAF與PLT呈顯著正相關,與既往[13]報道一致,進一步證實了上述結論。本研究冠脈擴張組急性期患者血漿PAF水平明顯高于無冠脈擴張組,而在亞急性期及恢復期差異無統計學意義(P > 0.05)。原因可能是KD急性期PAF刺激花生四烯酸、前列腺素和白三烯的釋放,并誘導白細胞介素-1(IL-1)、IL-6和腫瘤壞死因子(TNF)基因的表達,促炎介質的大量釋放導致血管病變的發生,從而導致冠脈損傷[14]。經丙種球蛋白治療后機體炎性反應和血管病變的損傷減輕,亞急性期和恢復期血漿PAF逐漸恢復正常水平。

