卵泡期長效長方案在低反應人群中的應用
代瑋,胡琳莉
(鄭州大學第一附屬醫院生殖醫學中心,鄭州 450000)
在輔助生殖促排卵過程中,大約有9%~24%的人發生卵巢低反應(POR)[1],這類患者花費大、成功率低,一直是生殖界的難題。POR的定義對臨床醫生的促排卵方案決定起重要作用。目前常用的POR診斷標準為2011年歐洲人類胚胎與生殖學會(ESHER)在博洛尼亞形成的診斷共識,但是存在不能區分不同質低反應人群的問題。2016年,有學者提出了根據患者臨床和生物學特征定義POR的波塞冬標準(POSEIDON),更關注POR患者的異質性及不同亞組的助孕策略[2]。對于POR患者的垂體調節、卵巢刺激或輔助治療,目前沒有足夠的證據支持常規使用任何特定的干預措施來治療POR[3]。本研究通過回顧性分析卵泡期長效長方案在POR波塞冬分類各組患者中促排的臨床特征及助孕特點,為臨床工作中選擇合適的用藥方案提供思路。
材料與方法
一、研究對象
1.研究對象:回顧性分析2015年8月至2019年4月期間在我中心接受IVF/ICSI助孕第一周期患者(共977例)的臨床資料。納入標準:采用卵泡期長效長方案,符合波塞冬分類低反應標準。
2.分組:根據患者年齡、抗苗勒管激素(AMH)、獲卵數不同,將患者分為4組。非預期低反應:A組:年齡<35歲,AMH≥1.2 ng/ml,基礎竇卵泡數(AFC)≥5個,足量啟動,獲卵數<10枚;B組:年齡≥35歲,AMH≥1.2 ng/ml,AFC≥5個,足量啟動,獲卵數<10枚;預期低反應:C組:年齡<35歲,AMH<1.2 ng/ml,AFC<5個;D組:年齡≥35歲,AMH<1.2 ng/ml,AFC<5個。
二、促排卵方案
1.降調節及促排卵:于月經第2~3天給予長效促性腺激素釋放激素激動劑(GnRH-a,達菲林,博福-益普生,法國)3.75 mg降調節。30~42 d后達到降調標準(無直徑>10 mm的卵巢囊腫;E2<183 pmol/L,LH<3 U/L),應用促性腺激素(Gn)進行控制性促排卵(COH)。根據卵泡大小及E2調整Gn劑量。
2.HCG日扳機及黃體支持:當1個主導卵泡直徑≥20 mm,3個卵泡直徑≥17 mm,或2/3卵泡直徑≥16 mm時使用艾澤(默克雪蘭諾,意大利)250 μg和人絨毛膜促性腺激素(HCG,珠海麗珠醫藥)2 000 U扳機,注射后37 h在陰道超聲引導下穿刺采卵,取卵當天行陰道給藥黃體酮凝膠(雪諾同,默克雪蘭諾,瑞士)行黃體支持。移植35 d超聲下見孕囊者為臨床妊娠。
三、統計學方法
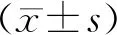
結果
一、符合波塞冬標準的POR各組患者占比
在行第一周期卵泡期長效長方案的POR患者中,非預期低反應者中<35歲、≥35歲者分別占比7.37%和27.33%;預期低反應者中<35歲、≥35歲者分別占比24.36%和40.94%(表1)。
二、各組患者的一般資料比較
在行第一周期卵泡期長效長方案的POR患者中,A組的年齡顯著低于B組,AFC顯著高于B組(P<0.05);C組年齡、不孕年限、體重指數(BMI)均顯著低于D組(P<0.05);A組的年齡、AFC、抗苗勒管激素(AMH)均顯著高于C組(P<0.05);B組的AFC、AMH亦顯著高于D組(P<0.05)(表1)。
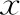
表1 各組患者的一般資料比較 [(-±s),n(%)]
注:與A組比較,*P<0.05;與D組比較,#P<0.05
三、各組患者的促排卵情況及實驗室指標比較
所納入患者中,A組的HCG日P水平、獲卵總數、2PN個數、優質胚胎數顯著高于C組(P<0.05);C組的Gn用量顯著低于D組,而內膜厚度、HCG日E2及P水平、獲卵總數、2PN個數均顯著高于D組(P<0.05);B組的Gn天數、Gn用量、HCG日LH水平及無可移植胚胎比例顯著低于D組,而HCG日E2及P水平、獲卵總數、2PN個數、優質胚胎數均顯著高于D組(P<0.05)(表2)。
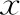
表2 各組患者的促排卵情況及實驗室指標比較 [(-±s ),n(%)]
注:與A組比較,*P<0.05;與D組比較,#P<0.05
四、各組患者的妊娠結局比較
各組的妊娠結局比較,A組的臨床妊娠率、活產率顯著高于B組(P<0.05);C組的臨床妊娠率、活產率顯著高于D組,而流產率則顯著低于D組(P<0.05)。A組與C組、B組與D組的各指標比較無顯著性差異(P>0.05)(表3)。

表3 各組患者的妊娠結局比較(%)
注:與A組比較,*P<0.05;與D組比較,#P<0.05
討論
POR目前常用博洛尼亞共識,主要包括:(1)高齡(≥40歲)或存在卵巢反應不良的其它危險因素;(2)前次IVF周期POR,常規方案獲卵數≤3個;(3)卵巢儲備下降(AFC<5~7個或AMH<0.5~1.1 μg/L);如果年齡<40歲或卵巢儲備功能檢測正常,患者連續2個周期應用最大化的卵巢刺激方案仍出現POR也可診斷;至少滿足以上3條中的2條即可診斷為POR。
但博洛尼亞共識存在一定缺陷,不能區分POR患者生物學異質性是博洛尼亞共識的不足之一,如前次周期發生POR年輕卵巢低儲備患者、既往2周期POR卵巢功能正常的年輕患者及前周期發生POR的高齡卵巢功能正常患者,而這3種不同POR患者的助孕策略卻不盡相同,且該共識對預測POR的生物學評價指標AFC及AMH同樣存在范圍過寬的缺陷[4]。
波塞冬分類將POR患者分為預期低反應及非預期低反應兩組,研究認為獲卵數低于10~15枚的患者,活產率明顯降低[5],因此將獲卵數≤9枚作為卵巢POR的評價標準。具體分組為:1組:年齡<35歲,正常卵巢反應(AMH≥1.2 ng/ml,AFC≥5)的非預期低反應或者反應欠佳患者,并根據獲卵數分為兩亞組,1a組獲卵數<4枚,1b組獲卵數4~9枚;2組:年齡≥35歲,正常卵巢反應(AMH≥1.2 ng/ml,AFC≥5)的非預期低反應或者反應欠佳患者,并根據獲卵數分為兩亞組,2a組獲卵數<4枚,2b組獲卵數4~9枚;3組:年齡<35歲,卵巢低儲備(AMH<1.2 ng/ml,AFC<5);4組:年齡≥35歲,卵巢低儲備(AMH<1.2 ng/ml,AFC<5)。
與博洛尼亞共識相比,在波塞冬分類中,將非預期低反應單獨列出,提示在此類患者中可能存在多基因遺傳性[6]或者環境因素[7]影響,可通過增加或者調整Gn量或者重組LH來改善獲卵數[8],突出了不同類型POR患者的助孕策略的個性化治療。本研究旨在通過回顧性分析采用卵泡期長效長方案促排過程中發生POR患者的臨床特征及妊娠結局,為臨床工作中方案制定提供依據。
卵泡期長效長方案在早卵泡期給予長效GnRH-a降調,因能通過改善子宮內膜的血流灌注,增加相關細胞因子及基因的表達,提高內膜容受性[9]而受到臨床醫生的青睞。有研究認為長效GnRH-a降調對垂體抑制過深,增加了Gn劑量及天數,增加POR的發生率及周期取消率[10]。本研究比較行第一周期卵泡期長效長方案發生POR的患者人群,<35歲患者發生非預期低反應占所有POR的比例為7.37%,≥35歲占比為27.33%;預期低反應<35歲、≥35歲占比分別為24.36%,40.94%。非預期低反應在低反應中比例與之前文獻報道(35%)相似,各組無可移植胚胎率均低于常亞杰等[11]人報道。提示卵泡期長效長方案可通過合適的促排卵,并不增加非預期POR發生率。
本研究中無1例患者出現卵泡早排,說明卵泡期長效長方案在早卵泡期給予長效GnRH-a降調,使LH處于低水平而降低內源性LH峰。在<35歲的A組與C組中,臨床妊娠率及活產率仍能達到滿意效果,且A、C兩組間無顯著性差異(P>0.05);≥35歲的B組與D組臨床妊娠率、活產率與A組、C組相比顯著降低(P<0.05),B、D組兩組間比較無顯著性差異(P>0.05)。提示年齡是影響妊娠結局的主要因素,即使在卵巢低儲備人群中,年輕患者通過合適的促排卵方案仍能達到理想妊娠結局,與柯慧等[12]的研究一致。Broer等[13]認為AFC、AMH均是預測POR的有效指標,但卵子質量與年齡密切相關,預測妊娠結局的最佳指標是女性的年齡。高齡患者隨年齡增加,卵子及胚胎非整倍體發生率增加[14],可利用胚胎數降低,流產率增高。本研究中高齡患者,即B、D兩組妊娠率及活產率明顯降低,卵巢低儲備的高齡POR患者(D組)無可移植胚胎率及流產率在4組中最高,提示年齡及卵巢儲備在高齡助孕患者妊娠結局中起著重要決定作用。對于高齡低儲備患者,是否降調,以及降調的時間及劑量均存在爭議[15],目前尚無明確證據顯示何種有效的助孕方案能使高齡低儲備患者避免POR。因此對于可能出現POR的患者,應結合患者年齡、AFC、AMH及既往促排卵周期情況等綜合評價,選擇合適的促排卵方案使患者達到滿意的妊娠結局[16]。
綜上所述,對于年輕POR患者采用卵泡期長效長方案,可獲得較滿意的獲卵數及妊娠結局,其對于卵巢儲備功能下降的年輕患者仍是較理想的選擇。而對于高齡POR患者,采用卵泡期長效長方案不能達到滿意的妊娠結局。

