腦電雙頻指數早期評估急性腦損傷預后的可行性研究
書國偉, 張 玨, 費智敏
上海中醫藥大學附屬曙光醫院神經外科,上海 201203
急性腦損傷(acute brain injury,ABI)因其高致死率和長期致殘率已成為嚴重威脅公眾健康的主要原因之一,可對患者、患者家庭乃至整個社會造成沉重負擔。臨床醫師和研究者均在尋找一種可靠的、精準的方法來早期評估ABI預后,以便于優化治療方案和合理分配康復資源,最終達到降低各方負擔的目的。擴展格拉斯哥預后評分(extended Glasgow outcome scale,GOSe)作為ABI發生后6個月的預后評估“金標準”,廣泛應用于臨床和科研,但仍存在明顯不足之處,如受訪者和測試者存在主觀傾向、“二分分析法”可降低預測敏感性、無法早期評估等[1]。腦電雙頻指數(bispectral index, BIS)已被證實和腦損傷程度具有很好的相關性,可用來評估腦損傷預后[2]。本試驗通過前瞻、雙盲法,收集2013年1月至2017年7月收治入院的309例ABI患者的BIS和GOSe,研究兩者的相關性,探討BIS早期評估其預后的可行性。
1 資料與方法
1.1 入選及排除標準 入選標準:年齡18~70歲;起病24 h內;頭顱CT示顱內有異常,如顱內出血、腦挫裂傷、腦水腫、中線結構移位、基底池顯影不清等。排除標準:既往有腦損傷、精神疾病、酗酒任一因素者;伴有其他臟器損傷或功能衰竭;通過積極治療血壓仍低于90/60 mmHg;有抽搐型癲癇表現;已行氣管插管或氣管切開;24 h內使用過鎮靜和(或)肌松藥物;嚴重精神癥狀,不能耐受BIS傳感器;前額顳部頭皮傷口不能放置BIS傳感器。
1.2 BIS數據收集 一側前額、顳部皮膚清潔后,由技術人員粘貼固定傳感器貼片并連接至Aspect BIS-VISTATM監護儀,導聯測試通過后,監護儀開始自動生成并記錄每秒BIS值、肌電指數(electromyography,EMG)和信號質量指數(signal quality index,SQI)。EMG<40且SQI>75持續5 min后,用U盤導出監測數據,尋找并收集滿足EMG和SQI條件的第1組5個連續BIS值,取其平均值(BISmean)作為該時間點患者的BIS值,并將數據匯總給統計人員。技術人員不知道患者GOSe數值。
1.3 GOSe數據收集 ABI發生滿6個月后隨訪人員立即開始收集GOSe值,采用門診隨訪和電話詢問方式,將數據匯總后給專職統計人員。隨訪人員不知患者BIS值。
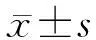
2 結 果
2.1 一般資料 共選擇309例ABI患者,其中男性217例(70.23%)、女性92例(29.77%)。年齡19~70歲,平均(49.78±14.28)歲。腦損傷原因:顱腦創傷186例(60.19%),高血壓腦出血81例(26.21),動脈瘤蛛網膜下腔出血30例(9.71%),煙霧病7例(2.27%),血管畸形5例(1.62%)。預后:未存活(GOSe<2分)18例(5.83%),存活(GOSe≥2分)291例(94.17%),不良(GOSe<5分)87例(28.16%),良好(GOSe≥5分)222例(71.84%)。
2.2 不同預后組的BISmean 未存活組:2.8~46.4,平均27.11±14.68;存活組:31.0~97.0,平均67.43±15.71,大于未存活組(t=-10.606,P<0.01)。預后不良組:2.8~77.2,平均46.63±15.36;預后良好組:31.8~97.0,平均72.31±13.66,大于預后不良組(t=14.34,P<0.01)。
2.3 BIS和GOSe數值相關性 結果(圖1)顯示:309例ABI患者BIS和GOSe正相關(R=0.759,R2=0.576,P<0.01),回歸方程GOSe =0.093×BIS-0.288。

圖1 309例ABI患者BIS和GOSe散點圖、趨勢線和95%置信區間
2.4 ROC曲線 結果(圖2)顯示:BIS預測未存活(GOSe<2分)的AUC為0.981,最佳截斷點為40.7時,敏感度+特異度最大(敏感度=0.952,特異度=0.944);BIS預測預后不良(GOSe<5分)的AUC為0.897,最佳截斷點為64.1時,敏感度+特異度最大(敏感度=0.734,特異度=0.920)。

圖2 BIS預測ABI未存活(A)與預后不良(B)的ROC曲線
3 討 論
格拉斯哥預后評分(Glasgow outcome scale,GOS)自1975年起由Jennett和Bond提出,并用于評估腦損傷患者預后,因其簡便易行在臨床上得以迅速推廣,但缺點也是顯而易見的,如:“5分制”對于高級功能的評估過于簡單化;沒有精確評分標準,不同評估者易導致不同結果;開放式非結構式表格,難以進行問卷和電話隨訪等。基于上述原因,1981年Jennett等提出了改良的GOS,即GOSe,將原GOS“后3分”均分為6分,形成了“8分制”的完全問卷化格式量表,從而很好地改善了腦損傷患者預后評估系統,并成為眾多臨床試驗評估腦損傷預后的“金標準”[1]。然而,GOSe還是存在明顯不足之處:首先,GOSe設計初衷是為了預測疾病致殘對患者生活的影響,而并非評估疾病自身的結果,因而得分相對應的功能評估項目較多,且測試說明又不充分,容易造成受訪者的錯誤理解和評估者的主觀傾向,從而導致高誤分類率;其次,源自GOS的GOSe并未脫離其“二分分析法”,還是將患者預后僅分為不良和良好,這樣不但忽略了真實結果而且更加重視了不良預后,導致預測敏感性降低;再次,無法早期評估就不能為臨床治療提供更多有價值的信息,也會導致臨床試驗中過多的患者退出和失隨訪[1,3]。因此,近年來有很多文獻報道使用多種其他參數來評估ABI預后,特別是早期預后,如腦功能分類量表(cerebral performance category,CPC)[4],顱內壓(intracranial pressure,ICP)[5],腦灌注壓(cerebral perfusion pressure,CPP)[6]等,BIS也是其中之一[2,4-5,7]。
BIS源自BIS監護儀所采集的腦皮質和皮質下結構之間腦電傳導過程中的波形頻譜變化,包括傅立葉轉換頻譜(頻率、波幅),高階頻譜(相位)和臨時頻譜分析(爆發抑制),分析并量化此過程中收到的信號改變和其同步化的相關性,最終計算得出數值。BIS最初的設計是為了便于術中麻醉深度和重癥監護室(intensive care unit,ICU)鎮靜程度的監測,但是越來越多的研究證實其與ABI患者的腦損傷程度和預后具有很好的相關性,可以作為此類患者危重程度和結局的評估指標[2,8-9]。
本試驗采用前瞻、雙盲法,收集了309例ABI患者起病24 h內的BIS值和6個月后的GOSe值,其中未存活(GOSe<2分)18例,存活(GOSe≥2分)291例,存活組BIS均值明顯高于未存活組;預后不良(GOSe<5分)87例,預后良好(GOSe≥5分)222例,預后良好組BIS均值明顯高于預后不良組。結果說明早期BIS值能很好反映ABI患者預后情況,BIS值越高則預后良好可能性大,反之則預后不良可能性越大,而BIS值過低患者存活的可能性較低。本組BIS和GOSe值呈正相關,GOSe值隨著BIS值線性升高(下降)而升高(下降),即患者的預后可能會隨著BIS升高(降低)而改善(惡化),而針對個體患者而言BIS值并非恒定,因此單一時間點的測量值對預后評估的價值相對有限,持續的趨勢監測則更有意義。此時,評估時間窗的選擇和取值方式就顯得尤為重要。Stammet等[4]報道96例心臟驟停行心肺復蘇成功患者入ICU后行BIS連續監測24 h后預后的情況,結果發現最佳預測時間點在12.5 h。Miao等[10]對45例心肺復蘇后缺血缺氧腦病患者行持續BIS監測,分別使用BIS最大值、BIS最小值和BIS均值評估生存率,結果BIS最大值的特異性和敏感性高于BIS最小值和BIS均值。本次試驗采用的BIS監護儀可用U盤實時導出數據,其所提供每秒數值更有利于趨勢的研究,如何選擇合理的時間窗和正確的取值方式來提高BIS預測ABI患者預后的能力,值得進一步深入探討。
本組預測未存活(GOSe<2分)的ROC曲線提示,當BIS<40.7時,95.2%的患者未存活;當BIS大于40.7時,94.4%的患者存活。預測預后不良(GOSe< 5分)的ROC曲線提示,當BIS<64.1%時,73.4%的患者預后不良;當BIS>64.1時,92.0%的患者預后良好。由上述數據可以得出,當BIS大于40.7時仍有5.6%的患者未存活,當BIS小于64.1時仍有26.6%的患者預后良好,則當BIS值為40.7~64.1時67.8%的患者存活但預后不良,即植物生存或重殘率高。本課題組以往研究[11]發現,當BIS小于63.8(與預測不良預后的最佳截斷點64.1接近)時,重度腦損傷預測準確率達93.2%,而此類患者往往預后不良。國內僅重度創傷性腦損傷患者未存活率就達27%,即便最終能存活,植物生存或重殘率也高達53%,預后不良率可達80%,而這種情況在近20年來變化不明顯[12],類似的結果在其他地區得以證實[13]。由此可見,如何完善救治方案改善重度ABI患者預后,仍是今后相關科室臨床工作的重中之重。
綜上所述,BIS可以早期預測ABI患者預后,而實時、持續監測的評估則更有意義。隨著研究的深入,使用BIS長時程監測和趨勢變化相結合的評估方法有望提升其預測ABI患者預后的能力。

