終末期惡性腫瘤患者發生胃腸道出血的相關因素研究
楊 雋
(確山縣第一人民醫院內二科,河南 駐馬店 463200)
在惡性腫瘤發展到最后的階段,一般來說其預計生存時間在3個月左右,此時通常采用姑息療法,以提高患者生活質量、減少痛苦和恐慌為主要目的。但實際情況是由于腫瘤的浸潤、轉移、外科手術、放療、化療等影響[1],終末期惡性腫瘤患者往往合并消化道出血,尤其是胃腸道出血,針對此類合并癥,醫院應盡到最基本的人文關懷和應盡的責任,探查患者合并胃腸道出血的原因[2],從而采取相應措施,緩解疾病痛苦。本研究以本院終末期惡性腫瘤患者為研究對象,探討胃腸道出血情況及其原因,現報道如下。
1 資料與方法
1.1 一般資料回顧分析我院2016年3月至2019年3月收治的終末期惡性腫瘤患者的臨床資料。納入標準如下:1)腫瘤分期為Ⅳ期;2)預計生存時間3個月;3)年齡≥18歲;4)臨床資料完整。排除標準:1)原發消化道腫瘤患者;2)凝血機制障礙者。最終納入研究對象93例。根據大便隱血試驗結果分為陽性組(54例)、陰性組(39例)。
1.2 方法首先統計2組一般資料,包括性別、年齡、職業、腫瘤類型、吸煙史及酗酒史;比較2組的疾病狀況指標,包括幽門螺桿菌感染、非甾體類藥物使用情況、小腸血管畸形、十二指腸息肉、腸內營養、合并糖尿病、高血壓、心肺病以及貧血等疾病情況,分析影響胃腸道出血的危險因素。
1.3 統計學處理采用SPSS 17.0進行數據處理;計量資料用 表示,比較用獨立樣本t檢驗;計數資料以百分數表示,比較用χ2檢驗或Fisher確切概率法;對差異有統計學意義的指標進行Logistic回歸分析;檢驗水準α=0.05。
2 結果
2.1 2組患者一般資料比較2組患者性別、年齡、職業及腫瘤類型比較差異均無統計學意義(P均>0.05),但陽性組吸煙發生率(24.01%)、酗酒發生率(62.96%)均顯著高于陰性組(46.15%、35.9%,P均<0.05)。見表1。
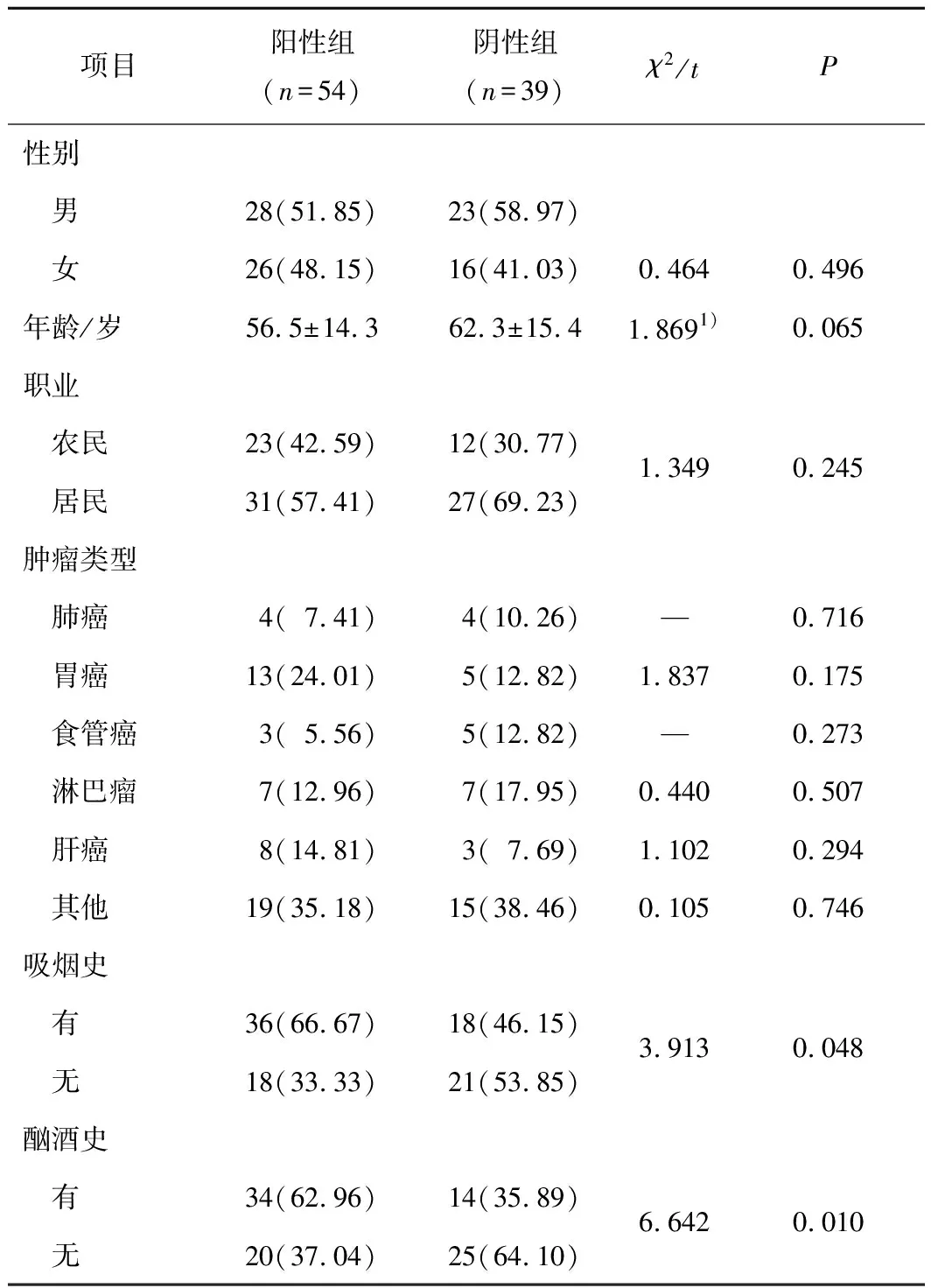
表1 2組一般資料比較 n(%)
注:1)為t值
2.2 2組患者疾病狀況比較2組患者非甾體類藥物使用情況、十二指腸息肉、腸內營養、合并糖尿病等比較差異均無統計學意義(P均>0.05),但陽性組幽門螺桿菌感染發生率(70.37%)、小腸血管畸形率(48.15%)、高血壓發生率(38.89%)、心肺病發生率(20.37%)及貧血發生率(72.22%)顯著高于陰性組(29.63%、20.51%、17.95%、5.13%、41.03%,P均<0.05)。見表2。
2.3 2組抗腫瘤治療情況比較2組外科手術、化療、放療、終末期積極治療等比較差異均無統計學意義(P均>0.05)。見表3。
2.4 影響胃腸道出血的Logistic回歸分析結果Logistic回歸分析發現,酗酒、幽門螺桿菌感染及合并高血壓均是影響胃腸道出血的獨立危險因素(P均<0.05)。其他因素如吸煙史、小腸血管畸形、合并心肺病、貧血等與胃腸道出血均無明顯關系(P均>0.05)。
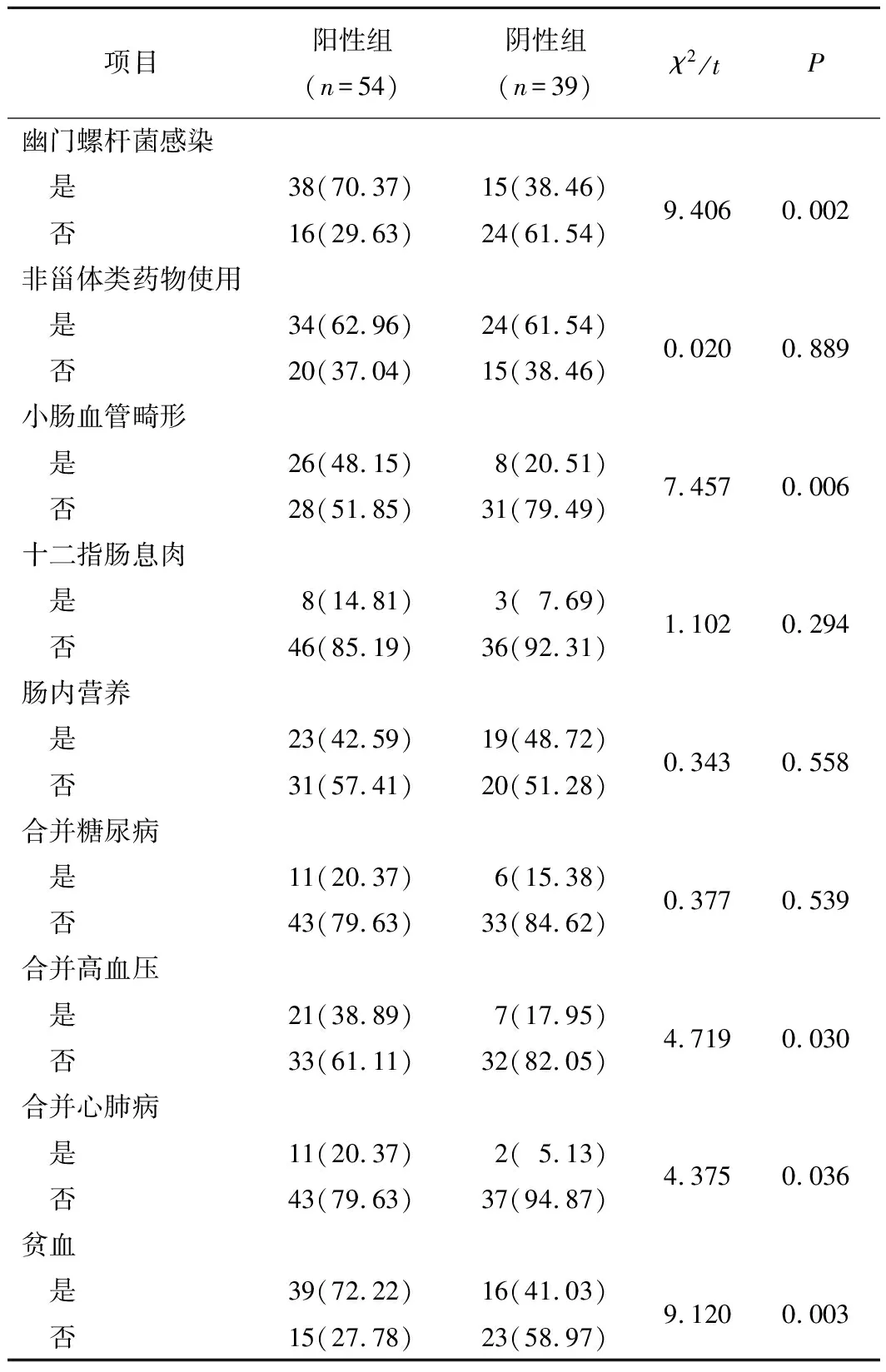
表2 2組患者疾病狀況比較 n(%)
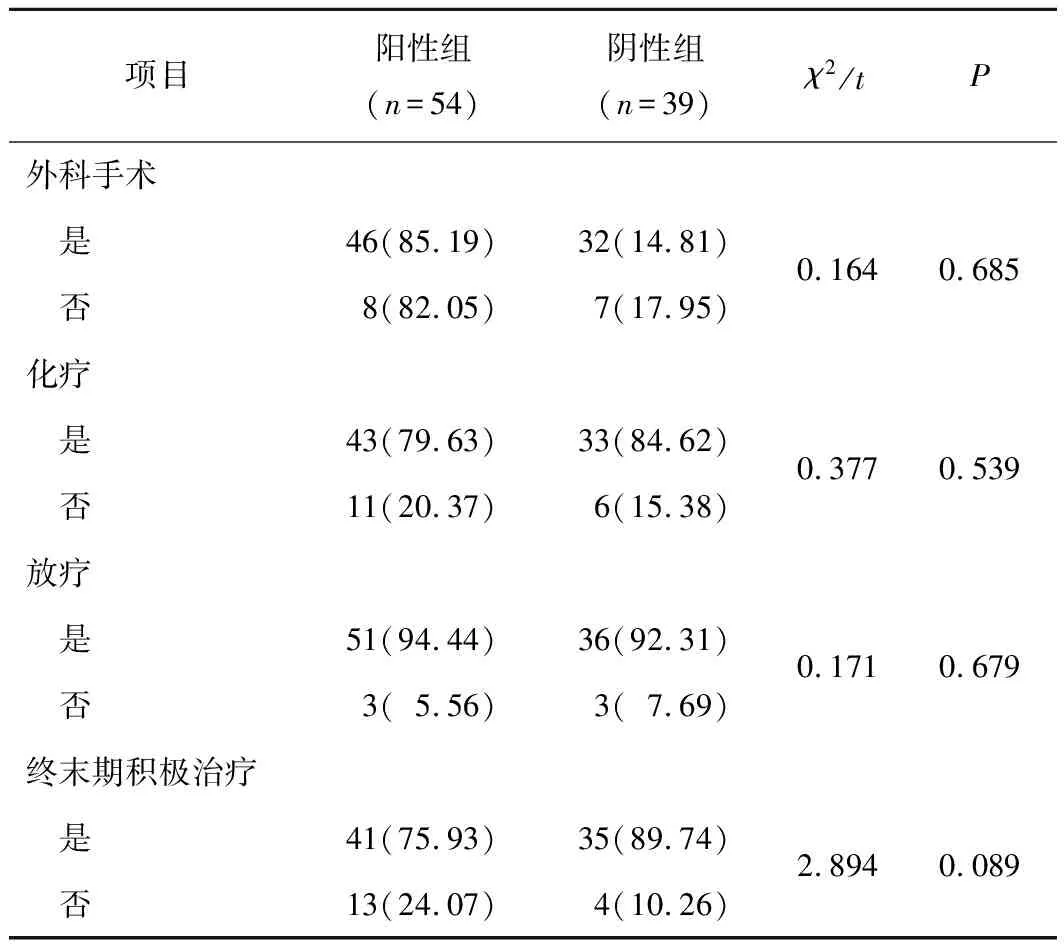
表3 2組抗腫瘤治療情況比較 n(%)
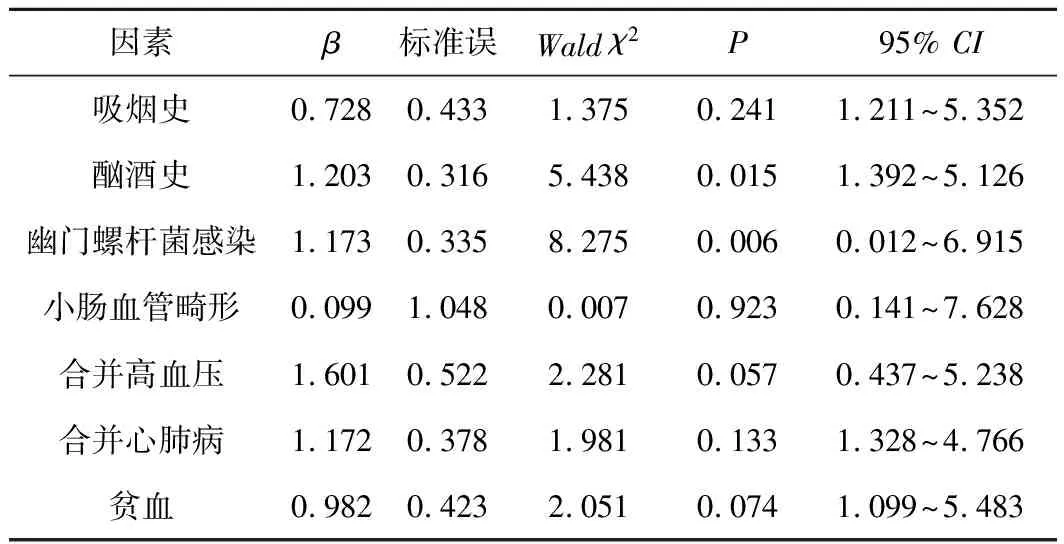
表4 影響胃腸道出血的Logistic回歸分析結果
3 討論
本研究為回顧性分析,以本院93例患者為研究對象,分析發生胃腸道出血的相關因素。以胃腸道出血作為暴露因素,分為陽性組、陰性組。在比較2組一般資料中發現,2組患者的性別、年齡、職業及腫瘤類型差異無統計學意義,本研究的腫瘤包括肺癌、胃癌、食管癌、肝癌及淋巴瘤等,其中陽性組以胃癌、肝癌、食管癌較多,陰性組以淋巴瘤、食管癌、胃癌較多,分布并不一致,但差異無統計學意義,這可能與研究樣本量有關,且本研究記錄的腫瘤是原發腫瘤,并不包括腫瘤轉移引起的其他臟器病變,該項結果間接告訴人們,不僅是肝癌、胃癌的終末期患者易出現胃腸道出血,淋巴瘤患者因免疫功能破壞、長期的體質過度酸化也會出現胃腸道出血[3],臨床應注意綜合評估。另外,陽性組的吸煙、酗酒比例顯著高于陰性組,但Logistic回歸顯示吸煙并不是獨立危險因素,作者分析,在實際生活中,吸煙與酗酒通常相伴而行,但過度飲酒會造成肝硬化,進而引起出血,同時對胃黏膜也有損傷,引起胃腸道出血,但吸煙是一個較為緩慢的過程,其可能是胃腸道出血的1個混雜因素,而不是獨立危險因素。2組疾病狀況指標比較中,幽門螺桿菌是目前人類胃中唯一生存的微生物種類,能引起胃炎、消化道潰瘍、淋巴增生性胃淋巴瘤以及胃癌,危害極大[4];單純的高血壓很難引起胃腸道出血,但是惡性腫瘤合并高血壓或高血壓腦性出血患者會因門靜脈高壓引起胃出血[5],因此在Logistic回歸分析中,以上因素是獨立危險因素。本研究不認為非甾體類藥等是出血相關因素,除樣本量較小存在抽樣誤差外,還因為癌惡性腫瘤患者在疾病發生、發展過程中,多數都會使用非甾體類藥物,肝功能差、凝血功能不佳的患者,長期服用下才可能會發生出血[6],故在Logistic分析中剔除該項因素。其他相關因素類似,可能是出血的混雜因素,但不是獨立危險因素。2組外科手術、化療、放療以及終末期積極治療情況類似,且這些均不是危險因素,這與我國國情有關,家屬通常都選擇積極救治,以期能多陪伴患者,但這些治療方式均不是出血的危險因素,但臨床在選擇各項治療時還應充分考慮到出血的不良反應。
綜上所述,終末期惡性腫瘤患者出現胃腸道出血是一個復雜的機制,可能與酗酒、幽門螺桿菌感染及合并高血壓有關,對這些誘因應高度重視,采取對癥措施。

