踝扭傷后關節生物力學和本體感覺變化特征及相關性
楊緋,潘鈺,吳瓊,徐泉,李欣,張麗春
清華大學附屬北京清華長庚醫院,清華大學臨床醫學院,北京市 102218
踝扭傷是最常見的運動損傷之一,扭傷后踝關節局部疼痛、腫脹,對日常活動及運動參與構成較大風險,增加社會經濟成本[1-2]。急性踝扭傷的長期預后較差,高達70%的踝扭傷患者在傷后6 個月~7 年仍有持續殘留癥狀或損傷再發[3-5]。
踝扭傷及扭傷復發可能與踝關節周圍肌肉力量不足、肌肉協調性和本體感覺不良等因素有關[6]。踝扭傷后除疼痛外,踝關節活動度和肌肉力量、本體感覺會進一步下降,其中關節活動度受限會影響上下樓梯、下蹲和跑跳運動,是踝關節功能康復的關鍵和重點[7]。感覺運動控制障礙可導致關節不穩定,引發關節退變及活動障礙[8]。以往研究發現[9],踝關節本體感覺減退和關節剛度異常是導致功能性踝關節不穩定的原因之一。慢性踝關節不穩患者踝關節剛度較健康人群下降,但踝扭傷后關節剛度、本體感覺特征及兩者間關系仍不明確[6,10]。
本研究擬觀察踝扭傷患者踝關節關節活動度、肌力、剛度和本體感覺變化特征,分析這些特征與本體感覺變化的相關性,探討踝關節生物力學和本體感覺定量評價對踝扭傷康復策略的指導價值。
1 資料與方法
1.1 一般資料
2019 年4 月至7 月,本院康復科門診就診的踝關節扭傷患者21例,所有患者均行踝關節X片排除踝關節骨折,腓骨下關節半脫位、全脫位等,主要表現為因踝關節扭傷等外傷原因導致關節腫脹、疼痛、淤血、活動受限。診斷標準符合2018年國際踝關節聯盟踝扭傷診治專家共識[1-2]。
納入標準:①年齡18~65歲;②病程2周~3個月;③因踝扭傷導致關節腫脹疼痛、活動受限或平衡功能受限,可包括非嚴重的撕脫骨折,不需要制動固定;④踝關節磁共振檢查明確無踝關節韌帶嚴重損傷或完全斷裂;⑤自愿參與該研究,可接受為期4 周的治療及隨訪,并簽署知情同意書。
排除標準:①因骨折、韌帶斷裂損傷等原因需要嚴格踝關節制動或需要手術;②曾行踝關節手術和內固定;③其他肌肉、骨骼、神經系統損傷,包括髖、膝關節和腰部疾病等問題引起下肢運動障礙、步態異常;④康復治療不能配合;⑤存在重度骨質疏松、骨折、妊娠,并發感染、腫瘤;⑥嚴重心腦血管疾病、嚴重的周圍神經疾病、偏癱、截癱、精神疾病等;⑦目前疾病疼痛程度嚴重,視覺模擬評分>7 分,不能配合踝關節訓練。
記錄所有患者性別、年齡、身高、體質量、病程、踝扭傷分期[2],采用美國足踝外科協會(American Orthopaedic Foot&Ankle Society,AOFAS)的踝-后足評分記錄功能情況,包括疼痛程度及對日常生活影響,分數越高,患者癥狀越嚴重。見表1。
本研究經本院倫理委員會審批通過(No.18151-0-01)。
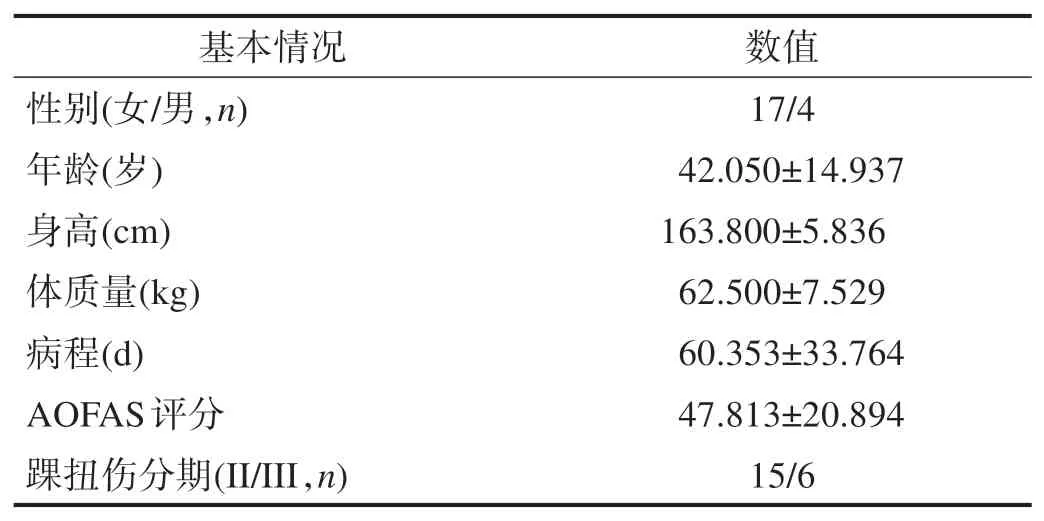
表1 患者基本信息
1.2 方法
1.2.1 關節活動度
對所有踝扭傷患者采用量角器評估雙側踝關節跖屈、背屈關節活動度。
1.2.2 肌力
采用MicroFet3 便攜式數字肌力測試儀(美國HOGGAN公司),記錄踝關節背屈、跖屈肌力。
1.2.3 剛度
采用FSM-C-AN 踝關節測試訓練系統(北京力泰克醫療科技有限公司)評估雙側踝關節剛度。測試時患者放松坐于測試座椅上,髖關節屈曲90°,膝關節伸直位,固定測試下肢膝關節和踝關節。記錄背屈末端、跖屈20°和跖屈末端時關節活動所需平均力矩,該值越大,則活動關節時所需力越大,關節越僵硬。
1.2.4 本體感覺
將踝關節置于中立位,以1°/s 的速度緩慢使踝關節跖屈運動,記錄患者感受關節活動的位置,即關節活動閾值(motion perception threshold,MPT),該值越大,關節本體感覺越差。踝關節的初始位置0o,目標角度為跖屈10°,同時記錄以10°/s 的速度被動移動到目標角度,并保持此位置5 s,隨后將踝關節恢復到起始位置,并再次以1°/s 的速度將踝關節做跖屈移動,當患者感覺到達目標角度時即停止運動,記錄停止角度與目標角度之間差值絕對值,即關節位置覺(passive position sense,PAPS),該值越大,關節本體感覺越差[9]。
1.3 統計學分析
采用SPSS 21.0統計軟件處理。計量資料采用(xˉ±s)表示,雙側比較采用t檢驗。采用Pearson 分析檢驗踝扭傷患者中踝關節活動度、剛度和本體感覺間的相關性。顯著性水平α=0.05。
2 結果
2.1 關節活動度、肌力、剛度和本體感覺比較
踝扭傷患者患側踝關節背屈和跖屈活動度小于健側(P<0.05),背屈和跖屈肌力明顯小于健側(P<0.01)。患側跖屈末端剛度明顯大于健側(P<0.01),背屈末端和跖屈20°時關節剛度較健側輕度增加,但無顯著性差異(P>0.05)。兩側MPT 和PAPS 無顯著性差異(P>0.05)。見表2。
2.2 關節活動度、剛度與本體感覺的相關性
患側跖屈活動度與跖屈末端剛度呈顯著負相關(r=-0.466,P<0.05)。見表3。MPT 與踝關節跖屈活動度呈負相關(r=-0.613,P<0.05),與跖屈末端剛度呈正相關(r=0.469,P<0.05)。見表4。
3 討論
踝扭傷可影響踝關節肌力、關節活動度和本體感覺。踝扭傷患者恢復期給予力量訓練后仍有踝關節疼痛和功能障礙,進而影響日常生活和步行功能恢復[11]。踝關節活動度、本體感覺等可能是影響損傷后運動功能恢復的重要因素[2],分析踝扭傷后踝關節生物力學特征,可能有助于進一步指導康復訓練方案。本研究發現,踝扭傷II~III 期患者恢復期踝關節周圍肌力下降,伴有踝關節背屈和跖屈活動度均明顯受限,跖屈剛度增加,且跖屈活動受限程度與本體感覺變化具有相關性。提示踝扭傷不僅影響踝關節肌力,且踝關節活動度、剛度等生物力學特征發生顯著變化,踝關節生物力學和本體感覺定量評價可能對臨床評價及調整康復策略有指導作用。
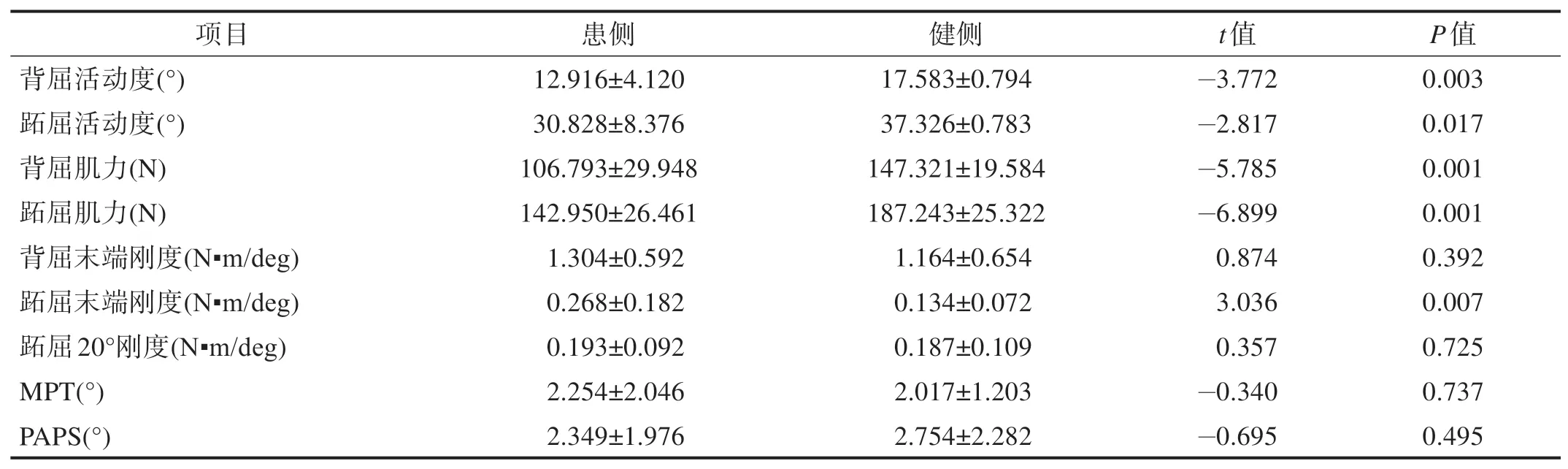
表2 踝扭傷患者患側和健側關節活動度、肌力、本體感覺和剛度比較
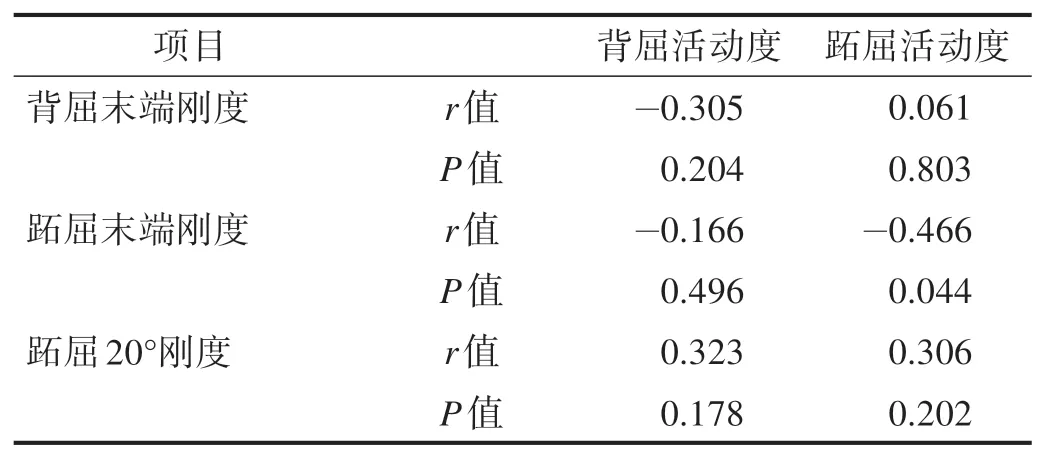
表3 關節活動度與剛度間相關性
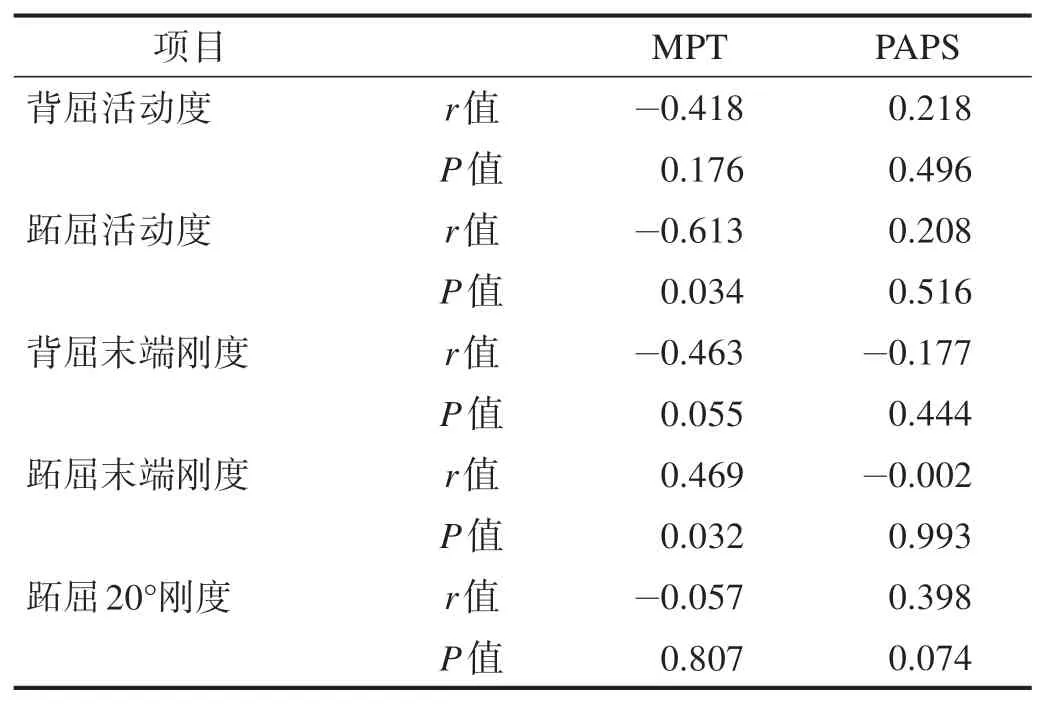
表4 本體感覺與關節活動度、剛度間相關性
臨床上踝扭傷后康復重點多強調踝關節背屈功能訓練,而對跖屈功能關注較少[2,7]。Chinn 等[12]報道,在慢性踝關節不穩患者中出現跖屈活動受限,且與反復踝關節損傷相關。新近研究發現踝扭傷后跖屈活動度受限更明顯[7],與本研究結果一致。Punt 等[11]通過步態分析發現,未經康復治療的急性踝扭傷患者步幅、步速、單腿支撐時間、最大踝關節跖屈角度均有顯著下降。橫斷面研究發現[7,13],約20%踝扭傷患者可伴有韌帶聯合損傷,進而導致踝關節跖屈活動受限。我們認為踝關節活動受限引起肌肉異常激活和關節生物力學變化,導致再損傷,并影響運動表現。注意強化跖屈活動康復訓練,可能有助于踝扭傷后功能恢復,減少遠期并發癥發生。
踝關節剛度包括關節囊、肌肉、肌腱及周圍組織的僵硬程度。本研究采用踝關節測試訓練系統定量評價踝關節剛度,該系統既往多用于偏癱和腦癱等神經系統損傷導致踝關節功能障礙者的測試和研究,信度為0.76[14-16]。研究發現[14],腦卒中后癱瘓側踝關節活動度減少,踝關節剛度增加,以背屈和跖屈末端為著,且與關節活動度呈負相關。腦癱患兒中,踝關節剛度在全關節活動范圍內均顯著升高,通過牽拉治療后剛度下降,關節活動度增加[15]。本研究對踝扭傷后踝關節末端剛度分析發現,患側踝關節跖屈末端剛度較健側明顯增加,與MPT 呈正相關,提示踝扭傷導致踝關節周圍軟組織的被動機械特性改變,即小腿前側肌群和韌帶結構變化,進而影響關節活動。這種變化可能與踝扭傷后早期疼痛、活動減少、踝周韌帶和軟組織損傷后瘢痕修復等原因相關。
本體感覺是運動控制的重要組成部分,在導致肌肉骨骼損傷的多種危險因素中,神經肌肉控制的穩定性是造成傷害風險最重要潛在因素之一[17]。本研究采用MPT 和PAPS 評價踝關節本體感覺,踝關節本體感覺下降者MPT 增加,PAPS 增大。既往研究報道[9],踝關節不穩定患者關節剛度異常可影響MPT。本研究采用1°/s的速度評估本體感覺,未發現患側MPT有顯著變化;但踝扭傷后患側跖屈末端剛度下降,與MPT呈顯著正相關,即跖屈末端僵硬可能導致本體感覺異常。本體感覺的機械感受器主要存在于肌肉、韌帶、肌腱和關節囊中[18]。關節位置和運動的感知不僅涉及韌帶,還包括因運動或位置變化引起的組織張力結構的整個神經運動網絡[19-20]。因此,組織間的力傳遞和剛度變化可能在本體感覺和運動控制方面起到重要作用。關節粘連、攣縮、損傷可能導致關節內和韌帶上關節本體感受器損傷,使本體感覺下降。研究發現踝關節剛度僅與MPT 存在相關性,而與PAPS 無明顯相關性。我們分析在本體感覺測量方面,MPT能更敏感地反映本體感覺,這與以往研究結果一致[9,21]。
本研究證實踝扭傷患者,踝關節背屈和跖屈肌力、關節活動度均明顯下降,跖屈末端關節剛度升高,其中跖屈活動度和關節剛度異常影響關節本體感覺。踝扭傷患者康復需加強關節周圍肌肉力量、背屈和跖屈活動度訓練,改善跖屈剛度,以促進本體感覺和踝關節運動功能恢復。踝關節生物力學和本體感覺定量測量有助于定量指導踝關節康復策略。
本研究存在一定的局限性。第一,研究樣本量較小。第二、未對踝扭傷患者進行隨訪觀察。目前尚不清楚踝關節生物力學測量和相應康復策略是否影響康復預后。今后研究需進一步擴大樣本量,并隨訪觀察康復治療后踝關節生物力學和本體感覺變化,明確踝扭傷后生物力學和本體感覺定量評價在康復策略指導的應用價值。

