盆底超聲檢測評估無張力性尿道中段懸吊帶術后吊帶相關并發癥的意義
樓葉琳 胡洋 周一波
壓力性尿失禁(stress urinary incontinence,SUI)是指咳嗽、噴嚏、大笑或運動等導致腹壓增高時尿道外口出現不自主的尿液漏出,以中老年婦女較為常見。我國成年女性SUI患病率高達18.9%,其中50~59歲女性SUI患病率為28.0%[1]。對于中重度以及保守治療效果不佳的SUI女性患者,無張力性尿道中段懸吊帶術是目前首選治療方式,可顯著改善其生活質量,但術后可能發生局部血腫、吊帶過緊、吊帶位置異常、吊帶暴露和侵蝕等并發癥[2]。目前對術后吊帶相關并發癥的評估,主要依靠醫生的經驗及患者的主觀感受,尚缺乏客觀的影像學依據。本文對9例無張力性尿道中段懸吊術后吊帶異常的患者進行二維、三維盆底超聲檢測,并與吊帶正常患者的超聲圖像進行比較,現將結果報道如下。
1 對象和方法
1.1 對象 2018年1月至2020年5月因無張力性尿道中段懸吊帶術后出現吊帶并發癥至浙江大學醫學院附屬金華醫院就診的女性患者9例,年齡42~71(58.1±8.2)歲;產次 1~4(2.0±0.9)次,均經陰道分娩;病史 1~10(4.2±2.6)年;絕經后 8 例,育齡期 1 例;經恥骨后無張力性尿道中段懸吊帶術(TVT)2例,經閉孔無張力性陰道中段懸吊帶術(TOT)7例。對9例患者行二維、三維盆底超聲檢測,并與同期本院就診的、有無張力性尿道中段懸吊帶史且吊帶正常的10例女性患者的盆底超聲圖像進行比較。所有患者無可致腹壓增加的慢性疾病,無其他嚴重的泌尿生殖系疾病。本研究經醫學倫理委員會審查通過,所有患者知情同意。
1.2 檢測方法 使用美國GE公司Voluson E8、E10超聲診斷儀,采用RIC5-9-D經腔內三維容積探頭,探頭頻率5~9 MHz,探頭二維掃查角度為180°,三維擺動角度為85°。患者排空大便,適度充盈膀胱,取膀胱截石位。探頭外覆避孕套,緊貼放置在患者會陰部尿道外口與陰道外口之間,取盆底正中矢狀切面作為初始切面,適當加壓探頭,清晰顯示恥骨聯合、尿道、吊帶、膀胱、陰道、肛直腸角及肛管。在此平面上進行左右扇掃,排查有無異常,并在靜息狀態及有效Valsalva狀態(時間持續>6 s,盆腔臟器向背尾側移動)下采集患者的二維圖像。將感興趣區定位為吊帶所在區域,進行自動容積掃查,采集三維超聲圖像。使用4D-View軟件進行后處理分析,獲得吊帶區域的盆底三維超聲軸平面。
1.3 觀察指標 (1)靜息狀態二維正中矢狀切面下吊帶位置:吊帶與膀胱頸、尿道外口之間的位置關系,吊帶與尿道縱行平滑肌(LSM)復合體的距離;(2)盆底三維重建的軸平面下吊帶的形態及對稱性;(3)有效Valsalva狀態下吊帶、膀胱移動情況。
2 結果
2.1 無張力性尿道中段懸吊帶術后正常吊帶圖像 在超聲下,吊帶顯示為清晰的強回聲。在盆底二維超聲下觀察,正中矢狀切面顯示吊帶位于尿道中段至尿道中外1/3處;吊帶短軸平行于尿道,呈短粗線狀強回聲的無張力狀態;吊帶下緣與LSM復合體的距離為3~5 mm,見圖1a(插頁)。在盆底三維超聲下觀察,靜息狀態三維軸平面顯示吊帶位于尿道后方,雙側對稱,呈“V”形平直伸展,見圖1b(插頁);Valsalva狀態三維軸平面顯示吊帶彎曲,位置相對固定,雙側成角變小,見圖1c(插頁)。
2.2 無張力性尿道中段懸吊帶術后異常吊帶圖像 9例患者中吊帶過緊2例,臨床表現為術后排尿困難,尿線細,排尿時間延長,甚至有慢性尿潴留;靜息狀態二維正中矢狀切面顯示吊帶下緣與LSM復合體距離分別為1.0、1.7 mm,見圖 2a(插頁);Valsalva狀態下顯示吊帶張力過高,三維成像吊帶成角呈“U”形。吊帶過松2例,臨床表現為術后持續性尿失禁1例,術后半年尿失禁復發1例;靜息狀態二維正中矢狀切面顯示吊帶下緣與LSM復合體距離分別為6.2、7.0 mm,見圖2b(插頁);盆底三維軸平面可見吊帶較平直,張力過低,見圖2c(插頁)。吊帶位置過高3例,臨床表現為術后出現尿頻尿急1例,術后尿失禁改善不佳2例;靜息狀態二維正中矢狀切面顯示吊帶均位于尿道近1/2處,見圖3a(插頁)。吊帶扭曲1例,臨床表現為術后漏尿癥狀好轉后又進行性加重;靜息狀態二維正中矢狀切面顯示尿道中段后方吊帶呈一細斜線,吊帶短軸與尿道未呈平行的無張力狀態,見圖3b(插頁)。吊帶侵蝕膀胱1例,臨床表現為術后血尿,尿頻、尿急;二維超聲顯示吊帶局部走行于膀胱黏膜下,見圖4a(插頁);超聲斷層顯像可見雙側吊帶不對稱,左側支局部折疊,見圖4b(插頁)。
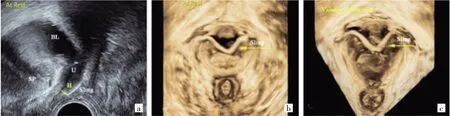
圖1 無張力性尿道中段懸吊帶術后正常吊帶圖像(BL為膀胱,U為尿道,SP為恥骨聯合,Sling為吊帶,H為吊帶下緣與尿道縱行平滑肌復合體的距離;a:靜息狀態二維正中矢狀切面下所見;b:靜息狀態三維軸平面下所見;c:Valsalva狀態三維軸平面下所見)
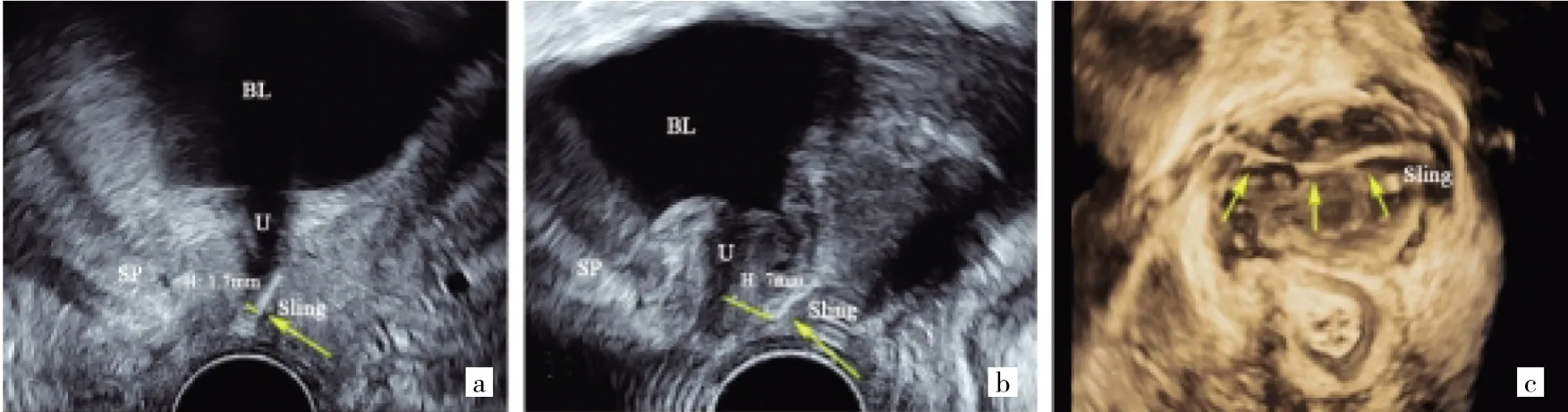
圖2 吊帶過緊與吊帶過松圖像(BL為膀胱,U為尿道,SP為恥骨聯合,Sling為吊帶,H為吊帶下緣與尿道縱行平滑肌復合體的距離;a:吊帶過緊,靜息狀態二維正中矢狀切面下所見;b:吊帶過松,靜息狀態二維正中矢狀切面下所見;c:吊帶過松,靜息狀態盆底三維軸平面下所見)
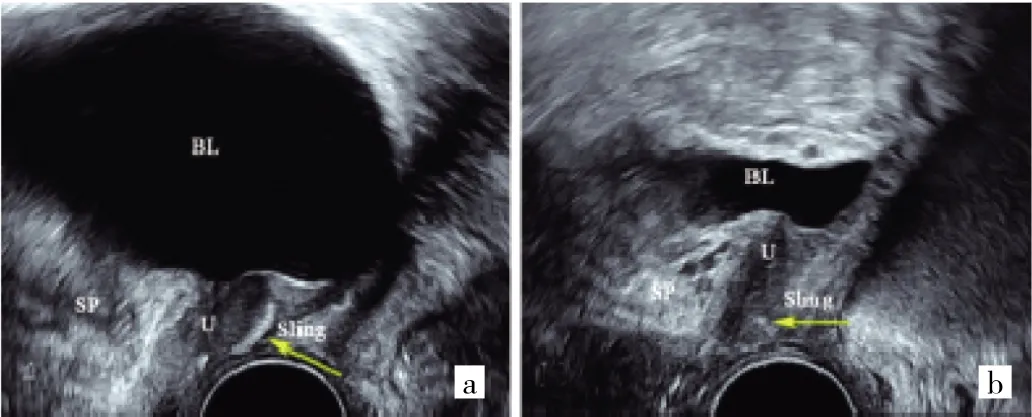
圖3 吊帶位置過高與吊帶扭曲圖像(BL為膀胱,U為尿道,SP為恥骨聯合,Sling為吊帶;a:吊帶位置過高,靜息狀態二維正中矢狀切面下所見;b:吊帶扭曲,靜息狀態二維正中矢狀切面下所見)

圖4 吊帶侵蝕膀胱圖像(BL為膀胱,Sling為吊帶;a:靜息狀態二維超聲所見;b:盆底三維超聲斷層成像)
3 討論
目前關于SUI的發病機制尚不明確,主要有“吊床”理論和“壓力傳導”理論兩種假說。這兩種假說均認為,維持尿道閉合壓的相關結構受損會導致SUI的發生[3]。無張力性尿道中段懸吊帶術通過在SUI患者尿道后方置入吊帶,恢復其盆底的“吊床樣”結構,從而治療尿失禁[4]。它是目前手術治療SUI的主要方式,但研究顯示術后并發癥并不少見[5-7]。目前最常用的吊帶材質為聚丙烯,它在X線和MRI下難以顯示,但在超聲下能顯示為清晰的強回聲。此外,盆底超聲檢測兼具無輻射、價廉、重復性高等優勢[2]。因此,筆者采用盆底超聲檢測評估術后吊帶相關并發癥。
本研究對二維、三維盆底超聲檢測評估吊帶的意義總結如下。(1)首先,應評估吊帶位置正常與否,在盆底二維正中矢狀切面觀察吊帶與膀胱頸、尿道外口之間的位置關系,有研究顯示如果吊帶位于尿道近1/2處,則認為吊帶位置過高[8]。本研究發現3例患者吊帶過高,其中1例并發尿急、尿頻,2例術后尿失禁癥狀改善欠佳。在該切面上,還應對吊帶的形態進行觀察,正常吊帶短軸平行于尿道,呈短粗線狀強回聲的無張力狀態[8]。國內研究顯示,吊帶橫截面寬度相對較小會影響手術療效,可能與術中安置、調節吊帶時全部或局部發生折疊、扭曲相關[9]。本研究1例吊帶扭曲患者在正中矢狀切面吊帶未呈短粗線狀,而呈一細斜線,該患者術后尿失禁復發。(2)在盆底正中矢狀切面上,還應觀察吊帶下緣與LSM復合體的距離。Kociszewski等[8,10]認為該距離 3~5 mm為正常,當<2 mm時易發生術后尿路感染、膀胱過度活動和尿潴留,當>4.6 mm時易發生術后持續性尿失禁和陰道吊帶暴露。國際泌尿婦科協會在關于尿道中段懸吊帶術后排尿功能障礙的處理指南中指出,當吊帶與LSM復合體的距離<3 mm時易發生術后排尿障礙[11]。本研究有2例患者吊帶過緊,距離分別為1.0、1.7 mm,術后均出現排尿困難、尿線細、排尿時間延長;其中1例出現尿潴留,殘余尿量156 ml,經尿道擴張后癥狀改善,復查殘余尿量50 ml。吊帶過松患者2例,吊帶與LSM復合體的距離分別為6.2、7.0 mm,Valsalva狀態下超聲顯示尿道內口呈漏斗樣開放,術后分別出現持續性尿失禁、尿失禁復發。(3)目前國內無相關研究明確怎樣使用超聲探查LSM復合體,本研究發現超聲能良好顯示尿道的不同層次,女性尿道的結構為外層的尿道外括約肌,是環行走向的橫紋肌,在超聲上顯示為高回聲;內層為尿道內括約肌,由環行平滑肌和縱行平滑肌層組成,在超聲上顯示為低回聲;最內層為固有膜層,分為黏膜層及黏膜下層,超聲顯示為近乎于無回聲的極低回聲。(4)吊帶侵蝕是尿道中段懸吊帶術后的一個重要并發癥,指吊帶逐漸侵入鄰近器官,主要發生在膀胱、尿道,超聲檢查可發現部分吊帶位于膀胱黏膜下,并能測量吊帶侵蝕入膀胱的具體范圍。本研究吊帶侵蝕膀胱1例,侵蝕膀胱的吊帶長度為1 cm,術前明確診斷有助于再手術方式的選擇[12]。(5)三維盆底超聲能重建類似于MRI的盆底軸平面圖像,并能使用超聲斷層顯像技術進行多平面成像。本研究正常吊帶三維盆底超聲顯示,吊帶位于尿道后方,雙側對稱,呈“V”形平直伸展;Valsalva狀態下吊帶彎曲,雙側成角變小。國內學者發現尿失禁患者吊帶成角較大,吊帶松弛;而排尿困難患者吊帶成角較小,吊帶張力過大[4]。本研究吊帶過松者吊帶走行較平直,吊帶過緊者吊帶兩側支成角明顯,證實可使用三維盆底超聲探查吊帶張力情況。在該平面上,還可以觀察吊帶的對稱性及折疊情況,當吊帶折疊處于不同水平時,可使用超聲斷層顯像補充探查吊帶的空間位置。(6)術后早期(1周內)評估吊帶的情況非常關鍵。Majkusiak等[13]研究表明,術后遠期吊帶的位置較為固定,吊帶周圍組織瘢痕化,并不會隨著時間推移而改變位置;對于術后臨床療效差或出現相關并發癥的患者,應早期進行超聲檢查,觀察術后吊帶情況,以便及時進行干預治療。吊帶最常見的早期并發癥是排尿障礙或急迫性尿失禁,超聲檢查有助于鑒別病因,預測保守治療能否成功。此外,超聲檢查可評價吊帶的位置來指導臨床治療,還可以通過測量吊帶與LSM復合體的距離、觀察吊帶的對稱性來選擇術后吊帶早期松解方式[8]。
綜上所述,利用二維、三維盆底超聲探查無張力性尿道中段懸吊帶術后的吊帶位置、形態及張力,有助于判斷有無吊帶異常,對術后吊帶相關并發癥的評估具有重要意義。

