老年慢性腎臟病患者外周血中性粒細胞/淋巴細胞比值與超敏C反應蛋白及心臟瓣膜鈣化的相關性
王云丹,王應燈
上海交通大學醫學院附屬第九人民醫院腎臟科,上海200011
慢性腎臟病(chronic kidney disease,CKD) 全球患病率高達11%~13%,已成為一個全球性健康問題[1]。心血管疾病是CKD 患者的最主要死因[2]。心臟瓣膜鈣化(cardiac valvecalcification,CVC) 和動脈粥樣硬化都是CKD 患者常見且嚴重的并發癥,老年CKD 患者發生CVC 的風險更高,且極易導致心律失常、心肌缺血、心力衰竭和猝死等。近年眾多研究表明,CKD患者體內普遍存在的微炎癥狀態與心血管疾病的發生密切關聯。目前研究普遍認為,C-反應蛋白(C-reactive protein,CRP)尤其是超敏C 反應蛋白(high-sensitivity C-reactive protein,hsCRP)是全身動脈粥樣硬化的標志物,常用于心血管疾病危險分層,hsCRP<1 mg/L、1~3 mg/L 和>3 mg/L 分別提示較低、中等或者較高的相對心血管風險[3]。中性粒細胞/淋巴細胞比值(neutrophil to lymphocyte ratio,NLR)代表體內中性粒細胞和淋巴細胞數量之間的平衡,有研究表明在腫瘤、心腦血管疾病中NLR 可作為炎癥指標,用于預測疾病的發生、發展和結果[4-6]。本研究討論老年CKD患者NLR 與hsCRP 及CVC 的相關性,旨在探討NLR在老年CKD 患者炎癥評估及預測心臟瓣膜鈣化中的作用。
1 資料與方法
1.1 一般資料 選取2017年1月—2018年4月于上海交通大學醫學院附屬第九人民醫院腎臟科住院、年齡≥60 歲且符合2012年KDIGO 指南CKD 診斷標準[7] 的非透析患者,采用簡化MDRD 公式計算腎小球濾過率(GFR)并進行CKD 分期。納入標準:年齡≥60 歲、CKD 診斷明確;排除標準:有瓣膜置換術、惡性腫瘤、腎移植手術、血液系統惡性疾病、近3 個月內感染或使用抗生素、長期使用激素或免疫抑制劑的患者。本研究經過醫院倫理學備案,研究對象均知情同意。
1.2 研究方法
1.2.1 一般資料和血液檢查 收集所有患者的人口學資料,腎臟原發病及既往史、個人史,包括吸煙史、高血壓、糖尿病史等。血液檢查結果,包括hsCRP、血清白蛋白(Alb)、尿素(BUN)、肌酐(Scr)、尿酸(UA)、總膽固醇(TC)、三酰甘油(TG)、高密度膽固醇(HDL-C)、低密度膽固醇(LDL-C)、鈣(Ca)、磷(P)、鎂(Mg),均應用東芝TBA-120FR 全自動生化儀檢測,全段甲狀旁腺激素(intact parathyroid hormone,iPTH)應用西門子ADVIA Centaur XP 全自動免疫分析系統利用化學發光法檢測,全血細胞分析應用Sysmex XT-4000i 全血細胞分析儀檢測。根據中性粒細胞計數、淋巴細胞計數結果計算NLR,根據Alb、Ca 水平計算校正鈣(CsCa)。
1.2.2 超聲心動圖檢查 使用超聲心動儀(GE VIVID 7 pro,2.5~4 mHZ 探頭)進行超聲心動圖檢查,CVC定義為:主動脈瓣或二尖瓣出現1 個以上強回聲。根據患者超聲心動圖結果有無CVC 進行分組。
1.3 統計學分析 采用SPSS20.0 軟件進行統計學分析。符合正態分布的計量資料采用均數±標準差(±s)表示,比較采用獨立樣本t 檢驗。非正態分布計量資料采用M(1/4,3/4)表示,比較采用非參數秩和檢驗。相關性檢驗采用Spearman 相關性分析。采用Logistic回歸分析老年CKD 患者CVC 的危險因素。P<0.05 為差異有統計學意義。
2 結果
2.1 CVC組與非CVC組 共納入134 例CKD 非透析患者,年齡60~95 歲,其中男性74 例,平均年齡(76.6±9.8)歲;女性60 例,平均年齡(78.3±9.4)歲,134 例中,CKD 3~5 期患者93 例(69.4%)。原發病包括糖尿病腎病48 例(35.8%),慢性腎小球腎炎46例(34.3%),高血壓腎病22 例(16.4%),其他4 例(3.0%),不詳14 例(10.4%)。CVC組NLR 高于非CVC組(2.52±0.96)vs(1.89±0.77),P<0.01。CVC組年齡、hsCRP 高于非CVC組,Alb、TC、Ca 水平低于非CVC組。見表1。
2.2 糖尿病組與非糖尿病組 糖尿病組NLR、Scr、HDL-C、P、iPTH 低于非糖尿病組,Hb、GFR、TG、Ca 高于非糖尿病組。見表2。
2.3 NLR 與hsCRP 及其他臨床指標的相關性 對入組患者進行Spearman 相關分析,結果顯示:NLR 與年齡、WBC、hsCRP、BUN、Scr 呈正相關,與Hb、Alb、GFR、TC、TG 呈負相關。見表3。

表3 老年CKD 患者NLR 與實驗室及臨床指標的Spearman 相關分析
2.4 CKD 患者CVC 的Logistic 回歸分析 以心臟瓣膜有無鈣化為因變量,性別、糖尿病、高血壓、吸煙史及各臨床指標為自變量,將年齡根據是否≥80 歲分層,逐個進行單因素Logistic 二元回歸分析。分析顯示,高齡(≥80 歲)、高NLR、低Alb、低Ca 是老年CKD 患者CVC 的危險因素(P<0.05)。見表4。
以心臟瓣膜有無鈣化為因變量,采用Logistic 回歸向前逐步法,引入判別標準P<0.05,剔除標準P>0.1。結果發現NLR 水平升高是CVC 的獨立危險因素(OR=2.182,95%CI 1.109~4.290,P=0.024)。
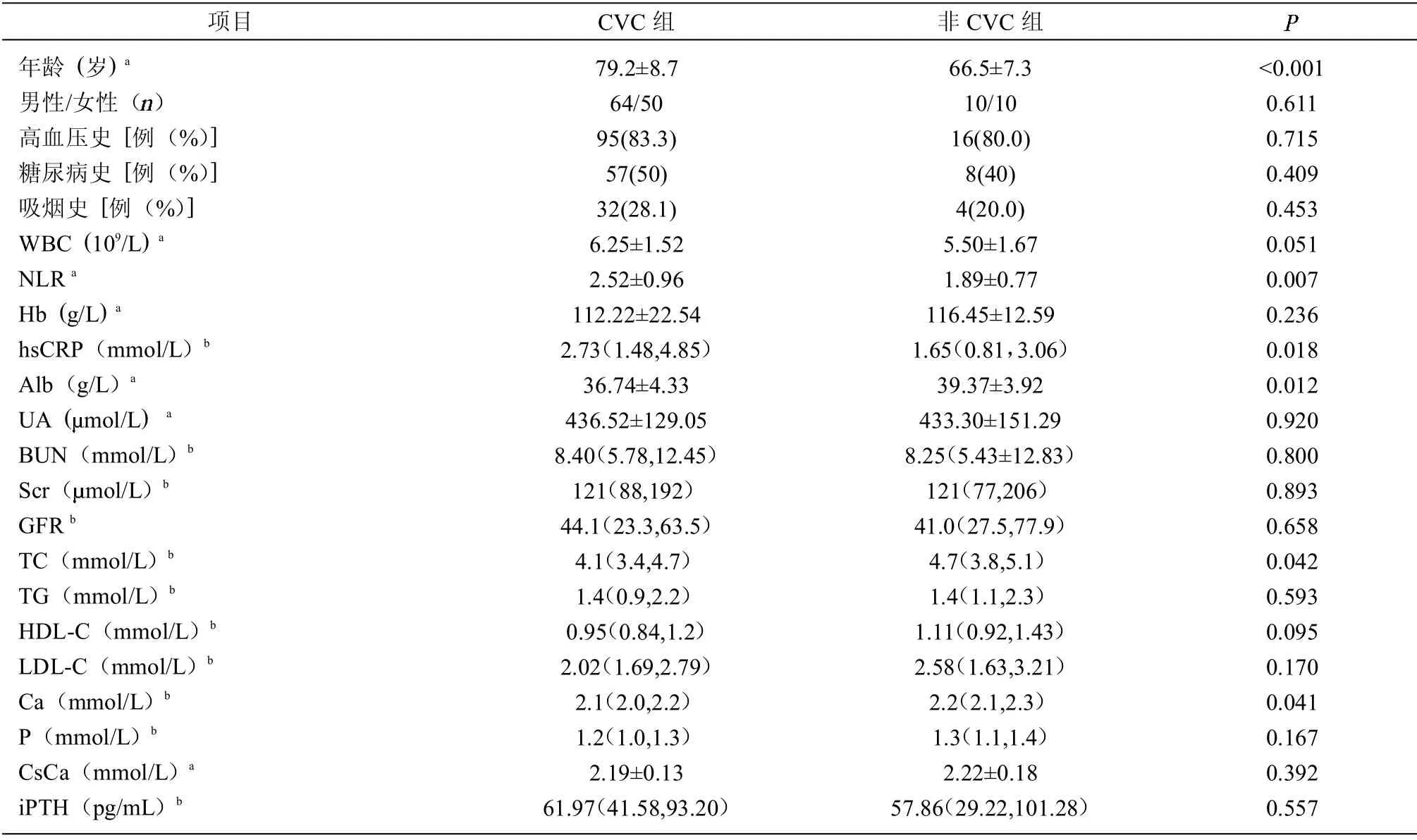
表1 老年CKD 患者CVC組與非CVC組資料比較
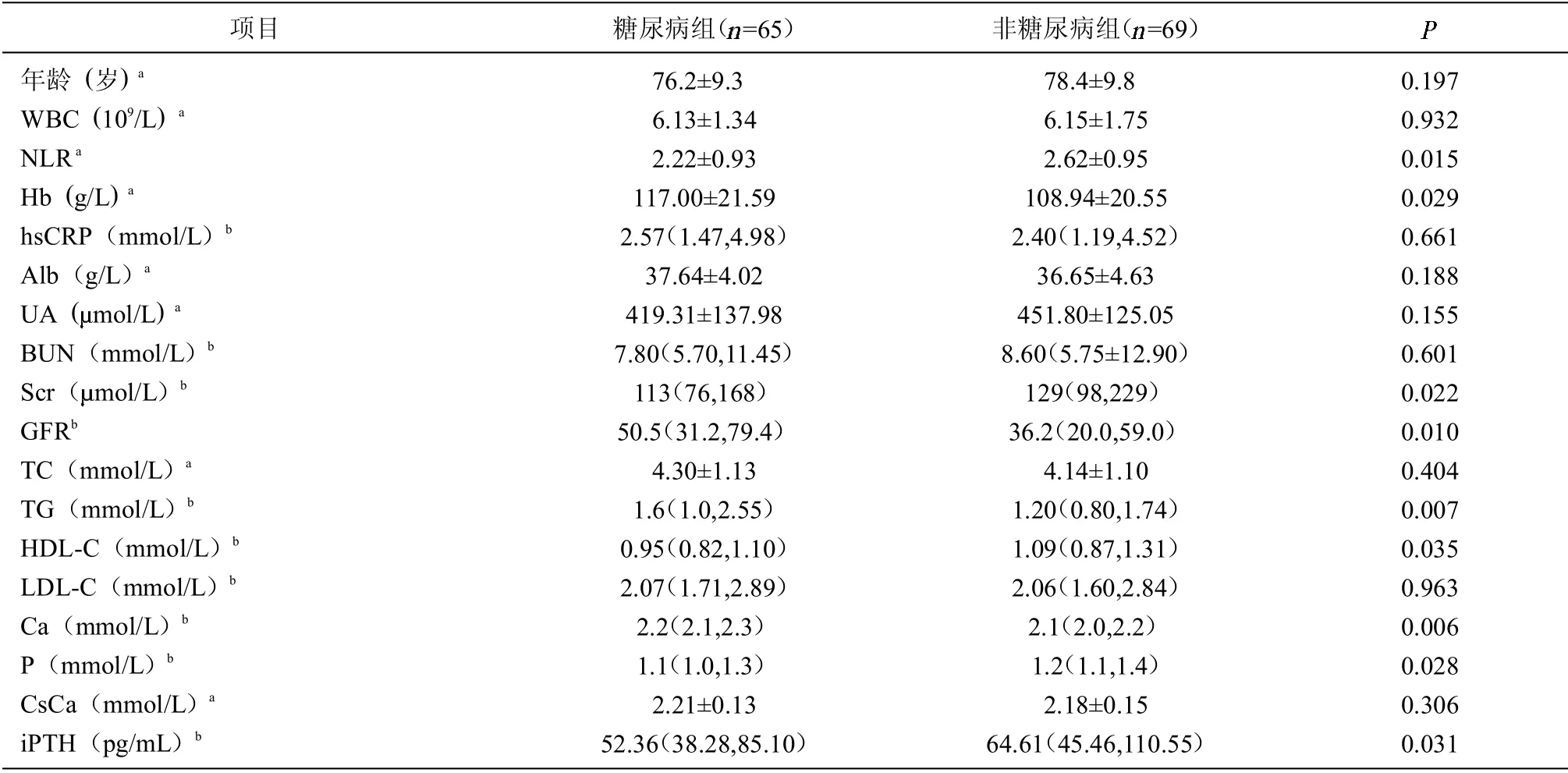
表2 老年CKD 患者糖尿病組與非糖尿病組資料比較
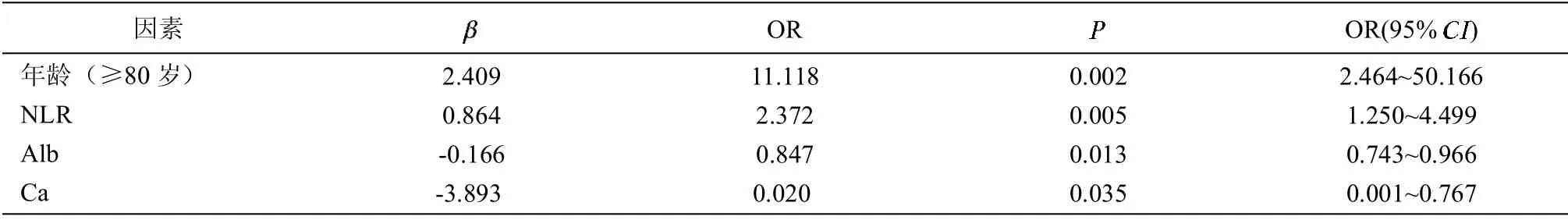
表4 老年CKD 患者CVC 的單因素Logistic 回歸分析
3 討論
多種炎癥細胞因子白細胞介素1(IL-1)、白細胞介素6(IL-6)、白細胞介素8(IL-8)、腫瘤壞死因子以及hsCRP 可作為微炎癥反應狀態客觀、敏感的指標。這些指標的輕度升高與促鈣化因子呈正相關關系,從而說明微炎癥狀態可能具有促進鈣化的作用。既往研究顯示,hsCRP 在CKD 患者中升高[8]。在非透析的CKD 患者中,有CVC 者較無CVC 者冠心病的患病分析升高,CVC 與CKD 患者中冠心病的患病和嚴重程度相關[9]。在本研究中,CVC組患者hsCRP 水平高于非CVC組。CRP 水平受細胞因子IL-1、IL-6、TNF-a 的調節,它的升高與動脈粥樣硬化等慢性炎癥狀態相關[10]。NLR 獲取容易、計算簡便,已有研究證實在普通人群中NLR 與全因死亡率、冠心病和心力衰竭相關[6]。在本研究中,CVC組患者NLR水平高于非CVC組,且NLR 水平升高是老年CKD患者CVC 的獨立危險因素。NLR 升高表示中性粒細胞計數相對增多,而中性粒細胞釋放的基質金屬蛋白酶(matrix metalloproteinases,MMPs)可通過瓣膜間質細胞凋亡和成骨促進CVC。CVC組患者年齡顯著高于非CVC組,年齡是CVC 的危險因素,特別是在年齡≥80 歲人群中CVC 患病率更高。CVC組Alb、TC 水平較低,說明營養不良是老年CKD 患者促進CVC 的因素。
在糖尿病患者中,既往研究發現NLR 是糖尿病腎病、心血管不良事件和心血管死亡率的獨立預測因子[11]。近年來關于NLR 與糖尿病、糖尿病大血管和微血管并發癥的發生及嚴重程度的關系也已引起關注。NLR 升高與早期糖尿病腎病相關,NLR 值升高可能是早期糖尿病腎病的預測指標[12]。有研究提示NLR 水平升高與2 型糖尿病患者HbA1c 升高和血糖控制不良有關[13-14]。而在本研究的患者中,糖尿病組NLR 低于非糖尿病組,而NLR 與年齡、Scr 呈正相關。本研究對象為老年CKD 患者,且以GFR 下降患者為主,所以推測在腎功能下降的老年糖尿病患者中,NLR 升高并不能很好地作為一個預測指標來提示血糖的控制情況,需同時考慮腎功能下降程度及年齡的影響。這與文獻的研究結果不一致,文獻研究對象為非CKD 及早期糖尿病腎病患者,可能有一定的差異。本研究同時發現糖尿病組iPTH 低于非糖尿病組,原因可能是血糖控制不佳者iPTH 分泌易受高血糖濃度抑制[15]。
hsCRP作為炎癥指標評價機體的全身炎癥狀態已被廣泛應用。本研究結果表明NLR 水平與hsCRP 水平呈正相關,提示NLR 亦可能在老年CKD 患者中作為炎癥指標提示患者的炎癥情況。研究表明,NLR 升高的CKD 患者GFR 下降明顯,在對CKD4 期患者的研究中發現,NLR 升高者有較高的CRP 基線和較快的腎功能下降并進入終末期腎臟病[16]。在以透析或死亡的終末期腎病為終點的一項研究中,結果也提示了NLR 與腎功能下降有關,NLR 可能預測CKD 患者預后[17]。在本研究中,NLR 水平與BUN、Scr 水平呈正相關,與Hb、Alb、TC、TG 水平呈負相關,可能與腎功能下降及患者營養狀況有關。
綜上所述,在老年CKD 患者中NLR 與hsCRP 水平相關,NLR 水平升高可能提示機體的炎癥情況,是老年CKD 患者CVC 的獨立危險因素。NLR 可以通過血常規檢測來計算,是臨床常用的檢測指標,有助于臨床對于老年CKD 患者炎癥狀態的評估,但NLR在老年CKD 患者中評估炎癥、預測CVC 的切點值及是否能更好更方便預測心血管鈣化和CKD 的進展,還有待進一步研究探索。

