一過性圓頂尖角型T波1例
李海莎
患者男,12歲,因咳嗽、氣喘7 d,加重發熱1 d入院。否認既往體檢有先心病及哮喘病史。入院查體:體溫38 ℃,呼吸26 次/min,咽充血,呼吸較急促,無三凹征,雙肺呼吸音粗,呼吸雙相均可聞及中量哮鳴音及少量中細濕啰音,心音有力,未聞及雜音。入院診斷:① 喘息性支氣管炎;② 呼吸功能不全;③ 支氣管哮喘追蹤。2019年8月26日入院后立即行心電圖檢查,顯示竇性心動過速(113 次/min),PR間期0.15 s,QT間期0.38 s,RV1+SV50.7 mV,QRS電軸77°,TV2 ~V5前半部呈圓頂狀,后半部呈尖角形,尖角型T波振幅≥0.1 mV,持續時間為0.07 s(圖1)。心電圖診斷:竇性心動過速,圓頂尖角型T波改變。追問病史,患兒1年前入學體檢心電圖正常。建議心臟超聲排除先心病。心臟彩超提示三尖瓣少量反流,主動脈瓣口射流速度偏快,心功能正常,心動過速(圖略)。
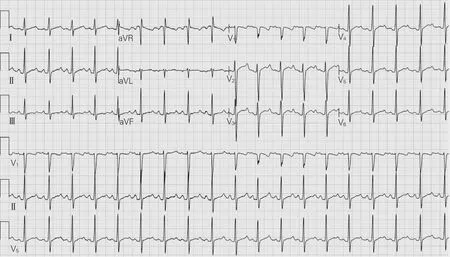
圖1 患者入院時心電圖
住院后予以完善相關檢查,血氣分析(喘息發作時采血):酸堿度7.46;二氧化碳分壓35 mmHg;氧分壓58 mmHg;實際碳酸氫鹽24.9 mmol/L,標準碳酸氫鹽25.8 mmol/L;細胞外剩余堿1.1 mmol/L,剩余堿1.4 mmol/L;血氧飽和度91%。胸片顯示兩肺紋理稍增多,心胸比率不大,兩膈面光滑,胸部平片未見明顯異常。肺功能:FVC為1.95 L,占預計值55.31%;FEV1為1.49 L,占預計值50.97%,FEV1/VCMX為90.95%,呼氣流速各峰值MMEF75/25,EFE50,FEF75分別為38.16%,44.06%,30.35%,提示存在混合性通氣功能障礙。經消炎、平喘等治療5 d后好轉出院。2019年8月30日出院時復查心電圖顯示:竇性心動過速(101 次/min),PR間期0.15 s,QT間期0.36 s,RV1+SV50.7 mV,QRS電軸70°,未見圓頂尖角型T 波。心電圖診斷:竇性心動過速。見圖2。

圖2 患者出院時心電圖
討論圓頂尖角型T波是指具有特征性的雙峰T波,第一峰呈圓頂狀,第二峰有一向上的尖角波,常見于部分先天性心臟病患兒[1]。心電圖T波由左右心室復極波疊加而成,第一峰代表左室復極,第二峰代表右室復極。左室位于心臟左后方,T向量向右向前,投影在右胸導聯軸的正側,但T波向量的振幅不大,所以第一峰呈圓頂形;先心病患者因存在左向右分流,導致右室負荷加重、右室肥大,右室產生的T向量向右向前且增大,第二峰呈尖角型改變,但右室復極時間無明顯延長,因而T波時限不增寬。文獻報道[2]先天性心臟病患兒行手術修補缺損或封堵術后因左向右分流消失,右室負荷減輕,圓頂尖角型T波可消失。
本例患兒無先心病,僅急性喘息發作時心電圖出現一過性圓頂尖角型T波。既往已有文獻報道[3],除先心病患者外,正常兒童、腦血管患者、用藥胺碘酮均可能出現圓頂尖角型T波,其機制尚不明確。正常兒童如果右心系統占優勢,交感、副交感神經不平衡,交感神經較迷走神經張力增高可能是導致低幼年兒童圓頂尖角型T波產生的原因,隨著年齡增長,身體發育后圓頂尖角型T波可消失[4]。腦血管患者發生腦心綜合征,可引起心臟神經調節失衡;胺碘酮可導致左右室復極不同步,都是產生圓頂尖角型T波的可能機制。最近有研究報道[5],川崎病患兒心電圖出現雙峰T波改變與鈣離子通道CACNB2基因變異密切相關。本例患兒12歲,為大齡兒童,心臟發育接近成人水平,未發病時心電圖正常。此次一過性圓頂尖角型T波誘因是喘息急性發作,考慮是喘息發作引起的急性神經調節功能異常導致心室復極異常,從而出現圓頂尖角型T波。喘息急性發作還可引起胸腔負壓增大及肺動脈壓力升高,右室容量增加,右室負荷過重,這也是導致左右心室復極不同步的原因。
通過本例的分析,我們注意到圓頂尖角型T波心電圖診斷酷似房性早搏未下傳或2 ∶1房室阻滯,診斷存在一定難度,需辨別雙峰T波還是P波疊加在T波中。認真尋找P波與QRS波、PP與RR間期之間的關系十分重要,最關鍵的是圓頂尖角型T波大多數只出現在右胸導聯,而房性早搏未下傳、2 ∶1房室阻滯的P波可全導聯同步出現,從而可避免誤診、漏診。臨床上需要注意,不僅是先心病,急性喘息發作也是引起一過性圓頂尖角型T波的原因。因哮喘會反復發作,今后可進一步追蹤更多此類患兒,檢測相關指標閾值,以明確喘息發作與圓頂尖角型T波的相關性,并進一步探究其發生機制。

