限制性結(jié)腸脾曲游離技術(shù)在腹腔鏡直腸癌低位前切除術(shù)中的臨床應(yīng)用
李赟 刁德昌 李洪明 盧新泉 易小江 萬進(jìn) 鄧晨輝
結(jié)腸脾曲的游離在直腸癌低位前切除術(shù)中具有重要的臨床意義,它可以在保證腫瘤根治性切除的同時(shí)獲得更好的近端腸管的血運(yùn)并降低吻合口張力。
目前國內(nèi)外文獻(xiàn)中尚缺乏對結(jié)腸脾曲游離界線的準(zhǔn)確界定。比較通行的做法是根據(jù)周圍韌帶的離斷范圍將結(jié)腸脾曲的游離分為完全性和部分性兩類。前者是指離段胃結(jié)腸韌帶、脾結(jié)腸韌帶、膈結(jié)腸韌帶和胰腺-橫結(jié)腸系膜韌帶,達(dá)到脾曲的徹底游離;而后者僅僅離段脾結(jié)腸韌帶和膈結(jié)腸韌帶。但目前已有研究發(fā)現(xiàn),這兩種方法在技術(shù)難度和手術(shù)創(chuàng)傷性方面差異無統(tǒng)計(jì)學(xué)意義,具體表現(xiàn)在手術(shù)時(shí)間、術(shù)中出血量和術(shù)后并發(fā)癥發(fā)生率上基本一致[1]
近年來,我們團(tuán)隊(duì)創(chuàng)新性地提出了限制性結(jié)腸脾曲游離(limited-splenic flexure mobilization,LSFM)的概念,即僅僅切斷膈結(jié)腸韌帶,保留脾結(jié)腸韌帶、胃結(jié)腸韌帶和胰腺-橫結(jié)腸系膜韌帶,以期在保證脾曲游離效果的前提下大大降低手術(shù)難度,減小手術(shù)創(chuàng)傷。本文系統(tǒng)總結(jié)了2018年6月至2019年3月間在廣東省中醫(yī)院開展的75例腹腔鏡直腸低位前切除術(shù)伴脾曲游離的患者的臨床資料,旨在進(jìn)一步探討和評價(jià)單純離斷膈結(jié)腸韌帶在脾曲游離中的效果和安全性,為臨床上限制性脾曲游離技術(shù)的推廣應(yīng)用提供重要的參考資料。
資料與方法
一、病例選擇與分組
病例納入標(biāo)準(zhǔn):(1)術(shù)前檢查證實(shí)為局部進(jìn)展期直腸癌,腫瘤可切除,無遠(yuǎn)處轉(zhuǎn)移;(2)行一期吻合,預(yù)估吻合口會存在張力;(3)全身一般情況良好,無明顯手術(shù)禁忌;(4)接受腹腔鏡手術(shù)的患者。病例排除標(biāo)準(zhǔn):(1)因各種原因行急診手術(shù)的患者;(2)術(shù)前有腫瘤引起的梗阻征象,或因梗阻術(shù)前留置金屬支架或腸梗阻導(dǎo)管的患者;(3)聯(lián)合臟器切除(不包括側(cè)方淋巴結(jié)清掃)的患者;(4)因各種原因?qū)е略l(fā)腫瘤無法切除的患者;(5)行腹會陰聯(lián)合切除或腫瘤切除后未行腸道一期重建的患者;(6)多原發(fā)腸癌患者或伴有其他臟器原發(fā)腫瘤的患者。
依據(jù)上述標(biāo)準(zhǔn)回顧性收集于2018年6月至2019年3月間在廣州中醫(yī)藥大學(xué)第二附屬醫(yī)院開展的75例腹腔鏡直腸低位前切除術(shù)的患者的臨床手術(shù)資料。按照脾曲游離方法分為LSFM組(35例)和完全性脾曲游離(completed-splenic flexure mobilization,CSFM)組(40例)。
二、術(shù)前準(zhǔn)備與手術(shù)方法
術(shù)前常規(guī)使用口服全腸道灌洗液(復(fù)方聚乙二醇電解質(zhì)散)的方法進(jìn)行腸道準(zhǔn)備。若口服灌洗液準(zhǔn)備效果不佳,則于術(shù)前行經(jīng)肛清潔灌腸1~2次。檢查前1天進(jìn)食少渣或無渣半流質(zhì)飲食。
患者采用氣管插管全身麻醉。患者取平臥分腿體位,在進(jìn)行下腹部和盆腔內(nèi)操作時(shí)取頭低腳高位,進(jìn)行脾曲游離時(shí)適當(dāng)取右傾體位。氣腹壓力12 mmHg(1 mmHg=0.133 kPa)。臍上緣放置直徑10 mm的Trocar作為觀察孔,右髂前上棘內(nèi)2橫指處置入一12 mm的Trocar作為主操作孔,在右鎖骨中線平臍水平置入一5 mm的Trocar作為輔助操作孔;助手的2個(gè)操作孔分別位于左鎖骨中線平臍處和左側(cè)反麥?zhǔn)宵c(diǎn)處,均置入5 mm的Trocar。對于LSFM組患者,為了保證手術(shù)的連續(xù)性,盡量減少術(shù)野的轉(zhuǎn)換,我們常規(guī)在完成左側(cè)Toldt間隙的充分拓展和乙狀結(jié)腸系膜的裁剪后進(jìn)行結(jié)腸脾曲的限制性游離。具體步驟如下:將乙狀結(jié)腸、降結(jié)腸及其系膜向右側(cè)翻轉(zhuǎn),充分離斷乙狀結(jié)腸、降結(jié)腸旁溝的腹膜返折,并與內(nèi)側(cè)的Toldt間隙相貫通。這時(shí)可見膈結(jié)腸韌帶阻擋在視野前方,并將結(jié)腸脾曲固定于側(cè)腹壁(圖1)。將降結(jié)腸和結(jié)腸脾曲向中線側(cè)牽拉,沿降結(jié)腸旁溝的切開線繼續(xù)向上完全離段膈結(jié)腸韌帶(圖2),直至充分暴露脾臟,并可見到固定于脾下極的脾結(jié)腸韌帶(圖3)。保留脾結(jié)腸韌帶,注意牽拉降結(jié)腸的合適力度,避免造成脾臟損傷。術(shù)畢所有患者常規(guī)放置1根盆腔引流管經(jīng)左下腹Trocar孔引出體外。
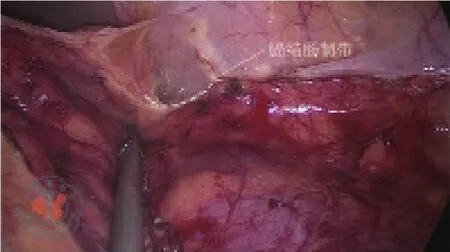
圖1 向上切開降結(jié)腸外側(cè)腹膜后見膈結(jié)腸韌帶阻擋在前方
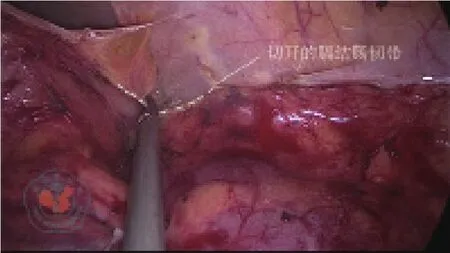
圖2 繼續(xù)向上完全離斷膈結(jié)腸韌帶
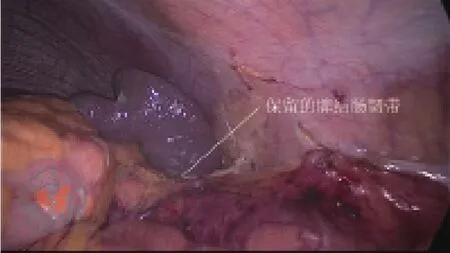
圖3 限制性結(jié)腸脾曲游離后即可充分顯露脾臟,脾結(jié)腸韌帶得以保留
CSFM組的體位、Trocar布局、左側(cè)Toldt間隙拓展和乙狀結(jié)腸系膜裁剪均與LSFM組相同。但在離斷膈結(jié)腸韌帶的基礎(chǔ)上,再離斷脾結(jié)腸韌帶、網(wǎng)膜囊前方的胃結(jié)腸韌帶以及橫結(jié)腸系膜前葉和左結(jié)腸系膜后葉,使網(wǎng)膜囊的左側(cè)份和左側(cè)Toldt間隙完全貫通,從而達(dá)到結(jié)腸脾曲的完全游離。
術(shù)后常規(guī)預(yù)防性使用抗生素24 h,術(shù)后12小時(shí)開始進(jìn)食流質(zhì),術(shù)后第2天下床活動。若無腹痛腹脹,無發(fā)熱,引流液無異常,于術(shù)后第5~6天拔除盆腔引流管。
三、評價(jià)指標(biāo)
包括手術(shù)情況[總手術(shù)時(shí)間、脾曲游離時(shí)間、術(shù)中出血量、有無預(yù)防性造口、大體標(biāo)本質(zhì)量分級(Nagtegaal分級)]和術(shù)后情況(術(shù)后病理結(jié)果、淋巴結(jié)清掃情況、術(shù)后并發(fā)癥發(fā)生情況、術(shù)后住院時(shí)間、術(shù)后引流管引流量及留置時(shí)間、術(shù)后30天再手術(shù)率、再住院率和死亡率)。
四、統(tǒng)計(jì)學(xué)方法
采用SPSS 17.0軟件對數(shù)據(jù)結(jié)果進(jìn)行統(tǒng)計(jì)分析,計(jì)量資料以均值±標(biāo)準(zhǔn)差表示;計(jì)數(shù)資料以例數(shù)(百分比)表示。計(jì)量資料的比較采用t檢驗(yàn),計(jì)數(shù)資料的比較采用χ2檢驗(yàn)。以P<0.05為差異有統(tǒng)計(jì)學(xué)意義。
結(jié) 果
一、術(shù)前基本情況
LSFM組患者年齡40~82(中位62)歲,其中男性19例(54.3%);有5例(14.3%)患者術(shù)前有腹部或盆腔的手術(shù)史,9例(25.7%)術(shù)前進(jìn)行了2~4程的新輔助治療(放化療或單純化療);上段直腸癌6例(17.1%),中段直腸癌12例(34.3%),下段直腸癌17例(48.6%)。CSFM組年齡38~84(中位65)歲,其中男性27例(67.5%);有4例(10%)患者術(shù)前有腹部或盆腔的手術(shù)史,15例(37.5%)術(shù)前進(jìn)行了2~4程的新輔助治療(放化療或單純化療)。上段直腸癌11例(27.5%),中段直腸癌9例(22.5%),下段直腸癌20例(50%)。兩組患者術(shù)前基本資料的比較差異無統(tǒng)計(jì)學(xué)意義,具有可比性。
二、手術(shù)情況
兩組患者均完成標(biāo)準(zhǔn)的TME手術(shù)并行一期直腸-結(jié)腸無張力吻合,均未發(fā)生毗鄰臟器的醫(yī)源性損傷和中轉(zhuǎn)開腹,所有患者的手術(shù)標(biāo)本質(zhì)量分級為3級。LSFM組的手術(shù)時(shí)間(176.8±55.7)min與CSFM組(205.5±72.4)min比較無顯著性差異;而LSFM組的脾曲游離時(shí)間(4.5±3.1)min則顯著短于CSFM組(25.4±9.3)min(t=-12.684,P<0.01)。LSFM術(shù)中出血量(36.3±26.2)mL,其中3例(8.6%)患者因吻合口過低或放療后組織水腫嚴(yán)重行預(yù)防性回腸造口術(shù);CSFM組術(shù)中出血量(41.6±30.8)mL,其中5例(12.5%)患者行預(yù)防性回腸造口術(shù)。兩組間術(shù)中出血量和行預(yù)防性回腸造口患者比例差異無統(tǒng)計(jì)學(xué)意義。
三、術(shù)后病理結(jié)果情況
LSFM組術(shù)后病理分期:Ⅰ期4例(11.4%),Ⅱ期12例(34.3%),Ⅲ期17例(48.6%),Ⅳ期2例(5.7%)。術(shù)后病理類型:低分化腺癌7例(20%),中分化腺癌18例(51.4%),高分化腺癌7例(20%),黏液腺癌3例(8.6%)。淋巴結(jié)清掃數(shù)目(27.4±8.4)枚。CSFM組術(shù)后病理分期:Ⅰ期3例(7.5%),Ⅱ期18例(45%),Ⅲ期18例(45%),Ⅳ期1例(2.5%)。術(shù)后病理類型:低分化腺癌11例(27.5%),中分化腺癌15例(37.5%),高分化腺癌10例(25%),黏液腺癌4例(10%)。淋巴結(jié)清掃數(shù)目(29.6±10.1)枚。兩組間病理分期、病理類型和淋巴結(jié)清掃數(shù)目無顯著性差異。
四、術(shù)后恢復(fù)情況
LSFM組術(shù)后首次肛門排氣時(shí)間(34.5±22.6)h,術(shù)后住院時(shí)間(7.1±2.9)d。術(shù)后盆腔引流管引流量(220±150.5)mL,引流管留置時(shí)間為(5.3 ±2.6)d。有2例患者術(shù)后出現(xiàn)嚴(yán)重的直腸前切除綜合征表現(xiàn)(排便頻率增加、便急、肛門墜脹、排便失禁等),給予對癥保守治療后至術(shù)后1個(gè)月左右癥狀得到明顯緩解。無吻合口漏、吻合口出血及術(shù)后腹腔感染發(fā)生。術(shù)后并發(fā)癥總發(fā)生率為5.7%(2/35)。CSFM組術(shù)后首次肛門排氣時(shí)間(40.1±19.8)h,術(shù)后住院時(shí)間(6.9±3.3)d。術(shù)后盆腔引流管引流量(237.5±125.6)mL,引流管留置時(shí)間為(6.1±2.6)d。有2例患者術(shù)后出現(xiàn)嚴(yán)重的直腸前切除綜合征表現(xiàn),給予對癥保守治療后癥狀得到緩解;有1例患者術(shù)后2 h出現(xiàn)吻合口出血,給予經(jīng)肛凡士林紗塊局部壓迫后成功止血。無吻合口漏和腹腔感染發(fā)生。術(shù)后并發(fā)癥總發(fā)生率為7.5%(3/40)。兩組間上述術(shù)后恢復(fù)相關(guān)指標(biāo)均無統(tǒng)計(jì)學(xué)意義(均P>0.05)。兩組均無術(shù)后30 d內(nèi)再住院、再手術(shù)和死亡病例。
討 論
雖然一直以來在直腸低位前切除術(shù)中是否常規(guī)進(jìn)行結(jié)腸脾曲的游離存在不少爭議[2],但不可否認(rèn)脾曲的游離在一些特殊的病例(如乙狀結(jié)腸偏短、腫瘤范圍較大需要切除較多的腸管或組織的血管條件不佳)中仍具有重要的意義[3-5]。甚至有學(xué)者認(rèn)為常規(guī)行脾曲游離可以降低直腸癌低位前切除術(shù)后的吻合口瘺發(fā)生率[6],因而該技術(shù)也被認(rèn)為是每個(gè)結(jié)直腸外科醫(yī)生都必須熟練掌握的。但結(jié)腸脾曲的位置深在難以顯露,與周圍臟器的解剖關(guān)系復(fù)雜,給手術(shù)操作帶來了極大困難。有時(shí)甚至需要延長手術(shù)切口或變化患者體位才能保證游離的順利進(jìn)行[7]。這也必將延長手術(shù)時(shí)間并帶來更高的手術(shù)并發(fā)癥(如脾臟、胰腺損傷等)發(fā)生率。然而無論是腹腔鏡還是開腹手術(shù)的結(jié)腸脾曲游離均具較為復(fù)雜:常常需要增加Trocar數(shù)量、延長切口或變化患者體位(右側(cè)臥位[8])才能順利完成[7],而且均有可能導(dǎo)致術(shù)中醫(yī)源性損傷(脾臟或胰尾部損傷),甚至被迫行脾切除手術(shù)。據(jù)文獻(xiàn)報(bào)道,結(jié)直腸外科手術(shù)中91%的醫(yī)源性脾臟損傷和結(jié)腸脾曲的游離有關(guān)[9],而脾臟損傷又會明顯增加結(jié)直腸手術(shù)后近期和長期的并發(fā)癥發(fā)生率和死亡率[10]。一項(xiàng)針對35名經(jīng)驗(yàn)豐富的腹腔鏡外科醫(yī)生的問卷調(diào)查顯示,結(jié)腸脾曲的游離被認(rèn)為是結(jié)直腸外科最為復(fù)雜的手術(shù)操作之一[11]。如何準(zhǔn)確界定游離范圍,簡化操作步驟,避免周圍臟器的副損傷,從而在技術(shù)上降低脾曲游離的難度,一直以來都是結(jié)直腸外科臨床研究的熱點(diǎn)問題。
長期以來結(jié)腸脾曲游離的范圍和邊界并無準(zhǔn)確的界定[1,12]。傳統(tǒng)意義上的脾曲游離是指完全離斷結(jié)腸脾曲周圍的附著韌帶(脾結(jié)腸韌帶、膈結(jié)腸韌帶、網(wǎng)膜囊前方的胃結(jié)腸韌帶)以及橫結(jié)腸系膜前葉和左結(jié)腸系膜后葉,使網(wǎng)膜囊和左側(cè)Toldt間隙完全貫通[13],從而達(dá)到使左半結(jié)腸腸管從腹后壁完全松解下來的目的。結(jié)腸脾曲周圍復(fù)雜的解剖關(guān)系決定了這一游離過程難度較大,往往耗時(shí)也較長,因而也是結(jié)直腸外科手術(shù)的一大難點(diǎn)。為了降低手術(shù)難度,簡化這一操作流程,Gezen等[1]提出部分性脾曲游離的概念,即在充分拓展左側(cè)Toldt間隙并游離乙狀結(jié)腸和降結(jié)腸后,切斷脾結(jié)腸韌帶和膈結(jié)腸韌帶直至脾臟的體部能夠完全地顯露。同時(shí)Gezen等[1]還將部分性和完全性脾曲游離技術(shù)進(jìn)行了系統(tǒng)的比較,雖然發(fā)現(xiàn)部分性和完全性游離技術(shù)的術(shù)后并發(fā)癥發(fā)生率分別為22.2%和36%,但這兩種方法的手術(shù)時(shí)間、術(shù)中出血量和術(shù)后住院時(shí)間差異無統(tǒng)計(jì)學(xué)意義。因此部分性脾曲游離技術(shù)較傳統(tǒng)方法在降低手術(shù)難度、減小手術(shù)創(chuàng)傷方面并未顯示出明顯的優(yōu)勢。從外科解剖學(xué)角度看,膈結(jié)腸韌帶是連接結(jié)腸脾曲和覆蓋于膈肌左后外側(cè)之壁層腹膜的堅(jiān)韌而致密的結(jié)構(gòu),它是固定結(jié)腸脾曲的重要韌帶之一,并且?guī)缀鹾愣ù嬖谟谒袀€(gè)體中。膈結(jié)腸韌帶在第11肋水平將降結(jié)腸起始段的外側(cè)壁固定于膈肌的后外側(cè),這就在解剖上造成了整個(gè)脾曲成為了所有結(jié)腸腸管中最為深在的部分[14]。但迄今為止尚無文獻(xiàn)對直腸低位前切除術(shù)中單純離斷膈結(jié)腸韌帶的可行性及其效果進(jìn)行報(bào)道。膈結(jié)腸韌帶與脾下極關(guān)系非常緊密,具有承托支持脾臟的作用[14]。因此,理論上單純離斷膈結(jié)腸韌帶即可充分顯露脾下極并使結(jié)腸脾曲得到松解。
我們在系統(tǒng)總結(jié)國內(nèi)外文獻(xiàn)并結(jié)合多年手術(shù)經(jīng)驗(yàn)的基礎(chǔ)上對LSFM技術(shù)在直腸低位前切除術(shù)中的臨床應(yīng)用進(jìn)行了初步探索。發(fā)現(xiàn)該技術(shù)可以取得與CSFM相似的脾曲游離效果,LSFM組所有患者在進(jìn)行限制性脾曲游離后均能保證直腸-結(jié)腸無張力吻合,吻合口的血供良好,且手術(shù)標(biāo)本的質(zhì)量分級均為3級。術(shù)中離斷膈結(jié)腸韌帶后即可比較充分地顯露脾臟下極,無需切斷脾結(jié)腸韌帶即可保證有充分的腸管下拉至盆腔進(jìn)行吻合,從而最大程度地避免了術(shù)中醫(yī)源性脾臟損傷的發(fā)生。另外,由于無需切開左側(cè)胃結(jié)腸韌帶和橫結(jié)腸系膜前葉,所以整個(gè)游離過程并未進(jìn)入網(wǎng)膜囊內(nèi),也大大降低了胰尾部損傷可能性,提高了手術(shù)的安全性并縮短了脾曲游離時(shí)間。LSFM組患者未發(fā)生術(shù)中脾臟損傷等嚴(yán)重并發(fā)癥,術(shù)后并發(fā)癥發(fā)生率亦較低。從操作步驟的先后順序上看,我們是在充分拓展左側(cè)Toldt間隙,打開乙狀結(jié)腸和降結(jié)腸外側(cè)的腹膜后順勢而上完全切斷膈結(jié)腸韌帶的。這樣使得結(jié)腸脾曲的游離和左半結(jié)腸及其系膜的游離過程合為一體、一氣呵成,無需過多地轉(zhuǎn)換手術(shù)場景,更不需要變化患者的體位,提高了手術(shù)的連貫性,有利于縮短學(xué)習(xí)曲線,方便初學(xué)者迅速掌握。
綜上所述,在腹腔鏡直腸低位前切除術(shù)中應(yīng)用LSFM技術(shù)可以在取得良好的游離效果的同時(shí)大大簡化脾曲游離的操作步驟,提高手術(shù)的安全性并降低手術(shù)難度,從而具有廣闊的臨床應(yīng)用前景。當(dāng)然,由于本研究只是單中心臨床經(jīng)驗(yàn)的回顧性總結(jié),還需進(jìn)行大宗病例的對照性回顧研究或多中心前瞻性隨機(jī)對照研究獲得更有力的證據(jù)。

