腰硬聯合麻醉與硬膜外麻醉在剖宮產術中的臨床效果比較
王桂鳳
【摘要】目的:探討腰硬聯合麻醉與硬膜外麻醉在剖宮產術中的臨床效果。方法:選取我院產科收治的剖宮產患者94例,隨機分為對照組與觀察組,每組47例,對照組為硬膜外麻醉,觀察組為腰硬聯合麻醉。對比兩組麻醉效果及各項手術指標。結果:觀察組麻醉效果優于對照組(P<0.05),比較兩組麻醉誘導時間、追加麻醉劑量、最高麻醉阻滯平面產生時間及手術時間,觀察組均優于對照組(P<0.05)。結論:腰硬聯合麻醉在剖宮產術中的臨床麻醉效果顯著,起效快,且對患者及胎兒造成的影響較小,肌松效果良好,可有效促進患者的術后恢復。
【關鍵詞】腰硬聯合麻醉;硬膜外麻醉;剖宮產;臨床效果
【中圖分類號】R719.8
【文獻標識碼】B
【文章編號】2095-6851(2020)03-130-02
前言
剖宮產是產科科室中的重要手術,是臨床常見的產婦分娩方式,隨著麻醉學、輸液、輸血、水電平衡知識、手術縫合材料的改進、手術方式及控制感染等措施的進步,剖宮產以成為臨床解決病患難產、某些產科合并癥、挽救產婦及圍產兒生命的有效手段[1]。隨著我國二胎政策的開放,采取剖宮產術分娩的患者逐漸上升,為保障產婦與胎兒的身心健康,實施安全有效的麻醉方法是關鍵。臨床常采用腰硬聯合麻醉和硬膜外麻醉,前者是兼顧蛛網膜下腔組織和硬膜外阻滯的聯合阻滯方式,而后者是但純的神經阻滯方式[2]。本實驗以我院產科收治的剖宮產患者94例為觀察對象,探究比較腰硬聯合麻醉與硬膜外麻醉在剖宮產術中的臨床效果。
1 資料與方法
1.1 一般資料
選取我院產科收治的剖宮產患者94例,隨機分為對照組與觀察組,每組47例。對照組年齡22`36歲,平均年齡(26.35±2.64)歲,孕期36~41周,平均孕期(39.65±3.21)周。觀察組年齡21~36歲,平均年齡(25.69±3.46)歲,孕期37~40周,平均孕期(38.46±2.49)周。兩組研究對象基線資料,差異無統計學意義(P>0.05)。
1.2 方法
對照組為硬膜外麻醉,指導患者維持側臥姿勢,利用硬膜外穿刺針在L2-3間隙處實施硬膜外穿透,完成后置入硬膜外導管,其深度3-4cm,給予1.5%利多卡因3ml從導管注入,5分鐘后無不良反應,可追加0.375%羅哌卡因5-10ml,然后依據麻醉效果繼續追加,每次3-5ml。手術中間斷性追加羅哌卡因維持患者麻醉。
觀察組為腰硬聯合麻醉,指導患者維持側臥姿勢,利用硬膜外穿刺針在L2-3間隙處實施硬膜外穿透,完成后通過硬膜外穿刺針置入腰穿刺針,刺破硬脊膜至蛛網膜下腔,然后退出針芯,觀察患者有腦脊液流出后,緩慢注入0.5%羅哌卡因2ml,退出腰穿刺針。置入硬膜外導管,其深度3-4cm,退出硬膜外穿刺針后,調整患者體位,保持平臥位,此段患者腰麻阻滯平面,5min后未出現阻滯平面過高現象,則通過硬膜外導管注入0.5%羅哌卡因5ml。手術中間斷性追加羅哌卡因維持患者麻醉。
1.3 觀察指標
①對比兩組麻醉效果,判定標準[3]:優:患者情緒穩定,肌松狀況良好;良:患者術中有輕微的牽拉反應,肌松狀況較好;差患者術中疼痛肌松狀況不好,需要多次追加鎮痛藥物。優良率=(優+良)/例數x100%。
②詳細記錄兩組患者的麻醉誘導時間、追加麻醉劑量、最高麻醉阻滯平面產生時間及手術時間,進行比較。
1.4 統計學方法
采用SPSS22.0統計學軟件進行數據分析。計數資料以百分比描述,采取x2檢驗;計量資料以(x±s)描述,采取t檢驗;差異有統計學意義P<0.05。
2 結果
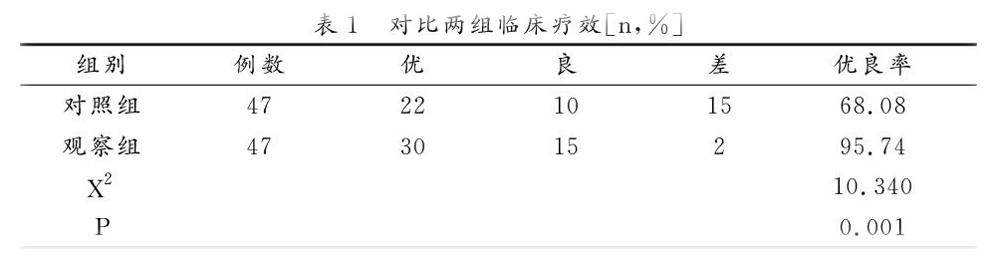
2.1 對比兩組麻醉效果
觀察組麻醉效果優于對照組(P<0.05),見表1。
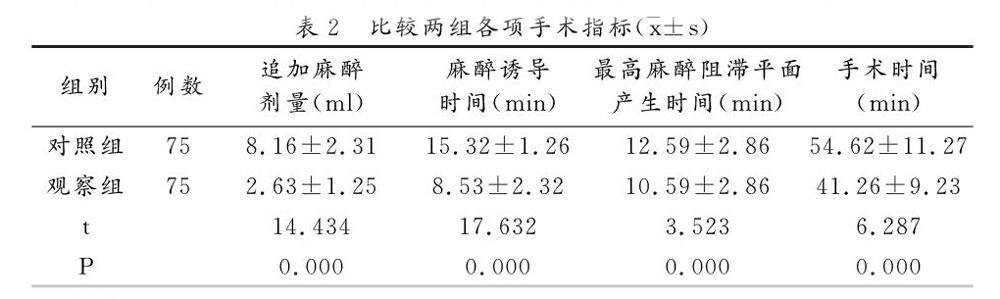
2.2 比較兩組各項手術指標
比較兩組麻醉誘導時間、追加麻醉劑量、最高麻醉阻滯平面產生時間及手術時間,觀察組均優于對照組(P<0.05),表2。
3 討論
具數據顯示我國近一半的產婦分娩都是通過剖宮產術完成的,其比例占據世界首位。而剖宮產手術實施的麻醉藥物及麻醉方式選擇是其關鍵,故手術前的麻醉要保障其麻醉鎮痛效果顯著,盡最大可能減少對患者及胎兒的損傷[4]。早期臨床采用硬膜外麻醉,其麻醉方式具有麻醉平面開展容易及對胎兒化學、循環無抑制等優點,但硬膜外麻醉需從椎管旁快速實施,嚴重影響患者的阻滯神經根,麻醉起效慢,易出現阻滯。而腰硬聯合麻醉結合了腰麻及硬膜外麻醉的優勢,其藥物劑量少,可有效縮短麻醉起效時間,其鎮痛效果顯著,術中牽拉造成的疼痛較少,降低對患者及胎兒的損傷[5]。
實驗探究表明,觀察組麻醉效果優于對照組(P<0.05),表明相比較硬膜外麻醉方式,腰硬聯合麻醉在剖宮產術的臨床療效更加顯著。比較兩組麻醉誘導時間、追加麻醉劑量、最高麻醉阻滯平面產生時間及手術時間,觀察組均優于對照組(P<0.05),可見腰硬聯合麻醉可有效減少藥劑用量,減輕患者于胎兒的損傷,縮短其麻醉誘導、手術時間,顯著改善剖宮產術的臨床治療效果。
綜上所述,腰硬聯合麻醉在剖宮產術的臨床應用,可有效縮短患者手術時間,減少藥物劑量,其鎮痛效果顯著,肌松效果良好,對患者及胎兒的損傷較小,其安全性可靠,有效促進患者術后的身體恢復,其臨床效果顯著,值得在臨床廣泛推廣。
參考文獻:
[1] 韓磊, 李會勝. 腰硬聯合麻醉與硬膜外麻醉在剖宮產術中的臨床效果比較[J]. 臨床醫藥文獻電子雜志, 2019,6(22):94-96.
[2] 楊敏. 剖宮產采用腰硬聯合與硬膜外麻醉術后鎮痛效果臨床對比研究[J]. 中國醫藥導刊, 2016, 18(6):599-601.
[3] 周會麗. 腰硬聯合麻醉與硬膜外麻醉在剖宮產手術中的應用效果[J]. 臨床醫學, 2017,37(9):62-64.
[4] 李浩, 張玉濤. 腰硬聯合麻醉與硬膜外麻醉在剖宮產術中的應用效果[J]. 臨床醫學研究與實踐, 2018, 3(35):112-113.
[5] 羅太云. 對比腰硬聯合麻醉和硬膜外麻醉在剖宮產手術中的應用效果[J]. 當代醫藥論叢, 2017, 15(7):6-8.

