結節性紅斑壞死表現的II型麻風反應一例
尹麗嬌 龍 恒 沈連發 余秀峰 譚福躍 楊云友 季禮婷
云南省文山壯族苗族自治州皮膚病防治所,云南文山,663099
II型麻風反應未得到及時有效治療或治療不當,常使病情加重,出現壞死性紅斑或潰瘍或水皰發生破潰、結痂的表現。本例患者因治療不當在結節性紅斑基礎上出現水皰、膿皰,部分水皰破潰、結痂、壞死,但新損害還陸續出現,新舊損害此起彼伏同時存在,非常罕見,給予報道。
臨床資料患者,男,53歲。因“軀干、四肢紅斑、結節、水皰伴疼痛7天”到我所就診。患者2016年4月因“全身無痛癢丘疹、結節1年余,加重半年”來我所就診,于2016年5月確診為LL型麻風,并給予抗麻風聯合化療成人多菌型方案治療2年,于2018年5月完成聯合化療。患者自訴近1年來軀干、四肢反復出現紅斑、結節伴疼痛,曾在當地皮膚病防治站診治,每次均給予“沙利度胺片”治療,病情可好轉,但易反復發作。于12天前面部出現結節和浸潤性紅斑,自覺皮損處發熱,并有頭痛、鼻塞、全身肌肉酸痛、乏力等伴隨癥狀,曾至當地衛生院及馬關縣人民醫院診治(具體不詳),病情無明顯好轉,于2019年2月25日軀干、四肢出現紅斑、結節,部分紅斑上迅速出現水皰,部分水皰逐漸發展成膿皰,部分水皰可自行破潰、結痂,自覺疼痛,于2019年2月28日轉至文山州人民醫院治療,入院給予以下檢查:血細胞分析:白細胞12.64×109/L、中性粒細胞11.37×109/L、中性粒細胞百分比90%、血小板數目83×109/L、血紅蛋白濃度124 g/L;C反應蛋白278.8 mg/L;生化全套:谷草轉氨酶105 U/L;電解質:血鈣2.05 mmol/L,血鈉134.5 mmol/L;血糖7.55 mmol/L;頭顱CT:掃及左側上頜竇、雙側篩竇炎變,余未見異常。凝血四項:纖維蛋白原87 g/L;HBsAg、HCV、HIV、TP(-)。具體診斷及治療不詳,病情無明顯好轉,于2019年3月3日轉至我所治療。入院查體:T:39.0℃,一般情況可,心肺腹未見明顯異常。皮膚專科檢查:面部、軀干、四肢可見大量大小不等、境界不清的浸潤性紅斑、結節,微隆起于皮面,互不融合,質稍硬,皮溫稍高,觸壓痛,另雙上肢、軀干部在結節性紅斑基礎上可見綠豆至蠶豆大水皰、膿皰,部分水皰破潰、結痂、壞死,可見脫屑,以右上臂為重(圖1~6),觸之皮溫正常,有疼痛,部分皮損痛、觸覺稍遲鈍,溫覺未查。另全身皮膚見散在大量大小不一的色素沉著斑,雙尺神經、左腓總神經觸及輕度粗大,無壓痛,傳導正常,其余神經未觸及粗大及壓痛。面部、手、足的運動功能未見異常。
實驗室檢查:白細胞13.39×109/L,中性粒細胞11.84×109/L,中性粒細胞百分比88.4%,紅細胞數目3.47×1012/L,血紅蛋白濃度106 g/L;電解質:血鉀2.83 mmol/L,血鈉134.37 mmol/L,血鈣1.02 mmol/L;血沉38 mm/h;生化全套:直接膽紅素7.81 umol/L,白蛋白26.4 g/L,谷丙轉氨酶50 U/L,堿性磷酸酶161 U/L,谷氨酰氨轉移酶188 U/L,尿酸153 umol/L,高密度脂蛋白0.42 mmol/L;C反應蛋白139.93 mg/L;凝血四項:活化部分凝血活酶時間53.7 s、纖維蛋白原5.58 g/L;B超:前列腺I度增生,前列腺斑點狀強回聲聲像;腫瘤標記物、心肌酶、心電圖、降鈣素原未見異常;皮膚組織液涂片查抗酸桿菌:左眉弓3+、右眉弓3+、左耳垂3+、右耳垂4+、BI值:3.25。皮損組織病理學檢查:表皮變薄,真皮淺層水腫,真皮層彌漫性炎細胞浸潤,部分區域炎細胞呈結節狀分布(圖7),淺層成纖維細胞增生、腫脹(圖8),血管周圍結節狀炎細胞團浸潤,為中性粒細胞、組織細胞、淋巴細胞等炎細胞(圖9)。真皮深層血管內皮細胞腫脹、管壁增厚,部分血管管腔變窄或閉塞,血管及脂肪小葉周圍結節狀炎細胞團浸潤,為中性粒細胞、組織細胞、淋巴細胞等炎細胞(圖10)。抗酸:2+,顆粒菌(圖11)。
臨床結合實驗室檢查,患者診斷為II型麻風反應。
治療:(1)沙利度胺片口服100 mg/次,每日3次;(2)復方甘草酸苷注射液靜脈滴注60 mL/次,每日1次;(3)中藥熏藥2次/日;(3)注射用頭孢匹胺鈉靜脈滴注1 g/次,每日2次,療程7天;(4)吲哚美辛腸溶片口服 25 mg/次,每日2次;(5)甲潑尼龍琥珀酸鈉注射液靜脈滴注 40 mg/d 治療3天;(6)其余予補鉀、補鈣,補充維生素C、維生素B6,布洛芬混懸液、乳酸鈉林格注射液、雷佛奴爾洗劑等對癥支持治療,囑患者保持皮損處干燥、清潔。患者治療1周后病情明顯好轉,沙利度胺片減量至75 mg/次,每日3

圖1患者面部皮損圖2患者腹部皮損圖3患者背部皮損
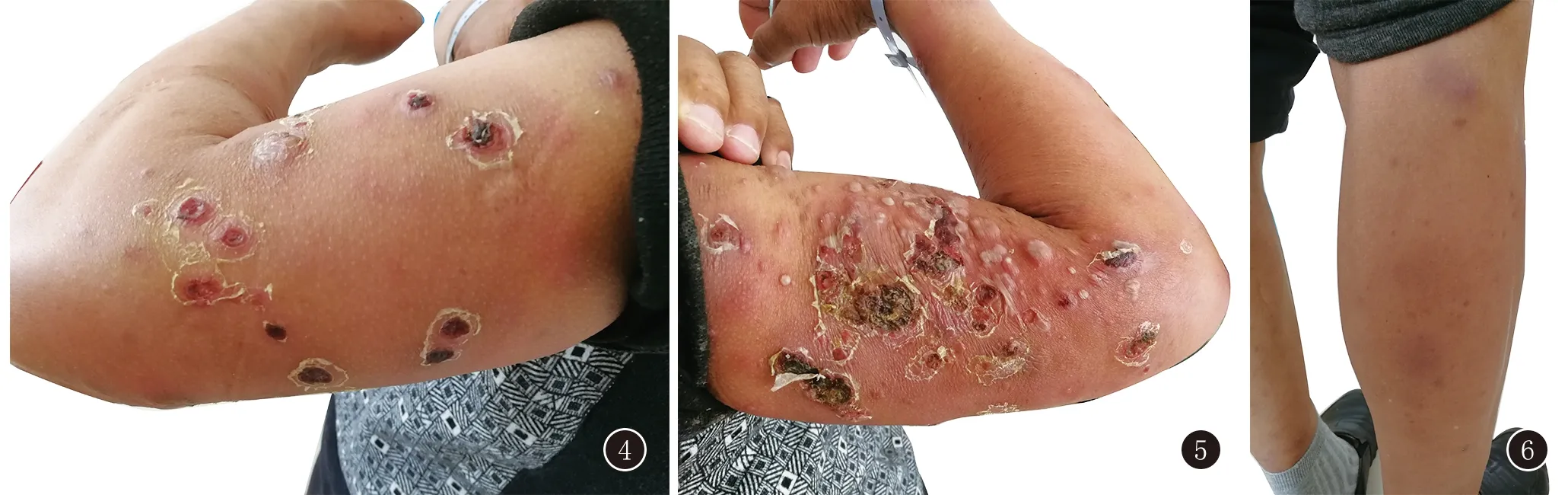
圖4 患者左上肢皮損 圖5 患者右上肢皮損 圖6 患者下肢皮損

圖7表皮變薄,真皮淺層水腫,真皮層彌漫性炎細胞浸潤,部分區域炎細胞呈結節狀分布(HE,×40)圖8表皮變薄,表皮突變平,真皮淺層水腫,成纖維細胞增生、腫脹(HE,×100)圖9真皮層血管周圍結節狀炎細胞團浸潤,為中性粒細胞、組織細胞、淋巴細胞等炎細胞(HE,×100)

圖10真皮深層血管內皮細胞腫脹、管壁增厚,部分血管管腔變窄或閉塞,血管及脂肪小葉周圍結節狀炎細胞團浸潤,為中性粒細胞、組織細胞、淋巴細胞等炎細胞(HE,×100)圖11抗酸染色:2+,顆粒菌(抗酸染色,×1000)圖12、13治療2周后右上肢的皮損
次,并加用卡介菌多糖核酸注射液肌肉注射2 mL/次,隔日1次,甲鈷胺片口服0.5 mg/次,每日3次,及外用夫西地酸乳膏加強局部抗感染治療。患者治療兩周后,病情明顯好轉,面部、軀干、四肢原發浸潤性紅斑基本變淡消退,結節基本縮小變平,雙上肢、軀干部原發水皰、膿皰已基本吸收干涸,淺表潰瘍面基本愈合,其上痂皮、脫屑明顯減少,壞死處較前好轉(圖12、13),上述皮損觸之皮溫正常,已無觸痛。囑患者院外繼續鞏固治療:甲鈷胺片0.5 mg日3次,口服7天,復方甘草酸苷膠囊50 mg日3次,口服7天,沙利度胺片50 mg日3次,口服7天。沙利度胺片口服滿1周后,每周減量25 mg,直至減至每日25 mg,服用1周后,再觀察病情是否給予停藥。在“沙利度胺片”減量過程中,若患者病情出現反復,則不應減量,維持該劑量且治療時間應超過1個月,甚至更長。囑患者在院外治療過程中,出現其他不適或病情反復時,及時聯系醫生,協調救治或調整治療方案。
討論麻風是由麻風分枝桿菌引起的一種慢性傳染病,主要侵犯人的皮膚和周圍神經。麻風反應是指在麻風慢性病程中,由于機體免疫狀態的改變而突然發生的一種病情活躍或加劇的急性臨床表現[1],它可發生在治療前、治療期間,甚至完成治療后[2],臨床表現多樣,常伴有發熱及急性神經功能的喪失。臨床上通常分為I型和II型及混合型。II型麻風反應又稱為麻風性結節性紅斑(ENL),系麻風菌抗原和相應抗體相結合的免疫復合物反應,屬于體液免疫反應,主要發生在LL或BL型患者[3]。II型麻風反應以ENL最為多見,在皮膚上出現疼痛性結節性紅斑,好發于面部及四肢伸側面,其他部位也可發生,同時伴有畏寒、高熱、乏力、淋巴結腫大、關節脹痛等。根據該患者的病史、臨床癥狀及實驗室檢查,診斷為II型麻風反應。麻風反應如治療不及時或者治療不當往往遺留畸殘。本例患者曾輾轉多家醫院診治,病情無好轉,病情加重,導致結節型紅斑發生壞死,經我所及時處理,患者恢復很好,未遺留畸殘。患者曾輾轉多家醫院都未得到有效治療,可能與醫生平常接觸麻風反應患者少,缺乏處理麻風反應的相關知識有關。目前我國麻風處于低流行水平[4],流行了3000多年的麻風現在成了一種罕見病,麻風反應更是較為罕見且預后差,提示我們臨床及麻防醫務人員需要了解相關方面的知識,當患者就診時,能夠及時有效的給予患者正確的診治,避免因誤診而導致畸殘發生。
由于麻風反應的機制不明,其治療往往是困難和復雜的,對ENL反應停是首選,當對反應停效果不好或有不良反應限制或不方便時可用糖皮質激素,在治療反應時抗ML治療不能停[5]。本病例于2018年5月已經完成聯合化療,故未繼續抗麻風治療,以使用沙利度胺及糖皮質激素治療為主,同時輔以抗炎、抗感染、解熱鎮痛、免疫調節等對癥支持治療,患者住院治療兩周后病情明顯好轉出院。因II型麻風反應容易反復,故出院后繼續給予沙利度胺鞏固治療。目前隨訪患者已治愈,未出現不適。

