絕經后2型糖尿病患者LDL/HDL比值與骨強度以及骨折風險的相關性研究
黃斌 寧珂 陳超 葉山東
中國科學技術大學附屬第一醫院/安徽省立醫院內分泌科,安徽合肥230001
隨著人口老齡化進程的逐漸加快,骨質疏松癥(osteoporosis,OP)發病率顯著增加,OP以及骨質疏松性骨折已成為世界性的公共衛生問題[1]。絕經后2型糖尿病(type 2 diabetes mellitus,T2DM)患者,具備了年齡、絕經、糖尿病等骨質疏松癥的多重危險因素,應成為防治骨質疏松癥的重點人群[2]。T2DM患者常伴有脂代謝紊亂,研究血脂指標在OP中的作用對OP防治具有重要意義。目前國內外大量臨床研究和動物實驗將關注點集中于單個血脂代謝指標與骨質疏松的相關性研究,二者的關系尚無統一結論[3-5]。高密度脂蛋白(HDL)血癥與高總膽固醇(TC)、低密度脂蛋白(LDL)血癥往往互相伴隨,割裂其中潛在的交互作用可能會導致結果的偏移。本研究擬探討包括TC/HDL、LDL/HDL等不同血脂指標與絕經后2型糖尿病患者骨密度以及骨折風險的相關性,進一步找尋血脂代謝對其潛在的作用機制,為今后的臨床預防與治療提供依據。
1 資料與方法
1.1 研究對象
選取2014年1月至2018年1月我院內分泌科收治的T2DM女性患者226例(絕經女性113例),平均年齡(50.03±8.56)歲、病程(9.05±6.99)年、HbA1c(9.06±2.08)%、體質量指數(25.52±3.77)kg/m2,將患者分為未絕經組與已絕經組。排除標準:患有1型糖尿病、其他代謝性骨病、甲狀腺或甲狀旁腺疾病、嚴重肝腎功能不全、慢性胃腸道疾病,近半年內應用影響骨代謝和血脂的藥物。
1.2 方法
1.2.1 一般資料及檢查:入院后當日采集病史并記錄年齡、體質量指數(body mass index,BMI)、糖尿病病程。入院后第二日晨起空腹靜脈采血實驗室送檢糖化血紅蛋白(HbA1c)、肌酐(Cr)、血鈣(Ca)、血磷(P)、25羥維生素 D(25-OHD)、甘油三酯(TG)、總膽固醇(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、I型膠原N端前肽(PINP)、I型膠原羧基端肽β特殊序列(β-CTX)和骨鈣素(BGP),計算LDL/HDL、TC/HDL 比值。
1.2.2 骨強度測定:定量超聲(QUS)技術無放射損傷、經濟,并能從骨組織的量與質兩個方面來反映骨組織的密度、結構與彈性,研究表明其與DXA所獲得的BMD高度相關[6]。故本研究采用定量超聲獲得所有患者跟骨SI(stiffness index,SI)作為研究的參數,SI是寬波段超聲衰減(BUA)和超聲聲速(SOS)的結合參數,反應骨強度。
1.2.3 骨折風險預測工具(fracture risk assessment tool,FRAX)評分問卷調查:記錄調查對象的性別、年齡、BMI、既往是否有脆性骨折史、父母是否有髖部骨折史、有無抽煙飲酒行為、有無長期應用糖皮質激素、是否患類風濕關節炎等風濕結締組織疾病。FRAX 評分計算:登陸 http:∥shef.ac.uk/FRAX,由計算機自動生成10年主要骨質疏松性骨折發生概率(臨床性脊椎、前臂和肱骨骨折)和10年髖部骨折發生概率。FRAX計算的10年骨折發生概率主要包括10年發生髖部骨折概率(PHF)和10年發生主要骨質疏松性骨折概率(PMOF)。
1.3 統計學處理
采用SPSS 22.0統計軟件分析數據,數據進行正態分布性檢驗,數據以(珋±s)表示,兩組間比較采用獨立樣本t檢驗,采用Pearson分析各指標間的相關性;不同血脂指標與超聲骨強度進行多元線性回歸分析,P<0.05為差異有統計學意義。
2 結果
2.1 一般資料
與未絕經組相比,絕經組具有更高的年齡、LHR、PMOF、PHF以及更低的骨鈣素、膠原氨基端延長肽、β-膠原特殊序列、SI值,差異具有統計學意義(P 均<0.05)。其余包括 BMI、HbA1c、病程、目前吸煙情況、Ca2+、P、Cr、TC、TG、LDL、HDL 和 THR 在兩組間比較,差異無統計學意義(P均>0.05),詳見表1。
2.2 SI與絕經后2型糖尿病患者骨質疏松風險的相關性研究
目前FRAX模型普遍用于T2DM患者骨折風險預測,本研究發現采用定量超聲骨密度檢測出的SI與PMOF、PHF呈負相關(P均<0.05),詳見表2。

表2 SI與骨質疏松風險的相關性研究Table 2 Correlations between SI and fracture risk
2.3 絕經后2型糖尿病患者血脂與SI回歸分析研究
模型1為所有血脂指標與SI的Pearson相關分析,結果提示THR、LHR呈負相關;模型2采用線性回歸(逐步法),在校正年齡、BMI后THR、LHR與SI的相關性依然存在;模型3為校正糖化血紅蛋白、糖尿病病程相關混雜因素后THR與SI的相關性消失,而LHR仍顯著相關;模型4為校正年齡、BMI、HbA1c、病程以及血Cr后,LHR與SI相關性依然存在(P 均<0.05),見表3。
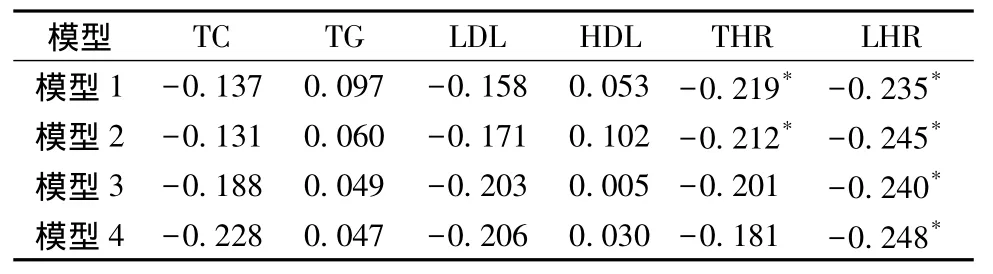
表3 不同血脂指標與SI的回歸分析研究Table 3 Regression analyses of blood lipid index and SI
2.4 絕經后2型糖尿病患者LHR與骨折風險以及骨代謝標志物的相關性研究
Pearson相關分析結果顯示,LHR與 PMOF、PHF、β-CTX 呈正相關(β=0.336;β=0.319;β=0.277,P 均<0.05);與 BGP、PINP 呈負相關(β=-0.310;β=-0.298,P 均<0.05),詳見表 4。
3 討論
骨質疏松是由于骨微結構破壞、骨密度下降導致骨骼脆性改變,最嚴重的并發癥是骨折[7]。絕經后的2型糖尿病女性,具備了年齡、絕經、糖尿病等骨質疏松癥的多重易患因素,應成為防治骨質疏松癥的重點人群。本次研究發現相較于未絕經組,絕經后的2型糖尿病患者SI明顯下降,其10年發生主要骨質疏松性骨折概率和10年發生髖部骨折概率顯著上升。一項納入11項隨機對照試驗涵蓋21 028名絕經后骨質疏松癥婦女的Meta分析顯示,使用雷洛昔芬患者較未使用者的腰椎BMD升高2.39%,此外,使用雷洛昔芬還可降低41%的椎體骨折發生率[8]。林雪完等[9]的研究提示內源性雌激素水平的改變,導致破骨細胞和成骨細胞平衡被打破進而發生OP。此次研究同樣發現已絕經組骨合成下降、骨分解增加,這可能是導致骨密度以及骨折風險改變的內部機制。長期雌激素治療腫瘤患病風險以及依從性不足的問題導致替代治療無法廣泛開展,故臨床中識別增加絕經后女性OP患病風險的可控危險因素異常關鍵。
在骨質疏松的病理生理方面,體內營養物質代謝與骨密度的相關性研究已成為近年來研究的重點,國內外大量動物和臨床試驗將關注點集中于血脂與骨質疏松的相關性研究。2型糖尿病患者的血脂譜以混合型血脂紊亂多見,其特征性的血脂譜包括HDL-C水平降低,血清LDL-C正常或輕度升高,且LDL-C發生質變,小而致密的 LDL-C水平升高[10]。在既往的研究[11-12]中,不同學者因納入的人群性別、人種及基礎疾病等存在差異,尚未得出統一且有效的結論。有研究[13]發現低密度膽固醇水平對于絕經前以及絕經后女性的腰椎骨密度無明顯影響,對絕經前女性的髖部骨密度亦沒有影響,但與絕經后女性的髖部骨密度呈顯著負相關。低HDL血癥與高LDL血癥往往互相伴隨,同樣關于低HDL血癥與骨質疏松的研究結果也存在差異。Tatsuno等[14]的研究發現在日本老年女性中,前臂和脊椎的骨密度和 HDL存在正相關。Oka等[15]研究發現HDL水平與絕經前和絕經后女性任何部位的骨密度無相關。本次研究在校正潛在的混雜因素后發現包括LDL、HDL在內的血脂指標與SI無明顯相關性,但是LHR與SI的相關性一直存在,進一步發現LHR與骨折風險亦明顯相關,提示高LDL、低HDL對骨質疏松的發生以及骨折風險具有協同作用。然而既往的研究中幾乎無LHR相關報道,割裂其中潛在的交互作用可能會導致結果的偏移。目前研究傾向于認為隨著年齡的增長導致體內抗氧化系統的防御能力下降,LDL特別是氧化型LDL可抑制成骨細胞的分化及骨形成,誘導破骨細胞的分化及骨吸收,進而導致骨質疏松[16]。研究[17]發現氧化型 LDL可導致成骨細胞的凋亡,而HDL可抑制這一過程。在破骨細胞中,HDL逆向轉運其中的膽固醇,可引起細胞凋亡,而LDL對其輸送膽固醇導致破骨細胞存活。以上進一步提示LDL與HDL在骨代謝方面有明確的協同關系,割裂LDL、HDL內部的交互作用,不符合骨質疏松深層次的病理生理過程。對于絕經后的2型糖尿病人群,本次研究發現絕經后2型糖尿病患者LHR與骨合成指標骨鈣素、膠原氨基端延長肽呈負相關,而與骨分解指標β-膠原特殊序列呈正相關。
綜上,絕經后2型糖尿病患者LHR與SI、骨折風險以及骨代謝相關,高LHR可能引起SI下降、骨折風險增高,其機制可能與成骨減少、破骨增加有關。本研究系回顧性研究,結果僅僅只能得出LHR與SI、骨折風險以及骨代謝指標的相關性,并無因果關系,其中潛在的交互關系需體外實驗進一步驗證。另外,本研究納入的人群數量較少,定量超聲骨密度儀雖已證明其與DXA的高度相關性,但仍不能完全替代,因此結果可能會出現一定的偏差,后期需進一步展開大樣本的前瞻性研究。

