胰島素抵抗與2型糖尿病合并骨質疏松發生骨折風險的相關性研究
皮艷 王浩然 譚興容 沈皆亮 徐洲 李磊 鐘小明*
1.重慶市第九人民醫院內分泌科,重慶400700
2.重慶醫科大學附屬第一醫院,重慶400016
3.重慶市第九人民醫院骨二科,重慶400700
2型糖尿病(type 2 diabetes mellitus,T2DM)是一組以高血糖為特征的代謝性疾病,胰島素抵抗(insulin resistance,IR)是其主要特征[1]。IR 是指機體對生理劑量的胰島素生物反應低于正常水平的現象,是T2DM的重要發病機制之一。越來越多的研究[2]表明IR可以導致骨代謝紊亂,進而損害骨微結構穩定性,降低骨強度,導致糖尿病性骨質疏松(diabetic osteoporosis,DOP)的發生。
骨質疏松癥是一種以骨量減少、骨微結構破壞、骨脆性增加、易引發骨折為特征的全身骨代謝疾病,骨折是其最為嚴重的并發癥。骨質疏松性骨折容易導致患者長期頑固疼痛和功能障礙,因其高發病率、高致殘率,日益成為一個嚴重的公共健康問題[3]。最新流行病學調查[4]顯示,T2DM患者的骨折風險比正常群體高了62%,但具體相關的風險因素尚未有定論。因此,本項研究主要探討IR是否為T2DM并發骨折的重要影響因素。
1 資料與方法
1.1 一般資料
前瞻性納入2015年6月至2017年6月在重慶市第九人民醫院內分泌科門診就診或住院的T2DM患者,以自愿原則加入本項課題。該研究方案獲得重慶醫科大學倫理委員會批準,所有患者均簽署了臨床研究知情同意書。納入標準如下:①首次診斷為T2DM,診斷符合《中國2型糖尿病防治指南》(2017版)[5]診斷標準;②女性年齡≥55歲,自然絕經。男性年齡≥65歲;③經雙能X線吸收儀(GE公司,美國)檢測骨密度(bone mineral density,BMD)低于同種族、同性別骨峰值≥2.5個標準差,即T值≤-2.5,符合骨質疏松癥診斷標準[6];④未進行過抗骨質疏松及降糖治療。排除標準:①合并有其他器官系統嚴重基礎疾病;②合并有其他糖尿病并發癥,如糖尿病足、糖尿病視網膜病變、糖尿病酮癥酸中毒等;③患有其他因素導致的繼發性骨質疏松癥,如大劑量糖皮質激素、甲狀旁腺亢進、腎性骨病等引起的骨質疏松癥;④有骨折病史。
除常規降糖治療方案外,所有納入患者接受基礎抗骨質疏松治療,每日口服鈣劑600 mg、阿法骨化醇0.5 μg。新發骨折根據隨訪過程中依據患者癥狀和影像學表現,由兩名骨科醫師確認。基于骨質疏松脆性骨折的特點,可以沒有明確的外傷史。因此一旦患者出現局部疼痛,囑患者立即就醫行X線、CT和MRI檢測,尤其MRI提示局部骨組織出現水腫信號即定義為新發骨折。由此將上述隨訪患者分為骨折組(A組)和無骨折發生對照組(B組)。
1.2 方法
收集患者一般信息,包括年齡、性別、骨密度,身高、體重,并根據公式計算體質量指數(body mass index,BMI)=體重(kg)/身高2(m2)。入院時血清骨代謝指標PINP和β-CTX采用酶聯免疫吸附法(enzyme-linked immuno sorbent assay,ELISA)測定。穩態模型-胰島素抵抗指數(homeostasis model assessment for insulin resistance,HOMA-IR)=空腹血糖(mmol/L)×空腹胰島素(mU/L)/22.5,其中HOMA-IR≥1.73定義為 IR[7]。抽取患者清晨空腹靜脈血后,通過葡萄糖氧化酶法測定血糖水平,采用固相放射免疫法測定血漿胰島素水平。參考既往文獻,將IR患者分為低IR組(IR<2)、中IR組(2≤IR≤6)、高IR組(IR>6),進一步行亞組分析。
1.3 統計學分析
采用SPSS 18.0軟件進行統計分析,計量資料用平均數±標準差表示,組間比較用t檢驗;計數資料用率表示,組間比較用卡方檢驗;各指標的相關性采用Pearson相關性分析及多元線性回歸分析法。P<0.05表示差異具有統計學意義。
2 結果
2.1 一般資料比較
本項研究共納入患者157例,其中A、B兩組各47例和110例,骨折發生率為29.93%。就骨折部位而言,A組患者中22例為脊柱骨折(46.81%),15例為髖部骨折(31.91%),6例為橈骨遠端骨折(12.77%),余4例為其他部位骨折。兩組患者在性別比、年齡、隨訪時間、入院骨密度和BMI值比較中均無明顯差異(P>0.05)。但兩組骨代謝指標PINP和β-CTX值存在明顯差異(P<0.05)。此外,A組患者血糖明顯增高,且IR的發病率、HOMA-IR值均顯著高于B組,差異具有統計學差異(P<0.05)。詳見表1。
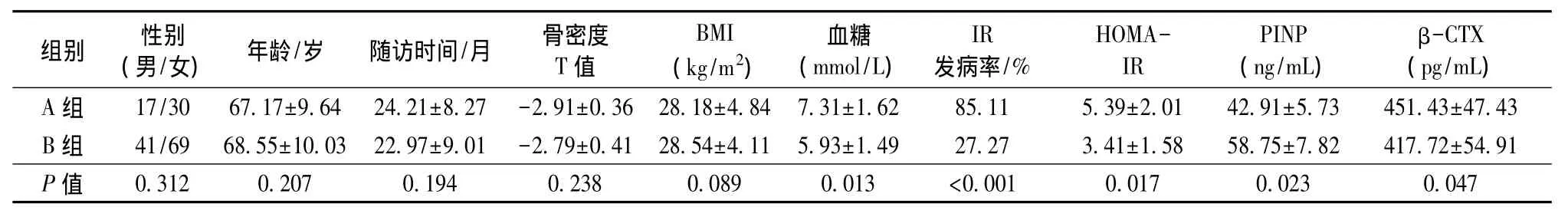
表1 一般資料比較Table 1 The general data comparison
2.2 各IR亞組比較
對各IR亞組進一步分析發現,隨著HOMA-IR值逐漸升高,血糖和骨折發生率也隨之增高(P<0.05),但各組BMI和骨密度差異未見明顯差異(P>0.05)。骨代謝指標分析發現高HOMA-IR值患者PINP值明顯降低(P<0.05),但β-CTX值在各IR組中差異并不明顯(P>0.05)。詳見表2。
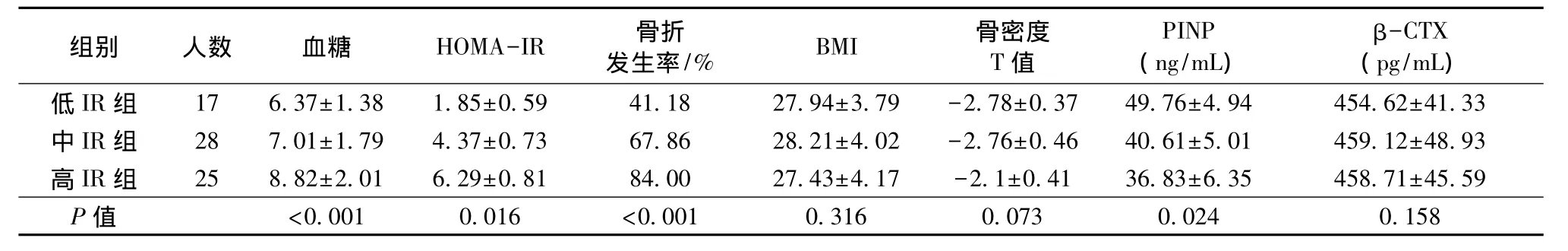
表2 各IR亞組比較Table 2 Different IR subgroup comparison
2.3 骨折風險因素分析
在校正了性別和年齡因素后,Pearson相關性分析顯示骨折發生率與血糖(r=0.247,P=0.034)和HOMA-IR 值均呈正相關(r=0.372,P=0.009),與骨密度(r=-0.439,P=0.131)和 BMI值(r=0.292,P=0.092)無顯著相關性。此外,骨折發生率與PINP 值呈負相關(r=-0.015,P<0.001),與 β-CTX值無顯著相關性(r=0.638,P=0.253)。進一步分析表明 HOMA-IR值與 PINP值呈負相關(r=-0.361,P=0.025),而與 β-CTX 值無明顯相關性(r=0.512,P=0.159)。詳見表 3。
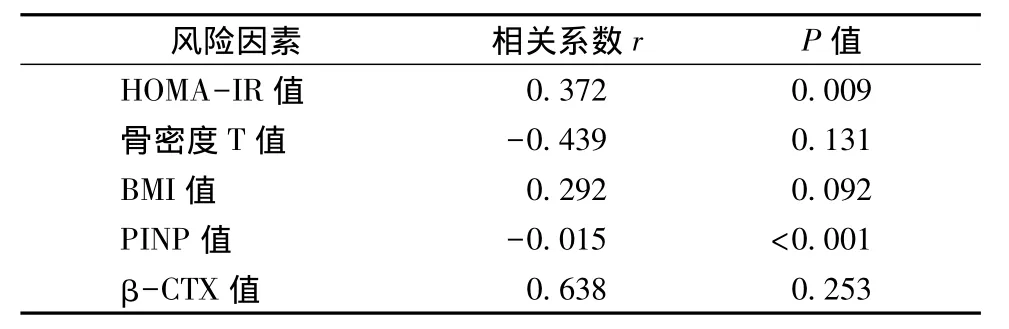
表3 骨折相關風險因素Table 3 Risk factors related to fracture
2.4 多元回歸方程建立
將骨折發生率作為應變量,血糖、HOMA-IR值、PINP值作為自變量進行多元線性回歸分析,采用逐步回歸分析的變量篩選方法可得,HOMA-IR值和PINP值對骨折發生率有顯著影響(P<0.05),而血糖對骨折發生率的影響未見統計學意義(P>0.05)。詳見表4。
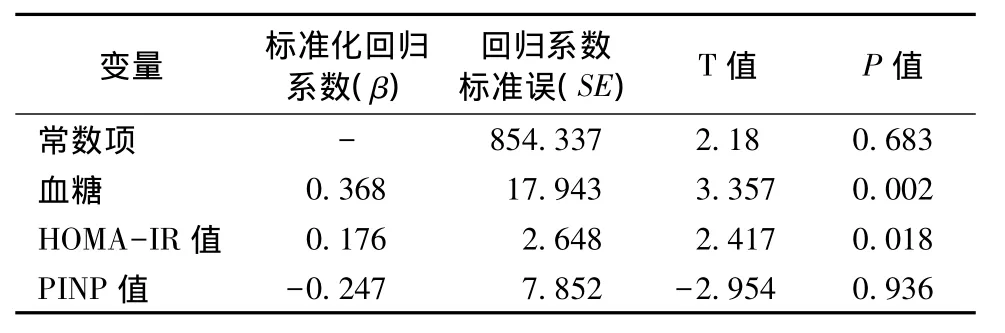
表4 骨折發生率與各因素的多元回歸分析Table 4 Multiple regression analysis of fracture incidence and each index
3 討論
骨密度T值仍是目前臨床評價脆性骨折風險的重要指標。但越來越多證據表明對于T2DM而言,單純考量患者骨密度容易低估其骨折發生風險[8]。本研究結果同樣提示,骨折組和非骨折組患者的骨密度并無顯著差異。究其原因,盡管T2DM患者機體中的骨代謝紊亂已被證實,但由于該類患者往往體重過重或肥胖,而高BMI與高BMD密切相關[9],因此回顧文獻發現關于T2DM患者與依據T值診斷的骨質疏松相關性并不明確[10,11]。由此可見,探究T2DM并發脆性骨折新的風險因素,降低其發生率有著較強的臨床意義。
IR是一種多因素導致的胰島素效應缺陷狀態,是T2DM的主要發病機制。了解IR的病因和機制對預防糖尿病及其并發癥的發生發展有著重要作用。HOMA模型是基于血糖和胰島素在不同器官相關影響而建立的數學模型,目前已被廣泛應用用臨床IR的評估[12]。本課題采用HOMA模型,初步分析提示骨折組T2DM患者的血糖、IR患病率及HOMA-IR值均顯著升高。已有大量研究證實持續高血糖可導致鈣磷代謝負平衡,同時誘導的低鎂血癥會刺激甲狀旁腺激素分泌,增強骨吸收作用[13]。此外,近年研究表明,IR實質是一種慢性亞臨床的炎癥過程,其所引起的炎癥級聯反應(inflammatory cascade)可以對包括骨組織在內的多器官產生病理改變。一項基礎研究表明將T2DM和健康患者的單核細胞分離培養,前者分泌表達的炎癥因子如腫瘤壞死因子、白介素、環氧化酶等明顯增高[14]。而這些炎癥因子一旦作用在骨細胞,可促進破骨細胞提前分化成熟,增強骨吸收;同時可抑制成骨細胞堿性磷酸酶生成,抑制骨形成及礦化,從而導致骨強度降低,脆性骨折發生風險上升。本研究通過比較發現在T2DM并發骨折患者中,高IR亞組的骨折發生率更高,且相關性分析進一步揭示HOMA-IR與骨折發生呈正相關。但目前關于IR對骨代謝影響的直接證據并不多。
骨代謝標志物可實時反映骨轉換狀態、靈敏度高、特異性強,可用于抗骨質疏松療效評價、骨折風險預測等[15]。機體90%的骨基質由I型膠原質組成,PINP是I型前膠原氨基端的延伸段,其血清含量主要反映I型膠原的合成率,是骨形成的主要指標;β-CTX是I型膠原分解的產物,是骨吸收的特異性指標[16]。本研究各IR亞組比較發現高HOMA-IR值患者PINP值明顯降低,但β-CTX值改變不明顯,提示IR偏向于抑制骨形成,而對骨吸收影響較小。相關性分析也證實HOMA-IR值與PINP值呈顯著負相關,而與β-CTX值無明顯相關性。但國內丁瑞等[17]研究表明T2DM合并骨質疏松患者中骨形成和骨吸收均較高,屬于高轉化的骨代謝。其差別或許在于本項研究納入標準進行了年齡界定,均為老年患者,其骨代謝基礎水平更低。綜上,本課題結果提示IR是通過影響T2DM患者骨形成,從而降低了骨強度,增加了骨折風險。
本課題仍存在一些不足之處:①盡管為一項前瞻性研究,但單中心且樣本量較小,使其臨床循證意義較弱;②因為目前對于T2DM合并骨質疏松的一線治療還缺乏循證依據,因此本項研究所納入的患者僅進行了基礎抗骨質疏松治療,對于有效緩解骨質疏松,降低骨折風險存在影響;③越來越多研究表明降糖藥物對于骨代謝存在顯著影響[18],而本項研究并沒有統一規范所有納入患者的降糖方案,會造成分析偏倚。
綜上所述,IR可參考作為T2DM合并骨質疏松患者新發骨折的危險因素,且與成骨代謝密切相關,是容易導致骨折的一個潛在原因,本次研究結果為今后制定該類患者的抗骨質疏松臨床治療策略提供了新思路。

