DCG 檢查在房顫伴Ⅱ度房室傳導阻滯診斷中的應用價值
郭慧英
(河南省平煤神馬醫療集團總醫院功能檢查科 平頂山467000)
心房纖顫(以下簡稱房顫)是臨床最為常見的心律失常,總體人群發病率為1%~2%,若未及時采取規律治療,極易引起心力衰竭、Ⅱ度房室傳導阻滯等嚴重后果,危及患者生命健康[1]。Ⅱ度房室傳導阻滯病理特征介于Ⅰ度和Ⅲ度之間,臨床診斷較兩者更為困難。既往臨床多采用常規心電圖(Electrocardiogram,ECG)診斷Ⅱ度房室傳導阻滯,雖取得了一定效果,但也存在一定問題,如記錄時間短,無法反映心電異常全貌,誤診及漏診率較高。動態心電圖(Dynamic Electrocardiogram,DCG)能有效彌補上述不足,更加全面反映心肌功能病理變化,為房顫伴Ⅱ度房室傳導阻滯的診治提供新型輔助手段[2]。本研究選取50 例房顫伴Ⅱ度房室傳導阻滯患者為研究對象,分組探討DCG 診斷房顫伴Ⅱ度房室傳導阻滯的價值。現報道如下:
1 資料與方法
1.1 一般資料 選取我院2017年1月~2019年1月收治的50 例房顫伴Ⅱ度房室傳導阻滯患者為研究對象,根據有無臨床癥狀(黑矇、暈厥、頭暈)分為癥狀組(22 例)和無癥狀組(28 例)。癥狀組男 12 例,女 10 例;年齡 41~80 歲,平均(60.52±8.97)歲;房顫類型:6 例永久性房顫,11 例陣發性房顫,5 例持續性房顫;紐約心臟病協會(NYHA)心功能分級:Ⅱ級11 例,Ⅲ級11 例;合并疾病:高血壓5 例,糖尿病8 例,高脂血癥 4 例。無癥狀組男 15 例,女 13 例;年齡 42~80 歲,平均(61.04±7.68)歲;房顫類型:永久性房顫7 例,陣發性房顫14 例,持續性房顫7 例;NYHA 心功能分級:Ⅱ級15 例,Ⅲ級13 例;合并疾病:高血壓6 例,糖尿病7 例,高脂血癥5 例。兩組年齡、性別、房顫類型、NYHA 心功能分級、合并疾病等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院醫學倫理委員會批準。
1.2 納入與排除標準
1.2.1 納入標準 符合房顫伴Ⅱ度房室傳導阻滯診斷標準[3];NYHA 心功能分級為Ⅱ級、Ⅲ級;患者及家屬知曉并簽訂知情同意書。
1.2.2 排除標準 存在DCG 檢查禁忌證者;臟器嚴重器質性病變者;凝血功能不全者;近期接受過重大手術治療者;精神障礙或認知障礙者;近3 個月內參與類似研究者;妊娠或哺乳期女性;臨床資料不完整者;依從性差,無法配合研究者。
1.3 檢查方法及觀察指標 兩組均行DCG 檢查,應用美國PI 公司12 導聯全息動態心電圖儀連續記錄24 h,利用計算機進行回放分析,微機處理,統計2 s 以上長R-R 間期、逸搏頻率、最快心室率及24 h平均心室率。
1.4 統計學分析 采用SPSS23.0 統計學軟件處理數據。計量資料以(±s)表示,行t 檢驗;計數資料以%表示,行χ2檢驗。以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組24 h 發生2 s 以上長R-R 間期和逸搏頻率比較 癥狀組夜間、日間發生2 s 以上長R-R 間期和逸搏頻率例數多于無癥狀組(P<0.05)。見表1。

表1 兩組24 h 發生2 s 以上長R-R 間期和逸搏頻率比較[例(%)]
2.2 兩組最快心室率及24 h 平均心室率比較 癥狀組24 h 平均心室率、最快心室率低于無癥狀組(P<0.05)。見表 2。
表2 兩組最快心室率及24 h 平均心室率比較(次/min,±s)
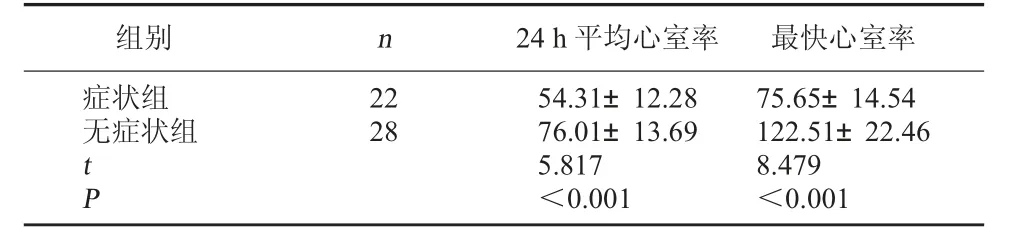
表2 兩組最快心室率及24 h 平均心室率比較(次/min,±s)
組別 n 24 h 平均心室率 最快心室率癥狀組無癥狀組22 28 t P 54.31±12.28 76.01±13.69 5.817<0.001 75.65±14.54 122.51±22.46 8.479<0.001
3 討論
房室傳導阻滯是房顫常見并發癥,分為Ⅰ度、Ⅱ度、Ⅲ度,其中Ⅱ度房室傳導阻滯僅有部分心室漏搏,發病特征隱匿,臨床診斷難度較大[4]。ECG 是診斷房顫伴Ⅱ度房室傳導阻滯有效手段,其診斷標準尚無明確規定,多參照以下四個方面:(1)R-R 期間超過1.5 s,且連續出現≥3 次;(2)平均心室率不足50 次 /min;(3)房顫時 f 波:QRS 波群≥10:1,連續出現3 次及以上;(4)房顫時伴有室性逸搏,房室交接區逸搏心律。但隨著臨床應用的不斷增加,ECG診斷房顫伴Ⅱ度房室傳導阻滯的不足逐漸顯現,臨床應用受限。因此,探索一種高效、安全檢查方法尤為重要。
近年來,隨者醫療技術不斷發展與完善,DCG檢查在心內科疾病診斷中應用的價值受到臨床廣泛關注。DCG 利用動態心電圖儀連續24 h 或更長時間記錄干預對象心電活動全過程,發現ECG 檢查時難以發現的心肌缺血、心律失常,為臨床診治及療效評估提供客觀依據[5]。錢坤[6]分別將DCG、ECG 用于冠心病患者心律失常的診斷,結果發現DCG 在冠心病患者心律失常的診斷中更具優勢。另有研究指出,房顫伴Ⅱ度房室傳導阻滯發生后,因房室傳導障礙,可出現長R-R 間隔,而房顫發生時,因房室傳導阻滯生理不應期干擾、連續隱匿性傳導,導致室上性激動延長,從而引起R-R 間隔[7]。兩者臨床意義及治療方案截然不同,需嚴格區分。臨床實踐證實,房顫患者極易出現長間歇,若普通ECG 出現1~2 次長間歇,不能輕易診斷為合并Ⅱ度房室傳導阻滯[8]。為彌補普通ECG 不足,本研究將DCG 檢查應用于50例房顫伴Ⅱ度房室傳導阻滯患者的診斷,結果顯示癥狀組夜間、日間發生2 s 以上長R-R 間期和逸搏頻率例數高于無癥狀組(P<0.05),分析原因可能與以下兩方面有關:(1)與睡眠時隱匿性傳導增加、迷走神經張力升高有關;(2)與神經系統心臟動態平衡自主的晝夜節律變化有關。癥狀組夜間、日間發生2 s 以上長R-R 間期、逸搏頻率比較無顯著差異,說明上述現象與神經系統心臟動態平衡自主晝夜節律變化無關,加上患者伴有頭暈、暈厥等癥狀,說明癥狀組組患者病情變化除與生理因素有關外,還與病理性因素有關。資料顯示,房顫患者若伴有病理性房室傳導阻滯,其心室率相對緩慢,且持續時間久[9]。鑒于此,本研究統計兩組患者24 h 平均心室率及最快心室率,結果顯示,癥狀組24 h 平均心室率、最快心室率低于無癥狀組(P<0.05),也驗證了上述結論,說明癥狀組患者房室阻滯存在病理性因素。結合本研究結果,總結ECG 診斷標準不足:(1)房顫時f 波、QRS 波群日間診斷意義較大,夜間受迷走神經影響,診斷價值有限,且可信度較低;(2)雖然房顫伴Ⅱ度房室傳導阻滯患者心室率偏低,R-R 間隔時間較長,但并非所有R-R 間隔≥1.5 s 患者均伴有Ⅱ度房室傳導阻滯,臨床中還需結合患者生活日志進行綜合評估,以準確評估患者癥狀,確定后續治療方案。
綜上所述,DCG 檢查較ECG 更加便捷、細致,方便臨床醫師尋找有臨床意義的長間歇,為房顫伴Ⅱ度房室傳導阻滯診治提供參考信息。

